Механизм развития заболевания
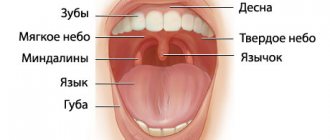
Острый ларингит – это воспаление слизистой оболочки гортани. Гортань находится в передней области шеи. Она соединяет глотку с трахеей и выполняет три жизненно важные функции:
- звукообразовательную (в ней расположен голосовой аппарат);
- дыхательную;
- защитную (предотвращает попадание пищи и инородных частиц в трахею).
Под воздействием ряда факторов (переохлаждение, перенапряжение голосовых связок, аллергия, инфекционные заболевания и др.) слизистая оболочка гортани ребенка воспаляется. Как следствие, происходит резкое расширение сосудов, развивается отек, сужается (или полностью смыкается) просвет голосовой щели, нарушается речевая функция и затрудняется дыхание.
Причины острого ларингита у детей
Для того чтобы оказание помощи ребенку при остром ларингите было максимально эффективным, прежде всего следует выяснить, что вызвало развитие заболевания. К основополагающим провоцирующим факторам относят:
- ОРВИ, грипп;
- бактериальные инфекции дыхательных путей, вызванные пневмококком, стафилококком, стрептококком, гемофильной палочкой;
- осложнения после скарлатины, кори;
- воспаление придаточных пазух носа;
- местное/общее переохлаждение организма;
- вдыхание холодного, задымленного воздуха;
- врожденную ослабленную сопротивляемость респираторных путей;
- неблагоприятную экологическую обстановку;
- контакт с аллергенами;
- бесконтрольное использование спреев и аэрозолей для горла, приводящее к рефлекторному спазму гортани у ребенка;
- перенапряжение голосовых связок (сильный крик, громкое пение);
- инфекционные заболевания полости рта;
- стрессовые факторы.
Симптомы острого ларингита
В детском возрасте острый ларингит развивается достаточно стремительно. На ранней стадии болезни, вызванной вирусом, у ребенка наблюдаются:
- общая слабость,
- заложенность носа,
- першение,
- покраснение горла,
- болезненное глотание.
В отдельных случаях возможно повышение температуры тела до 38–39°C.
Далее к вышеперечисленным симптомам присоединяются:
- ринорея (обильное выделение слизи из носовых ходов);
- сухой лающий кашель;
- охриплость или полная потеря голоса.
С течением времени при проведении интенсивного комплексного лечения ларингита кашель становится более редким и продуктивным, то есть сопровождающимся отхождением мокроты.
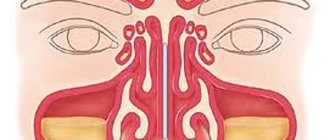
Полость носа и околоносовые пазухи
Размеры полости носа у новорождённых и грудных детей относительно небольшие. Полость носа короче, уже и расположена ниже, по сравнению с другими возрастными группами, вследствие недоразвития лицевого скелета. Вертикальный размер носовой полости значительно уменьшен из-за отсутствия перпендикулярной пластинки решётчатой кости, формирующейся только к 6-летнему возрасту. Нижняя стенка полости носа тесно соприкасается с зубными зачатками в теле верхней челюсти, с чем связан риск развития остеомиелита верхней челюсти при воспалении полости носа и решётчатых пазух. Ускорение роста происходит уже в первом полугодии жизни и связано с интенсивным развитием черепа, главным образом верхнечелюстного отдела, и прорезыванием зубов.
Наряду с малыми размерами полости носа имеет значение резкое сужение носовых ходов, закрытых хорошо развитыми носовыми раковинами. Нижние носовые раковины расположены низко, плотно прилегают ко дну полости носа, вследствие чего нижние носовые ходы непроходимы для воздуха. Верхние и средние носовые ходы практически не выражены, дети вынуждены дышать через узкий общий носовой ход. В данной возрастной группе часто встречается выраженное затруднение носового дыхания, особенно при скоплении слизистого секрета или корочек в полости носа.
В результате несоответствия значительного объёма носовых раковин узкой дыхательной области острый ринит у новорождённых и грудных детей протекает тяжело, с преобладанием общих симптомов и частым развитием осложнений. Даже небольшое набухание слизистой оболочки узкой и маленькой полости носа приводит к прекращению носового дыхания. Дыхание ребёнка принимает характер «летучего»: дети дышат часто и поверхностно, но крылья носа не раздуваются, как при пневмонии. Сосание резко затруднено или невозможно, нарушен сон; ребёнок беспокоен, масса тела снижается, возможно присоединение диспепсии, гипертермии. Дыхание через рот приводит к аэрофагии с метеоризмом, ещё более затрудняющим дыхание и приводящим к нарушению общего состояния ребёнка. При заложенности носа ребёнок откидывает голову назад, чтобы было легче дышать , возможны судороги. В связи с выраженной наклонностью к генерализации любых воспалительных процессов у новорождённых и грудных детей острый ринит протекает как острый ринофарингит. При этом на мягком нёбе можно видеть покрасневшие, выдающиеся кпереди бугорки — закупоренные слизистые желёзки.
Для этой возрастной группы характерен так называемый задний насморк, обусловленный скоплением инфицированной слизи в задних отделах носа, связанный с затруднением отхождения секрета в носоглотку из-за особенностей строения хоан. На задней стенке глотки видны полоски вязкой мокроты, спускающейся из носа, гиперемия лимфоидных гранул задней стенки глотки; можно определить увеличенные затылочные и шейные лимфатические узлы.
Слизистая оболочка полости носа у детей раннего возраста очень нежная, хорошо васкуляризирована. Наблюдаемая у новорождённых складчатость слизистой оболочки носовой перегородки вскоре исчезает. Реснитчатый эпителий непосредственно переходит в многослойный эпителий преддверия носа. Важная особенность полости носа у новорождённых и детей первого полугодия жизни — отсутствие кавернозной (пещеристой) ткани в области свободного края нижней и средней носовой раковины. В связи с этим у детей этого возраста практически не бывает спонтанных носовых кровотечений, в отличие от старших детей. При появлении кровянистых выделений из носа необходимо провести тщательное обследование для исключения врождённой гемангиомы или инородного тела полости носа. По той же причине у новорождённых и детей первого полугодия жизни нецелесообразно применять сосудосуживающие капли в нос, действие которых рассчитано на рефлекторное сокращение кавернозной ткани носовых раковин. Редкость спонтанных носовых кровотечений также объясняют недоразвитием и глубоким расположением веточек носонёбной артерии и её анастомозов в передненижней части носовой перегородки (кровоточащая зона Киссельбаха).
Околоносовые пазухи у новорождённых недоразвиты и формируются в процессе развития лицевого скелета и роста ребёнка. При рождении имеются две околоносовые пазухи: хорошо развитая решётчатая пазуха (передние и средние клетки решётчатого лабиринта) и рудиментарная верхнечелюстная пазуха в виде узкой щели (дивертикул слизистой оболочки) у внутреннего угла глазницы в толще кости верхней челюсти. Лобная, клиновидная пазухи и задние клетки решётчатой кости находятся в зачаточном состоянии. В связи с этим из заболеваний околоносовых пазух у новорождённых и грудных детей преобладает поражение решётчатого лабиринта (этмоидит), протекающее особенно тяжело с орбитальными и септическими осложнениями.
Осложнение острого ларингита у детей
Одним из самых опасных осложнений острого инфекционного ларингита, характерных для раннего и дошкольного детского возраста, является стеноз (сужение просвета) гортани. Его также называют ложным крупом или острой непроходимостью дыхательных путей. Данное осложнение может быть обусловлено особенностями строения дыхательных путей ребенка. Чаще всего оно развивается на фоне гриппа, парагриппа, аденовирусной, коревой инфекции или ветряной оспы.
Когда пространство под голосовыми связками отекает, просвет гортани сужается, возникает острая непроходимость дыхательных путей, развивается кислородная недостаточность. Симптомами стеноза гортани являются:
- тяжелое свистящее дыхание,
- лающий кашель,
- осиплость голоса или полная его потеря,
- чрезмерное возбуждение ребенка,
- увеличение лимфатических узлов,
- повышение температуры тела,
- появление легких сухих хрипов.
При обнаружении данных симптомов нужно немедленно обратиться к врачу. Но лучше до этого не доводить и вовремя начать лечение острого ларингита.
Как записаться к врачу
Для получения высококвалифицированной медицинской помощи необходимо записаться к педиатру, который проведет осмотр и комплексное медицинское обследование ребенка. При необходимости педиатр проконсультируется с другими специалистами или направит к ним.
Для записи к специалисту педиатрического отделения АО «Медицина» (клиника академика Ройтберга) воспользуйтесь одним из следующих способов:
- формой быстрой записи на главной странице сайта центра;
- по круглосуточному телефону;
- с помощью мобильного приложения.
Расположена клиника АО «Медицина» (клиника академика Ройтберга) в центре Москвы по адресу 2-й Тверской-Ямской пер., 10, в пяти минутах ходьбы от метро «Маяковская», а также неподалеку от станций метро Белорусская, Тверская, Чеховская и Новослободская.
Диагностика заболевания
Диагностика острого ларингита не представляет особых трудностей. Постановка диагноза основывается на наличии симптомов ОРЗ, а также охриплости, одышки, лающего кашля. Вызовите врача: он выслушает жалобы, осмотрит ребенка, измерит температуру, послушает легкие и поставит диагноз.
Немедикаментозная терапия
Лечение острого ларингита зависит от возраста ребенка. Оно может включать в себя:
- соблюдение постельного режима;
- ограничение голосовой нагрузки (в течение 5–7 дней малышу лучше молчать или как можно меньше разговаривать);
- поддержание в помещении, где находится больной ребенок, оптимальной температуры (+18…+20°C) и влажности воздуха (50–70%);
- обильное витаминизированное питье (жидкость должна быть теплой и несладкой);
- соблюдение гипоаллергенной диеты – при наличии симптомов ларингита ребенку категорически не рекомендуется давать кислую, острую, слишком горячую или холодную пищу и газированные напитки.
При лечении воспаления слизистой оболочки гортани детям на область шеи разрешается накладывать влажные и сухие согревающие компрессы и делать полоскания горла теплым настоем/отваром ромашки или шалфея, если их рекомендует врач.
Лечение эпиглоттита
При подозрении на эпиглоттит пациенту необходима неотложная медицинская помощь.
Основная цель ведения пациентов с эпиглоттитом — установление окончательного диагноза и немедленное лечение (до наступления обструкции дыхательных путей).
В стандартных случаях эмпирическая антибактериальная терапия назначается с учетом наиболее распространенных возбудителей, приоритет отдается цефалоспоринам III поколения. В случаях тяжелого течения, наличия сепсиса, менингита, высокой вероятности MRSA-эпиглоттита назначается антибиотик Ванкомицин. Для пациентов с иммунодефицитами (в том числе с ВИЧ-инфекцией) антибиотики подбираются с учетом наиболее распространенных возбудителей у данной группы больных, а также по результатам бактериологического исследования, если возможно его проведение.
Оптимальная продолжительность антибактериальной терапии эпиглоттита неизвестна. Большинство клиницистов проводят лечение в течение 7–10 дней, в зависимости от состояния пациента.
Медикаментозная терапия
Как бороться с инфекцией?
Медикаментозная терапия ларингита, появившегося у ребенка на фоне острой респираторной инфекции, включает в себя применение противовирусных и иммуномодулирующих препаратов. Снять отек слизистой и успокоить малыша помогают антигистаминные средства, которые обычно назначаются при аллергии. Их следует давать перед сном, строго по рекомендации лечащего врача.
Что делать при кашле?
Средства от этого симптома являются еще одним обязательным компонентом лечения. На ранних стадиях ларингита при наличии у ребенка сухого надсадного кашля применяются препараты, блокирующие кашлевой центр. Далее при первых признаках откашливания назначаются муколитики, разжижающие слизь и улучшающие отхаркивание мокроты. Подобными свойствами обладает сироп от кашля Доктор МОМ®. Этот комплексный фитопрепарат, содержащий в своем составе экстракты 10 лекарственных растений, способствует не только разжижению мокроты, но и снятию отека и воспаления. Растительный сироп разрешен для длительного применения при лечении ларингита у детей, достигших 3-летнего возраста.
Действия при температуре.
Если ребенок тяжело переносит высокую температуру, ему назначают жаропонижающее средство. Лечение ларингита антибиотиками оправдано только при наличии серьезных бактериальных осложнений и только по назначению врача.
Чем снять отек горла у ребенка до приезда врача?
Лекарства от горла для детей до консультации с доктором малышам давать нельзя. Но мама может облегчить состояние крохи в домашних условиях.
- Самое главное — спокойствие. Когда ребенок нервничает, дыхание учащается, одышка усиливается. С малышом нужно разговаривать тихим и уверенным голосом, не показывая своих страхов.
- Снять спазм и облегчить дыхание поможет увлажнение воздуха. Хорошо помогают расставленные в комнате емкости с водой или влажная ткань на радиаторах отопления. Можно отнести больного малыша в ванную комнату и посадить рядом с ванной, наполненной горячей водой.
- При отеке горла нельзя позволять ребенку ложиться, тем более — засыпать. В горизонтальном положении приток крови к гортани усиливается, что провоцирует дальнейшее развитие отека. Лучшее положение — полусидя, у мамы или папы на руках.
- Свежий прохладный воздух при отеке горла облегчает дыхание. Ребенка можно закутать в одеяло и вынести на балкон или хотя бы открыть окно в комнате.
- Стоит давать пить больше жидкости. Теплое щелочное питье, например, подогретое молоко с минеральной водой или содой, разжижает мокроту, поможет снять воспаление и уменьшить отек.