Околосуставной остеопороз представляет собой довольно «популярную» патологию человеческого скелета. Данное заболевание вызывается дегенеративными процессами в костях. Причем ни одна косточка в организме человека не застрахована от подобной болезни.
Околосуставной остеопороз
Люди нередко просят объяснить им, что это такое — околосуставной остеопороз. Правильный ответ включает в себя информацию не только о том, как развивается патология, но также и о методиках ее лечения.
Что это за заболевание?
Данная патология находится в числе диагностируемых у человека заболеваний скелета. Эта болезнь выражается в разрушении сустава вкупе с поражением хрящей, а также мягких тканей, расположенных вблизи пораженного сустава. Особенность данного заболевания представляет собой то, что разрушаются именно достаточно крупные суставы.
В первое время болит сочленение костей. Позже воспаляться начинают расположенные поблизости мягкие ткани. Это делает руку или ногу намного менее подвижной. Затем возникают остеофиты (наросты на костях), сустав начинает изменять форму, у конечности уменьшается подвижность. Причем ее может даже полностью парализовать.
Данную патологию провоцирует ухудшение усвоения кальциевых соединений опорно-двигательным аппаратом и последующее его ослабление. А это происходит из-за старости, нарушений в гормональном фоне или по другим причинам.
Развивается околосуставной остеопороз из-за ухудшения усвоения кальциевых соединений организмом
В настоящее время врачи выделяют две формы остеопороза, различающиеся по масштабам патологии:
- общую, которая протекает хотя бы в паре областей;
- локальную, охватившую всего одно место.
Локальная форма данного заболевания имеет название «локальный остеопороз».
Данную форму нередко диагностируют в пояснице, в шее, в суставах — в колене, в локте и так далее. Если заболевание обнаружено в суставе, его называют «околосуставной (он же параартикулярный) остеопороз».
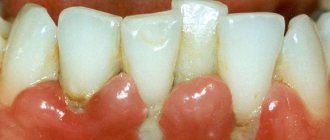
Заболевания пародонта: основные причины потери зубов
Из первой группы заболеваний можно выделить кариес. Если его не лечить и не пломбировать кариозную область, разрушение зуба неизбежно. Кариес – это поверхностное повреждение тканей зубов, которое постепенно переходит на более глубокие слои. Со временем, если не удалять кариозные полости, бактерии добираются до «сердца» зуба – его нерва. Данное заболевание называется пульпитом и также приводит к потере зуба.
Удаление зубов также показано при наличии опухолей челюсти – кисты или гранулёмы. Эти образования появляются, как правило, вследствие не вылеченного пульпита и формируются в костной ткани возле корня зуба. Если заболевание запустить и не приступить к его лечению на начальной стадии, можно смело лишиться некогда здорового, живого зуба.
Не менее опасны также и воспалительные заболевания десен. К ним относятся гингивит и его более серьезная стадия – пародонтит, который невероятно опасен для состояния зубов. Если гингивит – это незначительно воспаление исключительно десен, то пародонтит – это воспаление тканей вокруг зуба. Заболевание начинается с воспаления десен, затем продолжается разрушением кости вокруг зубов, они приобретают подвижность, а следом и вовсе выпадают. Причинами развития пародонтита являются: стрессы, патологии прикуса, запущенные заболевания зубов, а самое главное – неправильный уход за ротовой полостью.
Главные этапы развития данной патологии
Существует три этапа развития патологии, при которых болезнь еще можно успешно вылечить. Симптомы заболевания определяются двумя факторами — стадией ее развития и формой самой болезни.
Таблица № 1. Фазы болезни
| Фазы | Описание |
| Первая фаза | Патология развивается «коварно», без ярких симптомов. В первое время ее даже не заметить, если не провести диагностику, записавшись на прием к специалисту. |
| Вторая фаза | Не исключены симптомы, которые запросто можно перепутать с недостатком витаминов или просто хронической усталостью. Такие, как, например, ломкость и выпадение волосяного покрова, расслоение ногтя, пожелтение зубов, судороги во время сна, более частый, по сравнению с нормальным, пульс. |
| Третья фаза | Когда болезнь уже вошла в неизлечимую фазу, можно заметить выраженные симптомы. К примеру, начинает почти постоянно ныть больной сустав. Еще там могут появляться небольшие отеки. А двигательная активность может вызывать хруст в нем. |
Этот этап — последний, при котором еще можно оказать медицинскую помощь. Если патологию игнорировать и дальше, она прогрессирует, становится запущенной, больной даже может стать инвалидом. Заболевание может парализовать, деформировать и увеличить в габаритах пораженный сустав, а то и всю остальную руку или ногу.
Виды, формы и степени остеопороза
Данное заболевание классифицируется по нескольким признакам. В первую очередь рассматривается: самостоятельное (первичное) это нарушение либо же симптом другой болезни (вторичное).
Первичный остеопороз
Это ювенильный, постменопаузальный, идиопатический, сенильный остеопроз.
- Ювенильный тип болезни характерен для детей и молодых людей, встречается редко, чаще всего обуславливается врожденными дефектами. Основные проявления – это сильная боль в ногах и спине, искривление грудного отдела позвоночника, видимая задержка роста. Отмечается склонность к компрессионным переломам.
- Постменопаузальная форма связана с ускоренной потерей костной массы у женщин в течение 15-20 лет после прекращения менструаций. В этот период в недостаточном количестве вырабатываются эстрогены и нарушается метаболизм. Болезнь может протекать остро или хронически и сопровождается возникновением переломов костей с преимущественно трабекулярным строением (позвонков, дистальных отделов лучевой кости) i Постникова С.Л. Особенности постменопаузального остеопороза / С.Л. Постникова // Лечебное дело. — 2004. — № 4. — С. 41-45. .
- Идиопатическая разновидность более характерна для мужчин, но в некоторых случаях диагностируется у женщин. Группа риска по возрасту – люди 20-50 лет. Болезнь развивается плавно, в первую очередь проявляется периодическими болями в позвоночнике, вероятны компрессионные переломы.
- Сенильный остеопороз связан со старением организма, встречается как у мужчин, так и у женщин после 70-ти лет. Ранние симптомы – это снижение зрения, мышечная слабость, мигрени. Проявляется потерей костной массы как в трабекулярной, так и в кортикальной кости, что приводит в переломам шейки бедра i Постникова С.Л. Особенности постменопаузального остеопороза / С.Л. Постникова // Лечебное дело. — 2004. — № 4. — С. 41-45. .
85% случаев заболевания относится к первичному остеопорозу, преимущественно постменопаузному i Лесняк О.М. Диагностика, лечение и профилактика остеопороза в общей врачебной практике. Клинические рекомендации / О.М. Лесняк, Н.В. Торопцева // Российский семейный врач. — 2014. — С. 4-17. .
Вторичный остеопороз
Вторичный остеопороз является осложнением различных заболеваний (эндокринных, воспалительных, гематологических, гастроэнтерологических) или лекарственной терапии (например, стероидной).
Среди форм вторичного остеопороза первое место занимает глюкокортикоид-индуцированный остеопороз (ГИО), развивающийся у лиц любого возраста вследствие терапии системными глюкокортикостероидами (СГКС).
У пожилых пациентов снижение костной плотности при длительной терапии СГКС происходить в 2-3 раза быстрее, чем в физиологических условиях. Остеопоротические переломы регистрируются у 30-50% больных, получающих долговременное лечение глюкокортикостероидами. При приеме глюкокортикостероидов в суточной дозе >5 мк риск переломов увеличивается в 1,9 раза по сравнению с общей популяцией, переломов бедра — в 2 раза, позвонков — почти в 2,9 раза i Баранова И.А. Глюкокортикоид-индуцированный остеопороз / И.А. Баранова // Практическая пульмонология. — 2008. — № 1. — С. 3-9. .
Степени остеопороза
- I (легкая). Плотность костей снижена незначительно, иногда пациент испытывает боль в конечностях или позвоночнике, снижается мышечный тонус. Также проявляются признаки низкого уровня кальция в организме: сухость кожи, выпадение волос, ломкость ногтей.
- II (умеренная). Структурные изменения костей выражены, боль переходит в постоянную, из-за повреждения позвоночника появляется сутулость. Болевой синдром усиливается при нагрузках, появляются судороги в икрах, нарушения в работе сердечной мышцы.
- III (тяжелая). Большая часть костей разрушена, у пациента нарушена осанка, снижен рост, он испытывает постоянные сильные боли в спине. Поражены сразу несколько отделов позвоночника, повышается риск перелома шейки бедра и ключиц.
- IV (очень тяжелая). На рентгенограмме кости почти прозрачные, позвонки «сплющены», в связи с чем у пациента значительно уменьшен рост, расширен спинномозговой канал, изменена форма костей. На этой стадии больной не может сам себя обслуживать.
По локализации
Самая тяжелая форма болезни – поражение позвоночника. При этом возрастает риск получить перелом и утратить способность двигаться. По локализации различают следующие виды остеопороза:
- Шейного отдела. Уменьшается длина шеи, меняется угол наклона головы. Пациенты жалуются на головокружение, тошноту, мышечные боли. Есть большой риск зажатия артерии, которая снабжает кислородом головной мозг.
- Грудного отдела. Заметно изменяется осанка, учащается сердцебиение, становятся ломкими ногти.
- Поясничного отдела. При этом поясница «проседает» по направлению внутрь, из-за чего уменьшается расстояние между тазом и ребрами и происходит увеличение живота.
По поражению суставов
Остеопороз может поражать различные суставы:
- Тазобедренный. Чаще всего поражается в пожилом возрасте, ведет к инвалидности из-за очень низкой скорости восстановления костной ткани. Если сочетается с переломом позвоночника, больной становится инвалидом.
- Коленный. Происходит износ хряща, затрудняется передвижение, появляется сильная боль из-за того, что кости соприкасаются друг с другом.
- Голеностопный. При этом человеку трудно не только ходить, но и находиться в состоянии покоя. Постоянно болит стопа и голень.
Особенности симптоматической картины
Симптомы данного заболевания зависят от того, насколько велико его распространение в организме. Главный из них — боли в суставах. Они проявляются на структуре костей сочленения. Патологию долго нельзя заметить невооруженным глазом, однако больные кости все это время портятся.
И в то же время при надлежащей бдительности признаки патологии можно заметить почти с самого начала. Таковыми является следующее:
- ломкие ногти;
- седые и выпадающие волосы;
- быстро накапливающаяся усталость;
- после физических нагрузок суставы ноют и испытывают дискомфорт;
- зубы выглядят больными;
- скачки давления;
- приступообразное учащение пульса;
- судороги в мышцах ног во время сна;
- вспыльчивость.
Несмотря на то что заболевание долго не проявляет себя, по некоторым неявным симптомам можно его опознать
Если патологию не вылечить сразу, она дает о себе знать следующим:
- при движении скрипят и хрустят суставы;
- в них непрекращающиеся боли;
- ткани возле сустава отекают, бывает, что кожа краснеет;
- скованность движений, причем сильнее всего проявляющаяся после сна.
Во время второй степени патологии симптомы данного заболевания в пораженных местах таковы:
- ноющие боли;
- хруст при движении;
- отеки.
При третьей группе сразу видны следующие симптомы заболевания:
- увеличение габаритов тканей;
- паралич больных суставов;
- изменение формы рук и ног.
Из-за постепенного уменьшения у конечностей работоспособности, вплоть до полной ее потери, а, следовательно, и утраты больным способности передвигаться и обслуживать себя, данная стадия является серьезным основанием для того, чтобы оформлять на пациента инвалидность. Запущенная болезнь постепенно деформирует суставы, провоцируя появление в них подвывихов.
Общую форму можно опознать еще и по появлению следующих признаков:
- уменьшение больного в росте;
- сутулость;
- сколиоз.
Причины у женщин
Остеопороз – заболевание, развивающееся под воздействием многих факторов риска. Различают первичный и вторичный остеопороз. Первичный остеопороз развивается с возрастом. Причинами его считают:
- Отягощенный семейный анамнез;
- Зрелый возраст;
- Низкорослость;
- Раннюю менопаузу и позднее начало менструации;
- Нестабильность менструального цикла;
- Бесплодие;
- Грудное вскармливание дольше полутора лет;
- Наличие переломов костей в анамнезе;
- Приём гормональных лекарственных средств;
- Низкая физическая активность;
- Патология эндокринной системы (тиреотоксикоз, гиперпаратиреоз, сахарный диабет 1 типа);
- Чрезмерное употребление алкоголя и курение.
Вторичный остеопороз способны вызвать следующие заболевания:
- Болезнь и синдром Иценко-Кушинга;
- Тиреотоксикоз;
- Ревматоидный артрит;
- Сахарный диабет первого типа;
- Состояния после резекции желудка,
- Хроническая почечная недостаточность;
- Хронические заболевания печени.
Высокий риск развития остеопороза у лиц, принимающих лекарственные средства, побочным эффектом которых является снижение массы тела (иммуносупрессоры, глюкокортикостероиды, антиконвульсанты, антагонисты гонадотропин-рилизинг-гормона, содержащие алюминий антациды). Курение, злоупотребление алкоголем, кофеином, избыточная или недостаточная физическая нагрузка относятся к факторам, способным вызвать остеопороз. Вероятность заболеть остеопорозом выше у людей, которые употребляют в пищу недостаточное количество кальция, витамина Д, много мяса или не переносят молочные продукты. Общепризнанными факторами, повышающими риск развития остеопороза, являются наличие остеопороза у родителей, сестёр и братьев, ранняя менопауза, малоподвижный образ жизни.
Записаться на приём
Каким образом можно предупредить дальнейшее развитие заболевания?
Прежде всего нужно учитывать следующее: лечить следует именно основную патологию, которая представляет собой причину деформации костей возле суставов. При этом главным является привести кальциевый обмен в норму, а также восстановить минеральную плотность костей.
Процесс и методики лечения зависит от следующих факторов:
- насколько выражен дефицит минералов;
- сколько лет пациенту от рождения;
- в каком состоянии находится его организм;
- нет ли в нем на данный момент каких-либо иных патологий.
Когда воспаление сустава достигает острой фазы, сопровождаемой деформацией прилегающих костей, больному становится необходим охранительный режим, причем при этом никогда нельзя как-либо нагружать страдающую конечность.
Если сочленение закрепить в неподвижном состоянии, это сделает заживление воспалений быстрее, а также ускорит излечение костей. Обеспечить неподвижность сустава можно при помощи наложения гипса и шин.
Одним из методов лечения патологии является фиксация пораженного места при помощи шин, гипса или бандажа
В большинстве случаев улучшение состояния костей при такой патологии требует массу усилий со стороны обеих сторон — как врачей, так и больного. Пациенту следует быть готовым ежедневно тщательнейшим образом выполнять все процедуры, которые назначит врач, даже учитывая то, что все они потребуют массу сил, времени и нередко еще и денежных средств.
Весь лечебный комплекс состоит из множества этапов. Они имеют следующие направления:
- избавление пациента от боли, что достигается использованием анестезирующих лекарств;
- избавление от воспаления, достигаемое посредством применения нестероидных антисептиков;
- если нужно, можно использовать и стероидные противовоспалительные лекарства, но только очень недолго;
- чтобы вернуть опорно-двигательному аппарату больного плотность, используются кальциотонин, а также бисфосфонаты.
Импланты зубов – противопоказания
Начнем с хорошей новости: список противопоказаний сокращается по мере разработки новых протоколов буквально каждый год. Поэтому, если какое-то заболевание сейчас входит в лист запретов, есть надежда, что через пару лет его там не будет. Однако, учитывать противопоказания важно по нескольким причинам:
- Здоровье пациента.
Это хирургическая операция, при которой чужеродный объект внедряется в организм и провоцирует ответную реакцию, поэтому при некоторых патологиях могут возникнуть неприятные последствия.
- Отторжение импланта.
Длинный реабилитационный период может закончиться ничем, если изначально не были учтены факторы, препятствующие успешной имплантации.
Признаки отторжения имплантата на снимке
Для врача необходимо знать противопоказания, чтобы учесть их в процессе лечения. Это важно и для пациента, чтобы сообщить о своем состоянии имплантологу. Опасно скрывать общие заболевания, т.к. это может свести на нет всю работу.
Использование различных препаратов при околосуставном остеопорозе
Консервативная методика лечения данной патологии включает в себя применение лекарств из разных фармакологических групп. Лечение симптомов предполагает ослабление боли, а также снятие воспалительных процессов. Данный эффект достигается при использовании таких лекарств:
- нестероидные антисептики, например, «Диклофенак» и «Мовалис»;
- анальгетики — «Пенталгин» и/или «Баралгин»;
- глюкокортикостероидные гормональные лекарства, но только в запущенной стадии, причем весьма недолго — «Преднизолон» и его производные.
При этом для проведения блокад внутри больного сустава препарат вводят непосредственно в его полость.
Факторы риска
Это такие состояния, которые к противопоказаниям не относятся, но могут снижать эффективность вмешательства, требуют параллельного лечения или при которых имплантация рассматривается, как способ интервенции.
При этих состояниях достичь положительного результата труднее, требуются дополнительные усилия, этап реабилитации дольше, а процент успеха ниже.
В список входят: дисфункция верхнечелюстного сустава, пародонтит, пародонтоз. Сюда же можно отнести курение, возраст.
Вспомогательные методики
Врач может назначить физиотерапевтические процедуры. Это электро- и фонофорез с антисептирующими, анестезирующими, сосудистыми препаратами, применение лечебной грязи, парафиновые аппликации, магнитотерапия, даже кварцевание. Последнее — только дозированное.
Обратить внимание следует и на ЛФК. Весь комплекс упражнений разрабатывает врач, который учитывает возраст больного и то, в каком состоянии находится его опорно-двигательный аппарат. Он же определяет то, сколько каких упражнений будет в комплексе, а также то, как часто их повторять. Упражнения не должны утомлять больного или доставлять ему неприятные эмоции. Напротив, будет хорошо, если у него от них прибавится сил и поднимется настроение.
ЛФК – не менее эффективный метод лечения околосуставного остеопороза
Можно ставить примочки диметилсульфоксида («Димексид»), медицинской желчи, аккуратно разогревать больное место, используя разогревающие, а также снимающие воспаление мази.
Когда пациент уже надежно идет на поправку, врачи могут посоветовать такие процедуры:
- щадящий безболезненный массаж с элементами легкой разработки сустава;
- долгое использование хондропротекторов, например, «Хондролона» и/или «Терафлекса»;
- курсы препаратов с кальцием, в том числе витаминов и антиоксидантов.
В комплексную методику лечения входит также смена рациона. В нем должно быть достаточно следующих продуктов:
- молокопродукты;
- постное мясо;
- фрукты и овощи;
- зелень;
- ореховые.
Больной при этом должен питаться дробно, он должен съедать четыре-пять небольших порций пищи в сутки. При этом ему категорически противопоказаны:
- пиво, водка, вино и прочая алкогольная продукция;
- газ. напитки;
- все жареное и жирное.
Можно употреблять, но только понемногу:
- кофе;
- какао и содержащие его продукты (шоколад);
- сладкое.
А вот потреблять как можно больше он должен ламинарии (морской капусты), поскольку там очень много микроэлементов.
Как можно восстановить зубы после атрофии ткани?
Известны 3 проверенных способа борьбы с данным недугом:
- имплантация базального типа;
- традиционная имплантация (классический метод)
- Имплантация All-on-4 или все на шести имплантах с протезом на титановой балке
Сама по себе, имплантация способствует равномерному распределению нарузки костной ткани посредством закрепления в ней имплантата. Данный процесс не вызывает отторжения систем организма, так как имплантаты заменяют зубные корни, в точности копируя их роль.
Зубная имплантация с отсроченной нагрузкой
Данный способ делает возможным восстановление потерянных зубов (можно установить весь зубной ряд). Самая главная отличительная черта процедуры состоит в том, что для закрепления имплантов необходимо предварительно нарастить кость, подсаживая донорский или искусственный материал.
По завершении процедуры кость должна прижиться и адаптироваться к обновленной среде. Затем специалист может переходить к установке имплантата традиционным способом. Импланту потребуется до полугода на то, чтобы срастись с костью, после чего следует установить коронки. В общей сложности, имплантация классическим путем требует для полноценного восстановления зубов до полутора лет.
Моментальная нагрузка: специфика процедуры
Самый передовой на сегодняшний день способ имплантации — имплантация с немедленной нагрузкой. Родиной данного достижения медицины является Швейцария. Способ делает возможным полноценное восстановление зубов без необходимости наращивать ткань.
Чтобы рассматриваемая методика работала корректно, применяются особые индивидуальные конструкции, изготовленные для больных атрофией острой формы. Процесс отличается быстрым и одномоментным характером установки — импланты вкручиваются в проколы в деснах, в местах удаленных зубов.
Отталкиваясь от того, каково текущее состояние пораженной атрофией кости, производится тщательный подбор имплантатов с особым типом фиксации и усовершенствованным видом крепления. Помимо прочего, в участках острой атрофии ткани допускается установка имплантов под углом для достижения повышенной надежности крепления.
Уже по прошествии двух дней с момента проведения имплантации ставится протез из металлопластмассы. Данный элемент служит финишной конструктивной деталью, обеспечивающей больному способность полноценного жевания пищи уже спустя 7 дней.
Данный способ хорош своей спецификой и позволяет больным быстрее восстановить изначальную работоспособность ткани, а также стимулирует в ней регенеративные процессы. Жевательная способность будет возвращаться постепенно.
Народная медицина
Для лечения данного заболевания существуют также рецепты народной медицины. Сделать кости более крепкими, боль ослабить, а развитие патологии предупредить, можно при помощи следующих средств:
- смеси, куда входит яичная скорлупа, а также лимонный сок;
- отвары, включающие в себя петрушку и укроп;
- обертывания с настойками из окопника и ромашки, сделанными на спирту.
Некоторые народные средства помогут избавиться от дискомфорта, вызванного патологией
Чтобы привести в норму уровень кальция, можно использовать такое средство народной медицины:
- одна часть скорлупы яйца;
- одна часть прополиса;
- две части меда.
Скорлупу прожарить в духовке. Все три ингредиента перемешать. Результат принимать по 1 ч. л. трижды в день.
И вот другой рецепт, который может пригодиться при лечении околосуставного остеопороза:
- один объем свежей петрушки/укропа;
- десять объемов кипятка.
Зелень мелко нарезать, затем залить кипятком. Все это должно настояться, самое малое, часа три. Принимать ежедневно между приемами пищи, по два-три раза в день, один стакан за раз.
Можно также делать примочки из настоек/отваров хвоща, спорыша либо окопника. Применять их так около 21 дня.
Предупреждение
Любую патологию проще предупредить, чем лечить, и остеопороз не исключение. Причем предотвращение болезни важнее всего для обладателей наследственной к ней склонности.
Чтобы избежать остеопороза, достаточно следовать общим правилам здорового образа жизни:
- включить в свое меню максимальное количество полезных продуктов, перечисленных выше;
- регулярно давать себе некоторое количество физических нагрузок;
- каждый день прогуливаться пешком;
- исключить из рациона все газированные, сладкие и алкогольные напитки, а также крепкий кофе;
- следовать режиму дня.
Источники
- Баранова И.А. Глюкокортикоид-индуцированный остеопороз / И.А. Баранова // Практическая пульмонология. — 2008. — № 1. — С. 3-9.
- Баранова И. Осторожно: остеопороз! / И. Баранова // Астма и аллергия. — 2004. — № 4. — С. 18-19.
- Зулкарнеев Р.А. Профилактика и лечение остеопороза / Р.А. Зулкарнеев, Р.Р. Зулкарнеев // Казанский медицинский журнал. — 2003. — Т. 84. — № 3. — С. 230-232.
- Лесняк О.М. Диагностика, лечение и профилактика остеопороза в общей врачебной практике. Клинические рекомендации / О.М. Лесняк, Н.В. Торопцева // Российский семейный врач. — 2014. — С. 4-17.
- Постникова С.Л. Особенности постменопаузального остеопороза / С.Л. Постникова // Лечебное дело. — 2004. — № 4. — С. 41-45.
- Родионова И.В. Системный остеопороз и остеопороз нижней челюсти / И.В. Родионова [и др.] // Медицинская сестра. — 2015. — № 5. — С. 32-34.
Прогноз результатов лечения
У немалого количества людей диагноз «околосуставной остеопороз» ассоциируется с инвалидностью. Но ведь более, чем наполовину, успешность лечения определяется именно тем, с каким настроем берется за дело и сколько усилий прикладывает сам больной, а не врачом и лекарствами. Так что данную патологию следует диагностировать вовремя, чтобы суставы не успели обрасти шипами и наростами.
Важно обнаружить болезнь вовремя, чтобы избежать страшных последствий
Как только больному назначат лекарства и реабилитацию, он обязан максимально четко и терпеливо соблюдать каждую рекомендацию. А вот если хотя бы от одной будет хоть небольшое отклонение — только тогда человек действительно может стать инвалидом, не могущим даже встать с кровати. Прогноз лечения определяется тем, когда диагностируют и как лечат патологию.
Как протекают атрофические процессы, и каковы их негативные последствия
Так как давления на кость не оказывается, она сокращается в объеме, как и десна. Причем данный процесс происходит независимо от того, какой именно протез вы носили — постоянного или съемного типа.
Ввиду того, что кость постепенно уменьшается в размере, а зубы полностью отсутствуют, общий внешний вид человека заметно меняется. Разумеется, совсем не в лучшую сторону: мы можем наблюдать впалые щеки и губы. К тому же, стремительно развиваются мимические морщинки ввиду резкой утраты мышечного тонуса лица. Также больному никак не избежать целого ряда проблем с желудочно-кишечным трактом. Пациент вынужден придерживаться строго определенной программы питания, совсем не потребляя твердую пищу.
Не исключено общее ухудшение состояния организма — развитие болезней происходит по цепочке, так как ограниченный режим питания может вызвать острый авитаминоз. Что примечательно, уменьшение костной ткани происходит быстрее при слишком скудном рационе питания. Стоит ли говорить, что утрата нескольких зубов может повлечь за собой потерю всех остальных из-за их постепенно смещения и расшатывания?
Ответы на задаваемые людьми вопросы
Как называется специализация врача, занимающегося остеопорозом?
Как только в суставах появляются боли, необходимо обратиться в поликлинику по месту жительства. Там описать все жалобы участковому терапевту. Тот сделает первичный осмотр, после чего выдаст направления на анализы и рентген. Если будет заподозрен остеопороз, являющийся следствием суставного заболевания, врач назначит денситометрию, а также консультации коллег, специалистов по другим, более узким областям медицины. При этом «главными» врачами у больного будут ревматологи. Если нужно, он может пройти осмотр у ортопеда либо у травматолога.
В первую очередь нужно обратиться к терапевту – впоследствии он направит пациента к врачу с более узкой специализацией
В чем причина того, что развитие остеопороза проходит «рука об руку» с ревматоидным артритом?
Тому есть несколько причин:
- гормоны и иммуносупрессоры, которые врач назначает для лечения ревматоидного артрита, ускоряют развитие остеопороза;
- гормональные внутрисуставные блокады, используемые в качестве обезболивающих и противовоспалительных, свои задачи выполняют прекрасно, но побочный эффект от них — разрушение костей возле суставов, так что те становятся ломкими и хрупкими;
- боли и ухудшение подвижности — еще одна причина того, что суставы становятся слабее.
Зависит ли артрит от остеопороза?
Из-за дефицита кальция суставы быстрее разрушаются, так что артрит прогрессирует, а его становится труднее вылечить.
Что скрывается за выражением «эндопротезирование сустава»?
Это установка протеза деформированного сустава. Она требует долгой реабилитации.
Дешевый метод скрининга
В Америке даже рекомендуется, чтобы дымы в возрасте от 65 лет и старше проходили профилактический осмотр с помощью денситометра (это прибор для измерения оптической плотности проявленных фотографических материалов). Однако в странах, где данная система здравоохранения не охвачена медицинским страхованием, пациенты остаются без нужной экспертизы. Многие люди (особенно женщины) узнают о своем заболевании только тогда, когда костная ткань уже серьезно нарушена, например, при переломах.
Исследование, в котором ученые хотели проверить преимущество использования рентгеновских лучей на зубах при диагностике остеопороза, включало 652 женщин в возрасте 45-70 лет. Всем женщинам провели DXA (денситометрия) и получили панорамное изображение зубов с нижней челюсти. В общей сложности было диагностировано 140 женщин с остеопорозом по DXA, и у более чем половины из этих пациенток появились первые признаки остеопороза на рентгеновском снимке зубов.
По мнению экспертов, необходимы дальнейшие исследования, чтобы подтвердить такой «метод скрининга» для диагностики остеопороза. Это совершенно новый подход к пациенту, когда первое подозрение на остеопороз возникает при посещении стоматолога.