Автор статьи:
Солдатова Людмила Николаевна
Кандидат медицинских наук, профессор кафедры клинической стоматологии «Санкт-Петербургского медико-социального института», главный врач стоматологической клиники «Альфа-Дент» г. С-Петербург
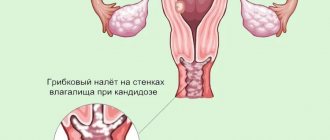
Кандидоз или, иначе, молочница — это инфекционное заболевание, главной причиной которого является заражение грибками Candida. Эти грибки относятся к тому же виду, что и дрожжи, и входят в состав естественной микрофлоры у подавляющего большинства здоровых людей. Максимальная концентрация этих условно-патогенных микроорганизмов наблюдается в кишечнике, носоглотке, влагалище; некоторое количество грибков можно обнаружить и на поверхности кожи.
При нормальном, здоровом состоянии организма грибок не вызывает никаких неприятных симптомов. Однако при ослаблении иммунитета и появлении других провоцирующих факторов происходит активное размножение Candida, в результате чего и появляется дискомфорт, зуд, жжение и другие проявления молоцницы. Это заболевание может поражать различные ткани и органы; нередко встречается и кандидоз слизистой полости рта.
Чаще всего от этого заболевания страдают грудные дети: по данным статистики, до 20 процентов детей в возрасте до одного года хотя бы единожды переболели кандидозом. Около 10 процентов людей старше 60 также страдают от симптомов этой инфекции. У женщин он встречается чаще, чем у мужчин; очень часто признаки заболевания появляются у курильщиков. Существует и множество других факторов, способствующих развитию кандидоза во рту.
Причины кандидоза полости рта
Основная причина возникновения — это снижение иммунного статуса, в результате чего начинается бесконтрольное размножение микрофлоры. Сниженный иммунитет наблюдается у пожилых людей и у грудных детей, у пациентов, страдающих от ВИЧ, СПИД и других заболеваний, связанных с иммунодефицитом, у тех, кто регулярно подвергает организм чрезмерным нагрузкам, пренебрегает правилами здорового питания и нарушает режим работы и отдыха. К факторам риска можно отнести и такие причины, как:
- Употребление лекарственных препаратов.
Прием антибиотиков, иммуносупрессоров (препаратов, подавляющих иммунитет) и некоторых других лекарственных средств приводит к нарушению иммунитета и естественного баланса микрофлоры в организме. Похожее действие оказывают и оральные контрацептивы, влияющие на гормональный фон. - Беременность.
Во время вынашивания ребенка происходит резкое и значительное изменение гормонального фона, что может привести к всплеску активности патогенной и условно-патогенной микрофлоры. - Лучевая и химиотерапия.
Часто встречается у пациентов, проходящих медикаментозное и радиологическое лечение от раковых заболеваний. - Травмы слизистых оболочек.
Нарушение целостности слизистых оболочек приводит к утрате или ухудшению барьерной функции, в результате чего грибок попадает вглубь тканей, вызывает воспаление и другие симптомы. Особенно опасны мелкие, но постоянно повторяющиеся травмы — например, при ношении неправильно подобранных зубных протезов или брекетов. - Переутомление и стресс.
Длительное напряжение физических и психических сил приводит к ухудшению защитной функции организма. Аналогичные последствия вызывают переохлаждение или перегрев, регулярное недосыпание, недостаточное, чрезмерное или просто несбалансированное питание, злоупотребление алкоголем, никотином, наркотическими веществами. - Гипо- и авитаминоз.
Может быть вызван нехваткой питательных веществ, в частности — витаминов группы B, C. - Соматические заболевания.
Среди частых спутников кандидоза можно назвать туберкулез, дисбактериоз и другие патологии желудочно-кишечного тракта, болезни надпочечников и других желез внутренней секреции. Кандидоз является заразным заболеванием. Большое количество патогенных микроорганизмов передается при поцелуях и половых контактах, при пользовании общей посудой, полотенцами и другими предметами быта. Заражение также может произойти во время родов (вертикальная передача от матери к плоду). Кроме того, существует риск заражения при контактах с инфицированными домашними животными.
Особенности диеты №3 при запорах
Диетическое меню на неделю составлено с учетом соблюдения баланса белков и углеводов в рационе. При этом наблюдается увеличение нормы жиров за счет включения растительных масел. Диета подразумевает употребление 100–120 г жира, 85–100 г белка, 450–500 г углеводов.
Стол №3 не предусматривает обязательного измельчения, перетирания пищи. Допускается употребление отварных и запеченных блюд, а также газированной минеральной воды в умеренном количестве. Можно готовить каши на молоке, разбавленном водой в соотношении 1:1.
Напитки и продукты, температура которых ниже 15 °C, усиливают перистальтику, сокращают выработку желудочного сока. Поэтому при запорах рекомендуется пить охлажденные напитки. Перед завтраком желательно выпивать стакан холодной воды, а на ночь — компот или кефир. Кроме того, чтобы смягчить стул, полезно принимать натощак 1–2 ложки нерафинированного растительного масла. Масло обволакивает кишечник и улучшает продвижение каловых масс.
Соблюдать диету можно длительное время. При таком режиме питания нормализуется частота и консистенция стула. Эта диета показана при запорах, вызванных несбалансированным питанием и малоподвижным образом жизни.
Запрещенные продукты
Как и другие диеты, «Стол №3» предполагает исключение из рациона некоторых продуктов. К ним относятся:
- мучные изделия из дрожжевого и слоеного теста;
- рыба и мясо жирных сортов, крепкие мясные бульоны;
- редька, хрен, чеснок и другие острые овощи;
- пряные соусы, горчица, острый перец;
- крепкий чай, кофе и другие напитки с кофеином;
- консервированные продукты, жареные яйца;
- бобовые, грибы (допускаются грибные бульоны);
- бананы, кизил, черника, орехи;
- напитки с дубильными веществами: кисели, какао, напитки из айвы, черемухи и черники.
Не рекомендуются цельное молоко, копчености, жареная и маринованная пища. Также нужно исключить алкогольные напитки, шоколад, макаронные изделия, бобовые. К запрещенным продуктам относятся рис, манная крупа, сладости с кремом, маргарин. Не нужно употреблять в пищу сложные для переваривания блюда: картофельное пюре, консервы, сваренные вкрутую яйца, слизистые супы.
Виды заболевания
Клиническая картина кандидоза полости рта классифицируется:
- На клинико-морфологическую.
- По течению.
- По локализации.
Клинико-морфологическая делится на:
- Гиперпластическую.
- Эрозивно-язвенную.
- Псевдомембранозную.
- Атрофическую.
Клиническая картина, классифицируемая по течению, делится на:
- Хроничекую.
- Острую.
По локализации:
- Хейлит.
- Гингивит.
- Глоссит.
- Стоматит.
- Тонзиллит и др.
Исходя из клинической картины, кандидоз полости рта бывает нескольких видов:
- Хронический гиперпластический.
- Кандидозная заеда.
- Хронический атрофический.
- Острый псевдомембранозный.
- Хронический псевдомембранозный.
- Острый атрофический.
Плюсы и минусы
| Плюсы | Минусы |
|
|
Симптомы
Поражение слизистой полости рта грибком Candida может принимать различные формы, каждая из которых имеет собственные особенности симптоматики. Наиболее распространены такие формы болезни, как кандидозный ангулит, глоссит, хейлит, стоматит. Встречается как острая, так и хроническая формы заболевания.
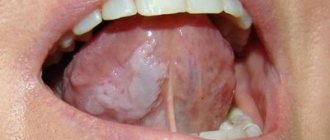
- Псевдомембранозный острый кандидоз является самой распространенной формой и чаще всего встречается у младенцев и пожилых людей. Для этой формы характерно появление выраженного отека, гиперемии (покраснения) слизистых оболочек. Кроме того, на поверхности губ, неба, спинке языка и внутренней стороны щек образуется характерный беловатый налет. Если налет соскрести, поверхность слизистой под ним будет мацерированной (размягченной) или изъязвленной, кровоточащей. При этом у пациентов возникают жалобы на болезненность, жжение или зуд во рту; прием пищи в значительной степени затрудняется. Очень часто процесс распространяется на пищевод, глотку.
- Острый атрофический кандидоз слизистой оболочки полости рта обычно развивается из-за отсутствия адекватного лечения. Верхняя часть слизистых (эпителий) при этом слущивается, слизистая становится тонкой, красной или напротив — отечной. Яркий красный цвет приобретает и язык пациента, уголки губ; сосочки на языке атрофируются, сглаживаются. Налет при этом отсутствует или обнаруживается лишь в труднодоступных местах.
- Гиперпластический хронический кандидоз характеризуется образованием большого числа папул и бляшек неправильной или округлой формы. Они располагаются близко друг к другу на слизистой языка и щек и нередко спаиваются, срастаются. Вокруг каждого такого образования имеется тонкий ободок покрасневшей, воспаленной ткани. Соскоблить или удалить иным образом такую бляшку затруднительно. Полость рта при этом становится сухой и шероховатой; при жевании, говорении и даже в покое у пациентов обнаруживается значительный дискомфорт и болезненность. Следует отметить, что это заболевание чаще всего поражает мужчин старше 30 лет.
Главной причиной хронического атрофического типа является постоянное травмирование слизистых оболочек, например — из-за ношения протеза. Симптомы заболевания локализуются в области поражения. Возникает покраснение слизистой (часто — по контуру поражения), образуется налет, возникают боль и жжение, оболочки становятся сухими.
Разрешенные продукты
- Белковая нежирная пища (рыба, мясо, птица). Блюда готовят отварным способом или запекают. голубцы, фаршированные кабачки, мясные запеканки с овощами.
- Можно употреблять не крахмалистые овощи — их варят, тушат или запекают. Большую часть овощей стоит использовать в свежем виде. Приправляйте овощные блюда гвоздикой, корицей, чесноком и лавровым листом, которые обладают антифунгицидным действием.
- К не крахмалистым овощам относится брокколи, баклажан, пекинская капуста, ботва свеклы брюссельская капуста, кресс-салат, огурцы, шпинат, сельдерей, щавель, помидоры. Умеренно крахмалистые — репа, морковь, цуккини. Большое количество крахмала содержат кабачки, тыква, свекла, картофель, топинамбур, редис, патиссоны и редька, поэтому их исключают из рациона.
- Свеклу, морковь и тыкву лучше употреблять в сыром виде, поскольку при варке этих овощей в них увеличивается содержание сахара, а это не желательно при кандидозах. Исключите картофель, а если не можете без него обойтись, то перед готовкой нужно вымочить его для уменьшения содержания крахмала. Квашеная капуста заселяет кишечник микроорганизмами, и она должна присутствовать в рационе. В салаты нужно добавлять морскую капусту, пророщенные злаки, которые являются иммуностимуляторами.
- На гарнир к мясу и рыбе лучше использовать овощи, а не каши. Каши (гречневая, овсяная и бурый рис) должны быть отдельным приемом пищи, но их стоит употреблять ограничено, поскольку это источники углеводов, правда, сложных.
- Из молочных продуктов разрешены натуральный йогурт и биокефир. Это полезные продукты, поскольку молочнокислые бактерии тормозят брожение в кишечнике и проявляют антифунгидное действие. Выбирать стоит йогурты из детского питания (несладкие, без красителей и консервантов). Можно есть творог, поскольку он препятствует активности патогенной флоры.
- Лечебный эффект кисломолочных продуктов связан не только с наличием живых бактерий, но и с содержащимися органическими кислотами (молочная, фосфорная, лимонная), которые подкисляют внутрикишечный рН, а это оказывает пробиотический эффект.
- Исключите всю дрожжевую выпечку, а хлеб замените на дрожжевые хлебцы. Их можно печь самим из цельно зерновой муки, добавляя отруби и семена льна.
- Фрукты выбирайте несладкие: лимон, апельсин, грейпфрут, смородина, клюква, брусника, черника, гранат. Клюква и калина — лучшие ягоды в борьбе с кандидозом. Полифенолы, содержатся в них, останавливают рост дрожжевых грибков.
- Из напитков рекомендуется отвар шиповника, отвары клюквы, брусники, морсы из этих ягод, отвары и чаи из трав и сушеных ягод — ромашки, люцерны, подорожника, шиповника, рябины, черной смородины, боярышника, рябины, душицы. С ограничениями разрешается зеленый чай. Полезен при этом заболевании морковный сок, гранатовый сок, отвар овса, вода с соком лимона.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| овощи пряные | 2,8 | 0,5 | 5,3 | 36 |
| овощи бобовые | 9,1 | 1,6 | 27,0 | 168 |
| артишок | 1,2 | 0,1 | 6,0 | 28 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брюссельская | 4,8 | 0,0 | 8,0 | 43 |
| капуста квашеная | 1,8 | 0,1 | 4,4 | 19 |
| капуста пекинская | 1,2 | 0,2 | 2,0 | 16 |
| лук зеленый | 1,3 | 0,0 | 4,6 | 19 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| свекольная ботва | 2,1 | 0,5 | 5,5 | 17 |
| сельдерей | 0,9 | 0,1 | 2,1 | 12 |
| спаржа | 1,9 | 0,1 | 3,1 | 20 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
| чеснок | 6,5 | 0,5 | 29,9 | 143 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Фрукты | ||||
| апельсины | 0,9 | 0,2 | 8,1 | 36 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| лимоны | 0,9 | 0,1 | 3,0 | 16 |
| сливы | 0,8 | 0,3 | 9,6 | 42 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Ягоды | ||||
| брусника | 0,7 | 0,5 | 9,6 | 43 |
| клубника | 0,8 | 0,4 | 7,5 | 41 |
| клюква | 0,5 | 0,0 | 6,8 | 26 |
| облепиха | 1,2 | 5,4 | 5,7 | 82 |
| рябина | 1,5 | 0,1 | 10,9 | 50 |
| черника | 1,1 | 0,4 | 7,6 | 44 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| пшеничные отруби | 15,1 | 3,8 | 53,6 | 296 |
| рис бурый | 7,4 | 1,8 | 72,9 | 337 |
| рис коричневый | 6,3 | 4,4 | 65,1 | 331 |
Хлебобулочные изделия | ||||
| хлебцы цельнозерновые | 10,1 | 2,3 | 57,1 | 295 |
Сырье и приправы | ||||
| гвоздика | 6,0 | 20,1 | 27,0 | 323 |
| корица | 3,9 | 3,2 | 79,8 | 261 |
| лавровый лист | 7,6 | 8,4 | 48,7 | 313 |
Молочные продукты | ||||
| кефир | 3,4 | 2,0 | 4,7 | 51 |
| ацидофилин | 2,8 | 3,2 | 3,8 | 57 |
| йогурт | 4,3 | 2,0 | 6,2 | 60 |
Сыры и творог | ||||
| творог | 17,2 | 5,0 | 1,8 | 121 |
Мясные продукты | ||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| телятина | 19,7 | 1,2 | 0,0 | 90 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица | ||||
| курица | 16,0 | 14,0 | 0,0 | 190 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
Яйца | ||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Рыба и морепродукты | ||||
| морская капуста | 0,8 | 5,1 | 0,0 | 49 |
Масла и жиры | ||||
| масло сливочное крестьянское несоленое | 1,0 | 72,5 | 1,4 | 662 |
| масло кукурузное | 0,0 | 99,9 | 0,0 | 899 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
Напитки безалкогольные | ||||
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| морс брусничный | 0,1 | 0,0 | 10,7 | 41 |
Соки и компоты | ||||
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| томатный сок | 1,1 | 0,2 | 3,8 | 21 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| * данные указаны на 100 г продукта | ||||
Как проявляется заболевание у детей?
У детей болезнь протекает в острой форме и сопровождается появлением покраснения и отеков на слизистой оболочке полости рта. Ребенок плохо спит, у него может отсутствовать аппетит, появляется плаксивость.
Болезнь у детей может возникнуть по следующим причинам:
- Ослабление иммунитета.
- Заражение при кормлении грудью.
- Передача грибка во время родов.
- Заражение через бытовые предметы.
Если заболевание своевременно не диагностируется и не лечится, в скором времени у ребенка во рту появляется белесый налет, напоминающий творог, а в запущенной стадии возникают язвы, которые сопровождаются кровоточивостью и вызывают сильную боль у малышей.
Дефицит минеральных веществ
При заболеваниях кишечника в организм поступает недостаточно минеральных веществ, но этот дефицит можно восполнить при помощи молочных продуктов
. В них не только содержится много минеральных веществ, но они ещё и легко усваиваются организмом. Молочные продукты способны обеспечить организм достаточным количеством фосфора и кальция, однако нужно иметь в виду, что не все молочные продукты могут хорошо переноситься организмом при заболеваниях кишечника. Например, свежее молоко может оказаться слишком “тяжёлым”, а кисломолочные продукты, благодаря повышенной кислотности, могут раздражать стенки желудка.
Наиболее нейтральным и полезным продуктом при заболеваниях кишечника будет пресный творог
, а также несолёный и нежирный
сыр
. Эти продукты могут стать альтернативой кефиру и йогурту. Важно только, чтобы продукты были свежими и натуральными, без дополнительных специй и усилителей вкуса.
Диагностика
Для точной постановки диагноза используют сочетание нескольких методов — от простого осмотра и опроса пациента на предмет жалоб до лабораторных, таких как посев, микроскопическое исследование биоматериала, анализ степени обсеменения ротовой полости грибковым мицелием.
Кандидоз рта сопровождается целым рядом характерных наружных признаков, в частности — образованием налета, запахом изо рта, изъязвлением и гиперемией слизистых. Однако лабораторные методы позволяют точно определить тип возбудителя и исключить возможность наличия вторичной инфекции, что может повлиять на характер и длительность лечения.
Дифференциальная диагностика применяется для отделения случаев кандидоза от заболевания афтозным стоматитом, лейкоплакией, красным лишаем, стрептококковой заедой и другими инфекционными патологиями полости рта.
Основы лечебного рациона
Сбалансированное питание при кандидозе должно включать в себя такие компоненты, как:
- Нежирные сорта рыбы и мяса;
- Овощи;
- Куриные яйца;
- Гречка.
- Продукты с антигрибковым эффектом.
Комплексное лечение наиболее эффективно при правильном питании. Эти ингредиенты должны составлять основу рациона. Немаловажное значение специалисты придают количеству приемов пищи, а также температуре готового блюда. Идеальным решением станет отказ от соли и различных приправ.
Они раздражают слизистую оболочку ротовой полости, создавая благоприятную среду для роста патогенной микрофлоры. Приготовленные на пару или отварные продукты оказывают щадящее воздействие на ротовую полость.
Как лечить кандидоз полости рта?
Лечение проводится с применением местных и общих, специфических и симптоматических средств. Среди основных задач терапии можно назвать устранение очагов инфекции в ротовой полости (санацию), лечение заболеваний, которые сопутствуют кандидозу и являются факторами риска, стимуляцию защитных сил организма. Общая длительность лечения обычно составляет не менее 7-10 дней.
В качестве средств местной терапии используются полоскания — с использованием растворов борной кислоты, соды, тетрабората натрия. Для более длительного и эффективного воздействия такие средства можно применять в виде аппликаций — смочив раствором ватный тампон или бинт.
Нистатин при кандидозе полости рта используется для борьбы с основной причиной заболевания — грибковой инфекцией. Лечение кандидоза во рту также может включать в себя применение других антимикотических (противогрибковых) препаратов — например, левориновой мази. Наилучший эффект достигается при использовании нескольких препаратов, чередовании их в течение нескольких дней.
Противогрибковые препараты назначают и для системной терапии — в этом случае внутрь принимают такие лекарства от кандидоза полости рта и других инфекций, как ламизил, дифлюкан, леварин, низорал и др. В наиболее тяжелых случаях заболевания в схему терапии включают прием иммуномодулирующих препаратов, а также использование других средств, оказывающих стимулирующее воздействие на иммунитет и способствующих укреплению собственных защитных сил организма.
Не менее важной задачей является защита от дополнительных грибковых и бактериальных инфекций, которые могут присоединиться к заражению грибком Candida и осложнить течение болезни. С этой целью проводят полоскания антисептическими растворами — фукорцином, йодинолом и другими.
В качестве альтернативного средства можно использовать антисептический ополаскиватель для полости рта АСЕПТА, содержащий активные компоненты хлоргексидин и бензидамин. Оба этих вещества обладают широким противомикробным действием. Регулярное применение ополаскивателей АСЕПТА также оказывает выраженный противовоспалительный эффект и помогает не только устранить неприятные симптомы, но и снизить риск развития осложнений.
Кандидоз кишечника
К.м.н. Ю.О. Шульпекова
ММА имени И.М. Сеченова
В последние десятилетия оппортунистические инфекции, вызываемые условно–патогенными грибами, занимают особое место в практике клиницистов различных специальностей.
Как ни парадоксально, отчасти это связано с теми успехами, которых достигла современная медицина в лечении онкологических заболеваний и в борьбе с возбудителями серьезных инфекций. Кроме того, очевидно, что в последние десятилетия наблюдается увеличение интенсивности воздействия на организм человека внешних факторов, вызывающих развитие иммуносупрессивных состояний. Помимо этого, конец XX века ознаменовался значительным распространением фатального заболевания ВИЧинфекции.
Патологические состояния, вызванные воздействием грибов рода Candida на организм человека, также относятся к разряду оппортунистических микозов.
Характеристика возбудителя
Представители рода Candida представляют собой дрожжевые грибы, родственные Ascomycetes.
Род Candida включает разнообразные виды (Candida spp.), среди которых основное значение, как возбудители кандидоза, имеют: Candida albicans, Candida tropicalis, Candida parapsilosis, Candida glabrata, Candida dubliniensis, Candida lusitaniae, Candida krusei.
Candida spp. представляют собой компонент микрофлоры, симбионтной для человека. У 10-25% населения, не имеющих клинических признаков грибкового поражения, Candida spp. непостоянно выявляются в полости рта, у 65-80% в содержимом кишечника. Candida spp. обнаруживаются в детрите гастродуоденальных язв примерно в 17% случаев.
По современным представлениям, в нормальных условиях основным «местом обитания» Candida spp. в организме человека является кишечник. В микробной популяции кишечника доля этих грибов ничтожно мала. Рост колоний Candida spp. в организме человека отчасти регулируется благодаря работе звеньев иммунитета. Главное место в этом процессе занимают звенья неспецифического иммунитета мононуклеарные фагоциты (моноциты/макрофаги) и полиморфноядерные лейкоциты [1,3].
Весьма важная роль в ограничении роста популяции Candida принадлежит также бактериям кишечным симбионтам. Нормальная микрофлора, населяющая просвет желудочнокишечного тракта, вырабатывает вещества с антибактериальной активностью (в частности, бактериокины и короткоцепочечные жирные кислоты), которые предотвращают внедрение патогенных микроорганизмов и избыточный рост, развитие условнопатогенной флоры. Кишечные палочки, энтерококки, бифидобактерии и лактобациллы обладают наиболее выраженными антагонистическими свойствами.
Термин кандидоз подразумевает патологический процесс, основу которого составляет избыточный рост Candida первично в желудочнокишечном тракте и вторично в других областях (на слизистой оболочке гениталий, бронхов, в паренхиматозных органах) [1,3,5].
Факторы вирулентности Candida
Грибы рода Candida обладают адгезивностью к эпителиальным клеткам. Прикрепление к слизистой оболочке является одним из условий для дальнейшей инвазии микроорганизма в подлежащие ткани. Способность к адгезии у представителей различных видов Candida значительно различается; наиболее высока эта способность у C.albicans, C.tropicalis, C.dubliniensis; наименьшая у Candida glabrata, Candida krusei. В качестве защитного барьера, препятствующего прикреплению микроба к слизистой оболочке, важную роль играет муцин гликопротеин клеточной стенки эпителиальных клеток.
Факторы агрессии этих микроорганизмов включают протеазы и гликозидазы, способные интенсивно расщеплять муцин.
Как фактор вирулентности также рассматривают способность к быстрому образованию нитей псевдомицелия; эта особенность в наибольшей степени выражена у C.albicans.
Вирулентность микроорганизмов подвержена внутривидовой изменчивости, в зависимости от генотипа [1,3].
Факторы риска развития кандидоза
В качестве общих факторов, предрасполагающих к развитию кандидоза органов пищеварения и последующей лимфогематогенной диссеминацией грибков, как и в случаях других оппортунистических инфекций, выступают состояния, при которых наблюдается недостаточность иммунной защиты организма. Они включают:
1) Физиологические иммунодефициты (период новорожденности и ранний детский период, сенильный иммунодефицит, беременность, стрессовые состояния).
2) Врожденные иммунодефициты (синдром Ди Джорджи, Незелофа, ШедиакаХигаши и др.).
3) Инфекция вирусом иммунодефицита человека в терминальной стадии (синдром приобретенного иммунодефицита). Микозы составляют 70% в структуре клинических проявлений ВИЧинфекции.
4) Онкологические заболевания (включая гемобластозы); химиотерапия злокачественных опухолей, сопровождающаяся тяжелой гранулоцитопенией (<1х109 гранулоцитов в л). Развитие кандидоза на фоне противоопухолевой терапии обычно связывают с подавлением функций иммунной системы, наблюдающимся как нежелательный эффект лечения. В то же время существуют предположения, что цитостатики и лучевая терапия угнетают защитные функции эпителиального покрова кишечника и способствуют транслокации Candida в другие органы. При проведении химиотерапии возрастает процент грибковых микроорганизмов, адгезированных к энтероцитам.
5) Аутоиммунные и аллергические заболевания, в особенности при назначении глюкокортикостероидов.
6) Трансплантация органов (применение иммунодепрессантов в посттрансплантационном периоде). Более половины больных, которым планируется проведение трансплантации костного мозга, еще до трансплантации имеют картину системного кандидоза.
7) Эндокринопатии (декомпенсированный сахарный диабет, аутоиммунный полигландулярный синдром).
 Другие заболевания и состояния (шоковые состояния, анемия, гепатит, цирроз печени, хронические инфекции, синдром мальабсорбции и др.). При патологических состояниях, сопровождающихся снижением кровоснабжения кишечника, повышается транслокация грибов в другие ткани. Нарушение переваривания и всасывания сопровождается избыточным ростом микроорганизмов в просвете кишечника.
Другие заболевания и состояния (шоковые состояния, анемия, гепатит, цирроз печени, хронические инфекции, синдром мальабсорбции и др.). При патологических состояниях, сопровождающихся снижением кровоснабжения кишечника, повышается транслокация грибов в другие ткани. Нарушение переваривания и всасывания сопровождается избыточным ростом микроорганизмов в просвете кишечника.
9) Антибиотикотерапия (обычно длительное применение препаратов широкого спектра действия). Введение антибактериальных препаратов может приводить к нарушению равновесия в микробном биоценозе кишечника, вследствие чего возможно избыточное развитие кандидозной популяции в кишечнике. Назначение туберкулостатических препаратов в течение 3-4 мес. сопровождается развитием кандидоза кишечника в 58-62% случаев. Риск развития идиопатической антибиотикоассоциированной диареи зависит от дозы введенного антибиотика; это заболевание обычно протекает без повышения температуры тела и лейкоцитоза в крови и при отсутствии лабораторных признаков инфекции Clostridium difficile. Полагают, что примерно в трети случаев развитие идиопатической антибиотикоассоциированной диареи обусловлено именно кандидозом кишечника.
10) Несбалансированное питание (дефицит в рационе белков, витаминов). В эксперименте на животных показано, что недостаточное поступление белка в организм сопровождается снижением фагоцитарной и бактерицидной активности макрофагального звена, незавершенным фагоцитозом и повышением проницаемости кишечного барьера для Candida albicans [1,3,4,5].
По данным аутопсий кандидоз 12перстной, тонкой и толстой кишки обнаруживается примерно у 3% погибших пациентов (учитывались только макроскопические изменения). При этом половина случаев приходится на долю пациентов, получавших химиотерапию по поводу злокачественных новообразований [1].
Патогенез развития кандидоза кишечника
Исследования последних лет в большой степени прояснили закономерности взаимодействия грибков Candida с организмом хозяина. По современным представлениям, можно выделить два принципиально различных механизма патогенеза кандидоза органов пищеварения: инвазивный и неинвазивный кандидоз [3].
Инвазивный кандидоз обусловлен внедрением нитчатой формы гриба Candida в ткани. Первым этапом кандидоза, как инфекционного процесса, служит адгезия к эпителиоцитам, затем происходит инвазия в эпителиальный слой, проникновение за пределы базальной мембраны. Этим проявлениям микробной агрессии макроскопически соответствуют эрозивноязвенные дефекты стенки кишечника различного размера и формы, трещины, мембранные наложения (сходные с таковыми при псевдомембранозном колите), полиповидные или сегментарные циркулярные образования.
При прогрессирующей инвазии возможно развитие лимфогематогенной диссеминации грибов (системный кандидоз с поражением слизистых оболочек других органов; генерализованный кандидоз с поражением висцеральных органов). В экспериментальной модели на животных, перорально инфицированных C.albicans в условиях иммуносупрессии, показано первоначальное возникновение эрозий и язв слизистой оболочки в подвздошной кишке, колонизация лимфоидных образований кишечника, их некроз и дальнейшая диссеминация. Отсутствие макроскопических изменений, по всей видимости, не должно рассматриваться, как свидетельство против инвазивного кандидоза.
При диссеминированных формах кандидоза в лимфатических узлах и протоках обнаруживаются многоядерные гигантские клетки, содержащие грибы, что, вероятно, отражает феномен незавершенного фагоцитоза.
Инвазивный кандидоз чаще наблюдается в органах, выстланных многослойным плоским эпителием (полость рта, пищевод), и реже цилиндрическим эпителием (желудок, кишечник), что, вероятно, связано с особенностями местной иммунной защиты.
Неинвазивный кандидоз не сопровождается превращением грибка в нитчатую форму; наблюдается избыточный рост его колоний в просвете полого органа кишечника. Предполагается, что важное патогенетическое значение при этом имеет нарушение полостного и пристеночного пищеварения, проникновение в системный кровоток микробных компонентов и метаболитов, развитие в той или иной степени выраженной системной иммунновоспалительной реакции.
На основании всего сказанного выше следует еще раз подчеркнуть, что кандидоз слизистых внекишечной локализации или генерализованный кандидоз с поражением паренхиматозных органов служит проявлением транслокации грибков из просвета кишечника, где представлена основная масса этих сапрофитных грибков. Кандидоз внекишечной локализации (например, полости рта или гениталий) служит проявлением системного кандидоза, берущего свое начало из кишечника.
Ниже приводится классификация кандидоза органов пищеварения:
1. Орофарингеальный кандидоз (хейлит, гингивит, заеды, глоссит, стоматит, фарингит).
2. Кандидоз пищевода (осложнения кровотечение, стриктура).
3. Кандидоз желудка:
диффузный (специфический эрозивнофибринозный гастрит);
фокальный (вторичный для язвы желудка).
4. Кандидоз кишечника:
инвазивный диффузный;
фокальный (вторичный для язвы 12перстной кишки, при неспецифическом язвенном колите);
неинвазивный (избыточный рост Candida в просвете кишечника).
5. Аноректальный кандидоз:
инвазивный кандидоз прямой кишки,
перианальный кандидозный дерматит.
Ниже охарактеризованы основные проявления кандидозного поражения кишечника, который, как уже было сказано выше, является основой для развития системных проявлений.
Клиническая картина кандидоза кишечника
Особенности течения кандидоза кишечника недостаточно четко очерчены, недостаточно хорошо изучены и мало знакомы большей части практикующих врачей. Характерно, что у погибших от разных причин больных, у которых при аутопсии были обнаружены макроскопические изменения кишечника, соответствующие инвазивному кандидозу, при жизни, как правило, отмечалась весьма скудная симптоматика со стороны желудочнокишечного тракта, а эндоскопический диагноз часто был ошибочным. Нередко при обнаружении единичных изъязвлений кишечной стенки врач затрудняется в их трактовке, а по результатам морфологического исследования дается заключение о неспецифических воспалительных изменениях в краях язвенных дефектов, тогда как целенаправленное микологическое исследование не проводится.
Клинические проявления кандидоза кишечника могут быть различными в зависимости от уровня поражения.
При диффузном инвазивном кандидозе кишечника имеются проявления энтероколита: жалобы на боли в животе спастического характера, метеоризм, наличие патологических примесей в стуле (крови и слизи), обычно имеются признаки системного кандидоза (поражение слизистых оболочек полости рта, гениталий). При эндоскопическом исследовании выявляются изменения по типу фибринозноязвенного колита.
При инвазивном фокальном кандидозе кишечника проявления заболевания могут напоминать упорное, резистентное к традиционной терапии, течение язвенной болезни 12перстной кишки или неспецифического язвенного колита.
При неинвазивном кандидозе кишечника пациенты предъявляют жалобы на неоформленный стул, метеоризм, дискомфорт в животе, с положительной клиниколабораторной динамикой при лечении антимикотическими препаратами.
При инвазивном кандидозе прямой кишки могут отмечаться симптомы проктита (боли, тенезмы, патологические примеси в кале). В ряде случаев этому сопутствуют явления перианального кандидодерматита.
Кандидоз кишечника нередко сопровождается субфебрильной лихорадкой [1,3,5].
Осложнения
В качестве осложнений кандидоза кишечника возможно развитие кишечной перфорации, пенетрации язв в окружающие органы, кровотечения, генерализации с поражением паренхима тозных органов, развитием грибкового сепсиса.
Поражение паренхиматозных органов (печень, желчный пузырь, поджелудочная железа и др.) весьма часто сопутствует глубокой нейтропении (менее 500 нейтрофилов в мм3 крови) и наблюдается в терминальной фазе СПИДа [1,3,5].
Летальность при инвазивном кандидозе достигает 25-55%. Для некоторых категорий больных (реципиенты трансплантатов, пациенты с острым лейкозом) инвазивные микозы являются основной причиной летального исхода.
Диагностика
Вопрос о диагностике кандидоза кишечника и определении показаний к противогрибковой терапии исключительно важен.
В распознавании кандидоза слизистых оболочек необходимо проводить различие между физиологическим «кандидоносительством» и инфекционным процессом, вызванным этим грибком.
Для диагностики кандидоза абсолютно информативно обнаружение Candida в стерильных жидкостях (спинномозговой, лаважной, перитонеальной и др.) или обнаружение грибов в тканях (нередко обнаруживаются изменения по типу гранулем с некрозом).
Для повышения чувствительности культуральных и морфологических методов диагностики кандидоза рекомендуется исследовать несколько биоптатов слизистой оболочки.
Биопсированную ткань собирают в 2 стерильные чашки Петри или стерильные баночки с завинчивающейся крышкой; одну пробу заливают 10% раствором формальдегида и направляют для гистологического исследования, вторую используют для микологического исследования. Материал транспортируют в микробиологическую лабораторию, защищая от прямых солнечных лучей. Необходимо, чтобы материал был доставлен на микологическое исследование не позднее 1 ч после взятия при хранении в условиях комнатной температуры или не более чем через 3 ч при хранении при +4ーС.
Микроскопическое исследование необходимо проводить в нативных и окрашенных препаратах.
ШИКреакция (обработка хромовой кислотой) или ее модификация окраска по Гридли позволяют выявить возбудителя в ткани или мазке за счет окрашивания полисахаридных компонентов клеточной стенки; для подавления окраски окружающих тканей применяется «контрокраска» световым зеленым, метаниловым желтым, и т.п. В данном случае обнаруживаются только инвазирующие клетки грибов, в то же время невозможно судить о реакции со стороны окружающих тканей. Поэтому необходимо также оценивать препараты, «докрашенные» гематоксилином и эозином.
Псевдомицелий Candida также можно выявить в мазкеотпечатке слизистой оболочки или мазкеотпечатке из дна язвы (окраска по РомановскомуГимзе).
На поверхности плотной питательной среды в чашке Петри делают отпечаток исследуемым кусочком ткани, затем производят рассев петлей. Этот же кусочек ткани помещают в 50 мл жидкой питательной среды (среда Сабуро, сусло) и инкубируют при +37ーС в течение 5 дней.
Широко применяются методы быстрой идентификации C.albicans. Этот вид Candida способен образовывать ростковые трубки и короткие нити псевдомицелия в течение 2-4 часов при +37ーС на сыворотке крови, яичном белке и др. подобных средах. Для вида C.albicans этот феномен характерен в 90% случаев.
Для эффективного лечения необходимо стремиться к определению видовой принадлежности грибков Candida и определению индивидуальной чувствительности штамма к антимикотическим средствам; некоторые штаммы Candida lusitanlae устойчивы к амфотерицину, Candida krusei и Candida glabrata к флуконазолу.
Обнаружение Candida в крови позволяет поставить диагноз генерализованного кандидоза только в сочетании с соответствующей клинической симптоматикой (особенно информативно повторное обнаружение Candida в крови). Следует помнить о том, что у 70-80% больных, реально страдающих генерализованным кандидозом, выявить грибы при посеве крови не удается.
Значение серологических методов состоит, главным образом, в выявлении больных с вероятными инвазивными микозами. Ложноположительные результаты серологических проб возможны при миконосительстве и у здоровых людей, сенсибилизированных антигенами грибов; ложноотрицательные пробы могут наблюдаться при иммунодефиците.
Предложены оригинальные процедуры обнаружения антигенов и антител некоторых метаболитов клеток грибов; созданы специальные диагностические наборы. В качестве примера можно привести Pastorex Candida, для определения в реакции латексагглютинации повторяющихся олигоманнозных эпитопов антигенных структур, экспрессирующихся на большом числе макромолекул гриба. Набор Platelia Candida может использоваться для определения антигенаманнана Candida, например, в сыворотке крови пациента с циркуляцией микроорганизма. С помощью первого набора порог определения антигенных структур равен 2,5 нг/мл, с помощью второго в связке с методом порог определения 0,5 нг/мл.
В диагностике неинвазивного кишечного кандидоза, при котором отсутствует тканевой биопсийный материал для микологического исследования, в качестве стандарта диагностики предлагается использовать следующие критерии: рост свыше 1000 КОЕ/г Candida spp. при посеве кишечного содержимого, взятого в стерильных условиях, в сочетании с явлениями кишечной диспепсии и положительной клиниколабораторной динамикой при лечении антимикотическими препаратами [1]. К сожалению, правильный забор кишечного содержимого для культурального исследования технически сложен; широко распространенная в нашей стране методика посева кала на дисбактериоз не может служить опорой в оценке реального состава микрофлоры кишечника [1,3,5].
В диагностике любой формы кандидоза органов пищеварения важно учитывать наличие у пациента предрасполагающих факторов риска. Случайное выявление кандидоза должно послужить стимулом к поиску такого фонового фактора. Важно помнить, что кандидоз может выступать в качестве ранней манифестации общих заболеваний, сопровождающихся развитием иммунодефицита.
Учитывая вышесказанное, вероятно, было бы не совсем корректно формулировать диагноз кратко, как «Кандидоз», не указывая при этом фонового состояния.
Дифференциальный диагноз инвазивного кишечного кандидоза (при обнаружении макроскопических изменений кишечника) необходимо проводить с хроническими воспалительными заболеваниями кишечника, антибиотикоассоциированной диареей, обусловленной инфекцией C. difficile, злокачественным поражением, ишемическим колитом. Неинвазивную форму кандидоза следует дифференцировать с широким спектром энтеритов и колитов другой этиологии. Косвенным свидетельством в пользу наличия кандидоза кишечика могут выступать внекишечные системные проявления кандидоза.
Лечение
Следует еще раз подчеркнуть, что одно лишь обнаружение грибов рода Candida при бактериологическом анализе испражнений (по принятой методике в России), независимо от наличия или отсутствия симптомов кишечной диспепсии, не может служить показанием для назначения пациенту антимикотических средств.
Для лечения кандидоза кишечника необходимо назначение препаратов, неадсорбирующихся из просвета кишечника.
Сегодня существуют разнообразные антимикотические средства. Такие препараты, как амфотерицин В, итраконазол, кетоконазол, флуконазол, обладают системным действием, могут применяться местно, перорально и внутривенно. При назначении внутрь эти препараты практически полностью адсорбируются из верхних отделов желудочнокишечного тракта и не достигают уровня подвздошной кишки, где сосредоточена основная популяция грибов. Кроме того, применение системных противогрибковых препаратов нередко сопровождается побочными явлениями, в частности, развитием токсического гепатита.
К практически неадсорбирующимся антимикотическим средствам относятся леворин, нистатин и натамицин (Пимафуцин). Назначение леворина и нистатина с достаточно высокой частотой сопровождается развитием побочных эффектов (диспепсические явления, аллергия, токсический гепатит).
Пимафуцин (натамицин) противогрибковый полиеновый антибиотик широкого спектра. Обладает фунгицидным потенциалом. Пимафуцин связывает стеролы клеточных мембран, нарушая их целостность и функции, что приводит к гибели микроорганизмов. К натамицину чувствительно большинство патогенных дрожжевых грибов, в наибольшей степени Candida albicans. Пимафуцин обладает более высокой эффективностью по сравнению с нистатином. Случаев резистентности к натамицину в клинической практике не встречалось; при многократном применении этого препарата минимальная подавляющая концентрация его в отношении C.albicans не меняется. Пимафуцин в таблетках действует только в просвете кишечника, практически не всасывается из желудочнокишечного тракта.
При применении таблеток в первые дни лечения возможны диспепсические явления тошнота и диарея, которые не требуют отмены препарата и самостоятельно разрешаются в ходе лечения. Единственным противопоказанием к назначению Пимафуцина является повышенная чувствительность к компонентам препарата. Пимафуцин можно назначать в периоды беременности и лактации, а также новорожденным детям.
Для лечения кишечного кандидоза необходимо проведение курса лечения невсасывающимися противогрибковыми препаратами в течение 710 дней. Нистатин назначают по 250000 ЕД 68 раз в сутки (суточная доза до 3 млн ЕД) в течение 14 дней. Его назначают по 100 мг (1 таблетке) 2-4 раза в день в течение 710 дней [1].
Опираясь на изложенные выше положения и клинический опыт, приходится признать, что тактика лечения кандидоза слизистых оболочек внекишечной локализации только местными противогрибковыми средствами или препаратами системного действия, всасывающимися желудочнокишечного тракта, по своей сути ошибочна. Поскольку источником лимфогематогенного распространения вирулентных штаммов Candida, вызывающих системный кандидоз, является кишечник, без подавления роста грибов в его просвете противогрибковая терапия оказывается неэффективной или наблюдается лишь кратковременный нестойкий эффект. При системном кандидозе доза нистатина может быть повышена до 46 млн ЕД/сут, одновременно назначается местно действующее противогрибковое средство. При системном кандидозе Пимафуцин используется в той же дозе при одновременном назначении местно действующего противогрибкового средства. В тяжелых случаях к комплексной терапии добавляются препараты с системным действием [1,5].
Особенно важны своевременное распознавание и терапия кишечного кандидоза, как профилактика системного и генерализованного кандидоза у больных групп риска, к которым относятся прежде всего пациенты, получающие противоопухолевую лучевую и/или химиотрепию, противотуберкулезные препараты, пациенты, готовящиеся к плановым операциям на органах брюшной полости. В данных ситуациях наиболее предпочтительно назначение невсасывающихся противогрибковых препаратов, поскольку их длительный и повторный прием существенно не влиет на фармакодинамику других препаратов.
Основным критерием эффективности терапии является не получение отрицательного результата посева на грибы, а прежде всего исчезновение основных проявлений болезни, нормализация количества грибов по данным микологического исследования (при возможности адекватного проведения посева кишечного содержимого). Для достижения эффекта нередко приходится прибегать к повторным курсам лечения [1].
В данной статье ставилась цель расширить представления практических врачей о гибкости взаимодействия организма человека с симбионтной микрофлорой, о патогенном потенциале, которым обладает безобидный кишечный комменсал Candida. Перед интернистами и специалистами по медицинской микологии стоят актуальные задачи отчетливого определения распространенности и клинического значения грибковых инфекций в клинической практике, разработки алгоритма диагностики и показаний к лечению кандидоза кишечника.
Литература:
1. Златкина А.Р., Исаков В.А., Иваников И.О. Кандидоз кишечника как новая проблема гастроэнтерологии. // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2001. №6. С.3338.
2. Danna P.L., Urban C., Bellin E., Rahal J.J. Role of Candida in pathogenesis of antibioticassociated diarrhoea in elderly patients.//Lancet/1991.Vol.337.P.511514.
3. Prescott R.J., Harris M., Banerjee S.S. Fungal infections of small and large intestine.//J.clin.Path.1992.Vol.45.P.806811.
4. Redmond H.P., Shou J., Kelly C.J. et al. Proteincalorie malnutrition impairs host defense against Candida albicans.//J.Surg.Res.1991.Vol.50.P.552559.
5. The Merck Manual. Sixteenth edition. Copyright (c) 1992 by Merck&Co., Inc.
Опубликовано с разрешения администрации Русского Медицинского Журнала.
Профилактика заболевания
Профилактические мероприятия направлены на улучшение состояния микрофлоры. К ним относят:
- Правильную гигиену полости рта.
- Продуманный рацион питания с высоким количеством белковых продуктов и сниженным употреблением пищи, содержащей глюкозу.
- Отказ от курения и спиртных напитков.
- Своевременный осмотр у лечащего стоматолога для профилактики, диагностики и лечения болезни.
- Отказ от приема медицинских препаратов, таких как антибиотики, без предварительной консультации с врачом.
- Если у пациента имеются зубные протезы, то одной из мер профилактики будет их регулярная обработка в специальном растворе.
Источники:
- Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский) Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф. Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова
- Отчет о клинических испытаниях по определению/подтверждению профилактических свойств средств индивидуальной гигиены полости рта выпускаемых серийно: ополаскиватель для полости рта «АСЕПТА PARODONTAL» — Раствор для ирригатора». д.м.н. профессор, заслуженный врач РФ, зав. кафедрой Профилактической стоматологии С.Б. Улитовский, врач-исследователь А.А. Леонтьев Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова, кафедра профилактической стоматологии.
- Изучение клинической эффективности лечебно-профилактических средств линии «Асепта» при лечении воспалительных заболеваний пародонта (А.И.Грудянов, И.Ю. Александровская, В.Ю. Корзунина) А.И. ГРУДЯНОВ, д.м.н., проф., руководитель отделения И.Ю. АЛЕКСАНДРОВСКАЯ, к.м.н. В.Ю. КОРЗУНИНА, асп. Отделение пародонтологии ЦНИИС и ЧЛХ Росмедтехнологий, г. Москва
Продукты-регуляторы работы кишечника
Различные заболевания кишечника могут сопровождаться различными, а иногда даже противоположными симптомами. Например, человек может страдать от диареи или, наоборот, мучиться от запоров. Наладить работу кишечника можно при помощи определённых диет и употребления продуктов, которые имеют послабляющий эффект или ослабляют работу кишечника.
К натуральным “послабляющим средствам
” относятся сухофрукты, кефир, бобовые культуры, овсяная и гречневая крупы. Их рекомендуется употреблять людям, страдающим периодическими запорами, даже если они не вызваны заболеваниями кишечника.
Помогают желудку работать
легче протёртые каши, слизистые супы, и продукты с высоким содержанием танина.
1.Общие сведения
Дабы в дальнейшем не прерываться на терминологические справки, в качестве своеобразной преамбулы оговорим следующее.
Оппортунистической называется такая инфекция, которая возникает, дословно, «при удобном случае», «по возможности», т.е. при определенном сочетании условий, благоприятном для условно-патогенного микроорганизма. В свою очередь, условная патогенность подразумевает бессимптомное паразитирование или комменсализм (безвредное сосуществование) какой-либо микрокультуры в организме хозяина, – пока тот здоров и иммунокомпетентен, – и способность данной культуры к бурной болезнетворной активизации при ослаблении иммунной защиты, значительном изменении структуры микробиома и некоторых других обстоятельствах.
Микоз – системное поражение грибковыми культурами. Кандидоз – чрезвычайно широко распространенный (собственно, наиболее частый) вариант микоза, вызываемый дрожжеподобными условно-патогенными грибками многочисленного рода Candida, чаще всего Candida ablicans (возбудитель, в частности, урогенитальной «молочницы»).
Таким образом, кандидоз глотки – оппортунистический микоз, обусловленный активизацией Candida и преимущественно локализованный в одном из ЛОР-органов.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Отзывы и результаты
Диета при кандидозе действительно необходима, что подтверждают многие отзывы. Если придерживаться такого питания постоянно, то никогда не будет обострений кандидоза. При этом немаловажное значение имеет поддержание иммунитета и отсутствие стрессов. Многие отмечают, что ее трудно придерживаться в виду отсутствия сладкого и поэтому происходят частые «срывы», что в некоторых случаях сводит лечение на нет.
- «… Мой муж шесть лет живет с кандидозом. Полтора года принимает антиретровирусную терапию, и несколько раз в год ударные дозы флуконазола, а для профилактики по 150 мг каждую неделю. Самое трудное — соблюдать диету. Старается выполнять рекомендации по питанию и нужно сказать, что стало легче — меньше проявлений во рту и нет поноса. За компанию с ним и мне приходится так питаться»;
- «… Пришла к выводу, что диета — эффективное лечение. Достаточно вообще отказаться от сахара, кондитерской выпечки и крахмала — ощущается эффект после первой недели. У меня был кандидоз кишечника после приема антибиотиков, но не сильный. Врач после обследования сказал, что можно попробовать наладить все диетой и пробиотиками, а таблетки всегда успею пропить. Так все и получилось: через три дня прекратилось вздутие живота, а через неделю нормализовался стул»;
- «… Мне поставили этот диагноз, и я стала правильно питаться на фоне проводимого лечения. Дополнительно вводила чеснок, барбарис, гвоздику, корицу. Оказалось, питаться полезно не только для здоровья, но и для снижения веса. Конечно, если убрать хлеб, всю выпечку и сладости. Похудела за 3 месяца на 7 кг, наладились дела с кишечником. Пила еще Наринэ для хорошей флоры. Конечно диета строгая, но соблюдение того стоит».