1.Общие сведения
Метким, хотя и несколько легкомысленным названием «географический язык» обозначается воспалительно-дистрофический процесс в слизистой оболочке языка, известный также под названиями «блуждающий глоссит», «мигрирующая оральная эритема», «эксфолиативный глоссит» (формулировка в МКБ-10), «десквамативный глоссит» и т.д. Эксфолиативный в переводе означает «шелушащийся», десквамативный – «лишенный чешуи», глоссит – воспаление языка. Отшелушивание эпителия в сочетании с воспалением и дистрофическими изменениями в совокупности образуют на языке красно-белые узоры, которые во многих случаях действительно напоминают фрагмент географической карты.
В различные исторические периоды в медицине существовали разные взгляды на суть и патогенез десквамативного глоссита (термин и понятие введены в медицинскую парадигму в 1831 году), и дискуссия продолжается по сей день. Так, одни авторы считают этот процесс нейродегенеративным, другие сугубо воспалительным, третьи вообще рассматривают как непатологический вариант нормы.
Распространенность «географического языка» существенно различается в зависимости от возрастного, гендерного, клинического состава исследуемых выборок; в пересчете на общую популяцию она оценивается на уровне 2-5% населения. Отмечается некоторое преобладание женщин, детей и подростков.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Домашние методы
В основном людям, у которых появилось это заболевание, не требуется особенное лечение и вмешательство врача. Эпителий отшелушивается за несколько недель или месяцев, и все исчезает само. Но какое лечение необходимо, когда он тревожит уже достаточно долго, и не видно пути к выздоровлению?
Самое важное для лечения и профилактики географического языка – это постоянное соблюдение гигиены ротовой полости. Особенно важно для детей со складчастым видом языка, поскольку такие черты строения являются очень подходящими для развития бактерий, что вместе с глосситом может привести к воспалению, которое сопровождается болью
Лечение географического языка как у детей, так и взрослых нужно начинать с полоскания разнообразными травами и настойками. Очень хорошее воздействие оказывают отвары ромашки, зверобоя.
Подсолнечное масло тоже имеет лечебные качества, поэтому врачи рекомендуют держать его во рту до десяти минут. Но его сперва нужно простерилизовать. Для этого бутылку помещают в кипяток и вынимают ее только через двадцать минут. Полоскание рта свежим зеленым чаем снижает воспаление и избавляет от неприятных чувств.
Также хорошо помочь может рыбий жир, масло, вазелин, которым пропитывается марлевая салфетка и прикладывается к языку. Держать эту марлю нужно в течении 5 минут.
Чтобы больше не было обострений или повторного возникновения болезни, детей лучше ограничить в острой, соленой и очень холодной, горячей еде.
Таким способом, при правильных действиях вовремя и соблюдений правил гигиены, географический язык не нанесет никакого вреда вашему малышу.
Дисквамативный глоссит проходит обычно сам, а зацикливаясь на нем, Вы можете упустить действительно серьезное заболевание, которое могло спровоцировать появление географического языка. Поэтому выяснять причины необходимо через обследование.
Доктор выявит возможные причины и назначит правильное лечение. Главное выполнять все его рекомендации и тогда все симптомы – пятна, покраснение, увеличение языка, потихоньку пройдут и серьезных изменений в здоровье ребенка не произойдет.
К счастью, лечение географического языка в основном обходится без медикаментов, что, несомненно, является плюсом.
Главное с раннего детства приучить ребенка к правилам личной гигиены. И не просто рассказывать, что нужно чистить зубы 2 раза в день, менять зубную щетку раз в три месяца, но и на своем примере все это демонстрировать.
Иногда географический язык не является симптомом каких-либо заболеваний, тогда имеет смысл воспользоваться домашними способами лечения. Стоит отметить, что большинство из народных рецептов могут существенно облегчить состояние пациента, поскольку являются симптоматической терапией. В частности, к ним имеет смысл обратиться, если проблема вызывает дискомфорт в виде зуда, боли во время принятия пищи и т. п. Рецепты домашних средств:
- Полоскания раствором йода и соды. Нужно растворить в стакане воды 2 капли йода и пол чайной ложки соды. Полоскать ротовую полость два раза в день после еды.
- Растительное масло также применяется для полоскания полости рта. Однако его нужно предварительно стерилизовать. Для этого масло необходимо поместить на паровую баню на 30 минут.
- Полоскать рот можно лекарственными травами – используют зверобой, ромашку, дубовую кору. Любые полоскания нужно делать в течение 2 и более минут, а после них не принимать пищу в течение 15 минут.
- Лечебными свойствами обладают салфетки из марли, пропитанные маслом – вазелиновым, шиповника, персиковым, либо рыбьим жиром. Их необходимо прикладывать к языку на 5-10 минут.
- Ванночки для полости рта. Для них понадобится растительное масло, которое необходимо подержать на водяной бане 30 минут для стерилизации. Теплое (не горячее) масло набрать в рот на 3-5 минут, сплюнуть.
- Народные целители рекомендуют держать во рту мед, рассасывая его постепенно. Вкусное лекарство обладает бактерицидными, заживляющими свойствами. Кроме того, мед повышает иммунитет. Также мощный лечебный эффект дает другой продукт пчеловодства – прополис. Спиртовую настойку (1 ч. л.) нужно добавить в воду (200 мл) и полоскать этим раствором ротовую полость.
Мед – вкусное и полезное лекарство для язычка, однако перед применением необходимо убедиться, что у ребенка нет аллергии на продукты пчеловодства
2.Причины
Относительно этиопатогенеза воспалительной десквамации языка единой точки зрения пока нет, вопрос продолжает изучаться и обсуждаться. Согласно наиболее аргументированным гипотезам, причиной могут быть инфекции (как бактериальные, так и вирусные), наследственная предрасположенность, заболевания печени, поджелудочной железы, желудочно-кишечного тракта (в первую очередь гастриты, гастродуодениты, язвенная болезнь и синдром кишечной мальабсорбции), эндокринные и метаболические расстройства, экссудативный диатез у детей, аутоиммунные болезни, гельминтозы.
Посетите нашу страницу Гастроэнтерология
Понятие
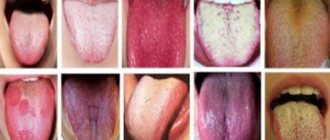
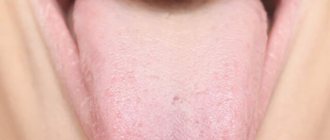
Географический язык у ребенка — фото:
Географический язык — что это значит? Врачи определяют географический язык как болезнь, поражающую слизистую языка. Процесс является воспалительным, развивается довольно быстро.
Характеризуется шелушением языка. Очаги имеют красный цвет и границы, проявляющиеся в виде белого эпителия.
Сначала малыш ничего особенного не ощущает, но со временем возникает зуд в области языка.
3.Симптомы и диагностика
Первыми проявлениями обычно становятся небольшие, до нескольких миллиметров, светло-серые очаги. Затем такой участок от центра краснеет и несколько опухает, начиная выступать над поверхностью и покрываясь красными сосочковидными точками. Форма очагов десквамации может быть самой разной, от округлой до дугообразной. Чередование воспаленных, отшелушенных и ороговевших участков (обычно они носят множественный характер) образует причудливую картину, которая может достаточно быстро меняться. Процесс, как правило, локализуется на верхней и боковых поверхностях языка, иногда с распространением на нижние области.
В редких случаях десквамативный глоссит вызывает субъективный дискомфорт на уровне ощущений – обычно это жжение или покалывание, реже боль при приеме пищи. В большинстве же случаев заболевание протекает бессимптомно, годами или даже десятилетиями; зачастую отмечается рекуррентный (возвратный) тип течения с продолжительными ремиссиями.
Для установления диагноза обычно достаточно осмотра, сбора жалоб (если они есть) и анамнеза. Однако, учитывая значение десквамативного глоссита как возможного индикатора серьезных заболеваний, показано многоплановое лабораторное исследование (начинают с назначения общеклинических и биохимических анализов).
О нашей клинике м. Чистые пруды Страница Мединтерком!
Виды налета и причины его появления
Чтобы понять, почему язык становится пятнистым, необходимо приглядеться к покрывающему его налету. Обычно он предшествует пятнам, которые образуются вследствие нарушения его структуры или после того, как налет «облезет». Пленка на язычке грудничка или ребенка постарше может быть таких оттенков:
Тонкий белый налет. Часто наблюдается у новорожденных и детей первого года жизни. Появляется по утрам, структурно представляет тонкую, прозрачную пленку белесого цвета. Достаточно убрать отложения влажным марлевым тампоном, чтобы они больше не появлялись в течение дня. Такой налет является аллергической реакцией грудничка на искусственную смесь или на продукты, которые составляют рацион матери (при грудном кормлении).
- Творожистый белый налет. Плотная пленка насыщенного белого цвета со скрытыми язвочками, дурнопахнущая и трудноудаляемая – симптом молочницы (кандидоза) или стоматита. У грудничков при таких заболеваниях вместо сплошного налета часто формируются белые пятна весьма внушительных размеров.
- Желтый налет. Образуется при нарушении в работе печени, почек или желчевыводящих путей ребенка. Грибковое поражение языка
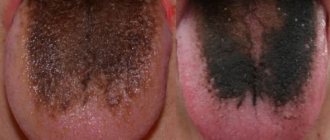
Серый налет. Начальный признак грозных детских заболеваний – скарлатины и дифтерии. Иногда такой внешний вид органа вкуса свидетельствует о сильном обезвоживании. В обоих случаях нужно как можно скорее начать лечить первопричину симптома, так как такие болезни опасны не только для здоровья, но и для жизни малыша.
Читать также: Стоматит на губе у ребенка чем лечить
Налет в форме зеленых пятнышек. Проявление говорит о грибковом поражении ротовой полости маленького пациента. Обычно сыпь распространяется на небо, щеки, слизистую губ.
Коричневые отложения. Результат сбоя в работе пищеварительной системы, сопровождающегося застоем желчи в желчных протоках. У грудничков симптом часто сигнализирует об обезвоживании организма, у старших детей – о дефиците или нарушении всасывания витаминов группы B. Помимо этого, при появлении коричневых пятнышек на языке младенца можно заподозрить аллергию на травы, даже если их принимает кормящая мама.
Черные отложения. Являются следствием приема некоторых антибиотиков, передозировки или неприятия организмом лекарственного средства. Иногда причины появления черного налета кроются в кишечных расстройствах: колиты, энтериты и гастриты.
4.Лечение
В случаях бессимптомного течения, если отсутствуют признаки фоновых соматических заболеваний, терапия не требуется и не назначается. Исключение составляет обязательная санация проблемных зубов и полости рта, а также нормализации рациона, – что, впрочем, показано абсолютно всем людям.
При наличии симптомов того или иного заболевания, могущего быть причиной или почвой для развития десквамативного глоссита, больной направляется к специалисту соответствующего профиля, где и получает этиопатогенетическое лечение.
Мнение доктора Комаровского
Известный педиатр и телеведущий Евгений Комаровский советует не паниковать по поводу географического языка — это явление не представляет опасности для ребенка. Это не означает, что нужно оставить его без внимания. Обследование не помешает, поскольку причины у странного окраса поверхности детского язычка есть. А пока идет обследование, родителю нужно предпринять несколько мер, которые помогут справиться с досадной проблемой быстрее и эффективнее:
важно давать ребенку мягкую пищу, чтобы у него не было возможности поцарапать или ранить язычок грубой жесткой пищей; нельзя давать ребенку слишком соленое, острое, кислое — дополнительное раздражение языка совершенно ни к чему; если есть зуд, важно следить, чтобы ребенок не чесал язык, не тащил в рот посторонние предметы — наличие ранок на язычной поверхности может осложниться присоединением инфекции; важно посоветоваться с педиатром по поводу витаминов — очень часто географический язык говорит о наличии того или иного типа авитаминоза; не стоит спешить усиленно лечить ребенка медикаментами — в большинстве случаев бывает достаточно домашних полосканий и примочек, чтобы за пару недель избавить ребенка от странного рисунка на языке.
Особенности терапии при паразитарных инвазиях у детей
Паразитарное заболевание — развитие болезненных симптомов в результате жизнедеятельности гельминта или простейших в организме человека [1]. Основной фактор выживания и распространения паразитов — их необычайно высокая репродуктивная способность, а также постоянно совершенствующиеся механизмы приспособления к обитанию в теле человека. К сожалению, настороженность медицинских работников в отношении паразитарных заболеваний у населения в настоящее время чрезвычайно низка, а профилактика гельминтозов сведена к лечению выявленных инвазированных пациентов [12, 13]. Вместе с тем многие исследователи отмечают связь широкой распространенности паразитозов у детского населения с развитием функциональной патологии органов пищеварения на фоне нарушений регуляции и высокий риск формирования хронических заболеваний даже при условии естественной санации ребенка с течением времени.
Самые распространенные и изученные заболевания — аскаридоз, энтеробиоз (рис. 1) и лямблиоз — регистрируются повсеместно. В России ежегодно выявляется более 2 млн больных нематодозами. При оценке территориального распределения лямблиоза по России установлено, что самый высокий средний уровень показателей заболеваемости в течение многих лет отмечен в Санкт-Петербурге, причем пораженность детей, посещающих детские учреждения, составляет 35% [2].
Каждый человек в течение жизни неоднократно переносит различные паразитарные заболевания [9]. В детском возрасте паразитозы встречаются чаще. У детей раннего возраста (до 5 лет) этому способствует широкая распространенность репродуктивного материала паразитов (цисты, яйца, личинки (рис. 2)) в окружающей среде и недостаточное развитие гигиенических навыков.
Имеют значение и периоды транзиторного ослабления иммунной защиты слизистых оболочек пищеварительного тракта. Пики выявленных паразитарных заболеваний у детей отмечаются в возрасте 2–3 года, в 4–7 лет, в 10–14 лет. В структуре заболеваемости доля детей младшего возраста и школьников достигает 95% среди всех зарегистрированных больных энтеробиозом и 65% — среди больных аскаридозом [1].
Для этих периодов жизни ребенка характерна напряженность процессов адаптации и уменьшение резервов защиты наряду с интенсивным влиянием окружающей среды. Сопоставление значимости критериев, определяющих особенности выделенных возрастных отрезков (массоростовые «скачки», критические периоды развития иммунной системы, пики первичной заболеваемости), позволяет в первую очередь выделить возрастающий в это время в организме ребенка уровень обмена веществ, направленный на обеспечение массо-ростового спурта. Это условие выгодно для паразитов, так как основная задача их жизнедеятельности — выработка огромного количества репродуктивного материала (яйца, цисты), что также в первую очередь требует очень высокой интенсивности обменных процессов. Например, при лямблиозе в 1 г фекалий больного человека выделяется до 12 млн цист [4, 8].
Значимость определенных факторов риска меняется в соответствии с возрастом ребенка. Доказано, что для детей младшего возраста более значимы санитарно-гигиенические условия проживания, а для подростков при сборе анамнеза необходимо уделить внимание социально-экономическим и географическим факторам (пребывание в лагере, туристическая поездка, наличие младшего брата или сестры) (рис. 3).
Транзиторное снижение противоинфекционного иммунитета как фактор риска возникновения паразитоза у детей регистрируется также в период реконвалесценции после вирусных заболеваний, вызываемых вирусами герпетической группы (цитомегаловирус, вирус простого герпеса I и II, вирус Эпштейна–Барр), может возникать в результате ятрогении (применение иммуносупрессивной терапии при аллергических и аутоиммунных заболеваниях). В настоящее время значимая доля детей находится в состоянии дезадаптации, которое также сопровождается снижением иммунной защиты.
Иммунную защиту желудочно-кишечного тракта (ЖКТ) ребенка можно условно разделить на специфическую и неспецифическую. К неспецифической защите относят комплекс условий нормального пищеварения: зрелость ферментативных систем, обеспечение кислотно-щелочного градиента в различных отделах ЖКТ, деятельность нормальной микрофлоры, адекватную моторику.
В ряде случаев возможно нарушение неспецифической защиты. Например, зрелость ферментных систем зависит от биологического возраста ребенка, который не всегда совпадает с паспортным. Нередко этот так называемый феномен отсроченного ферментативного старта входит в фенотип ребенка с диффузной дисплазией соединительной ткани. Данный фенотип может включать также следующие определенные признаки: аномалии развития ушной раковины, «готическое» небо, эпикант, гипертелоризм, синдром гипермобильности суставов, малые аномалии развития сердца, желчного пузыря и пр. Существующая у такого ребенка функциональная недостаточность ферментных систем сочетается с изменением эластичности и прочности стенки ЖКТ, формируя предрасположенность к возникновению функциональных нарушений органов пищеварения. Проведенные исследования доказали, что у детей с количеством вышеуказанных малых аномалий развития более 5 в 78% случаев отмечаются паразитарные инвазии, тогда как в контрольной группе частота встречаемости паразитозов составила менее 45% [3, 6].
Отдельно необходимо отметить, что для такого заболевания, как лямблиоз, предрасполагающим фактором инвазии является нерегулярное и недостаточное отделение желчи в кишечник при аномалиях развития желчного пузыря (перетяжки, перегибы). Лямблиоз, выявленный у пациентов педиатрического отделения МОНИКИ, в 100% случаев сопровождался дисфункцией билиарного тракта.
У детей в восстановительном периоде после острых кишечных инфекций, после массивной антибиотикотерапии, а также у пациентов с хронической патологией органов пищеварения сопутствующие нарушения ферментного обеспечения, нормофлоры и моторики кишечника также делают ЖКТ более уязвимым для паразитов (рис. 4).
Специфическая защита слизистой оболочки органов пищеварения зависит от возраста ребенка и его зрелости. Механизм специфической иммунной защиты является одной из наиболее древних систем организма, так как гельминтозы сопровождают человечество в течение многих тысячелетий. Этот механизм представлен прежде всего эозинофилами крови и иммуноглобулином Е.
Классический развернутый антипаразитарный ответ может быть сформирован у ребенка не ранее достижения им 4 лет и тесно связан с качеством и количеством IgE, созревающего к этому возрасту. При контакте организма с паразитом в первую очередь выделяются медиаторы воспаления: интерлейкин, лейкотриен С4, D4, простагландины, тромбоксаны. Увеличивается количество лимфоцитов, продуцирующих IgM и IgG. В клиническом анализе крови отмечается рост уровня эозинофилов и базофилов, связанный с увеличением содержания этих клеток в тканях инвазированного органа. Встречаясь с личинками паразита, тканевые базофилы выделяют гепарин и гистамин, которые в сочетании с лейкотриенами и другими медиаторами воспаления вызывают общие проявления: зуд, реактивный отек, гиперемию, а также могут спровоцировать общие проявления: бронхоспазм, проявления крапивницы или диарею. Аллергическое воспаление при паразитозах развивается по классическому пути и призвано создать условия, приводящие к гибели и/или элиминации паразита [5].
Вместе с тем эозинофилы обладают выраженным цитотоксическим потенциалом, превышающим возможности других клеток крови, что объясняет первостепенное значение эозинофилов в антипаразитарных реакциях и их повреждающую роль при аллергии. Основное действие эозинофилы оказывают в барьерных тканях. В очаге инвазии они дегранулируют, оказывая гельминтотоксическое и цитотоксическое действие. Белки эозинофильных гранул (большой основной протеин, эозинофильная пероксидаза, эозинофильный катионный протеин, эозинофил-производный нейротоксин) токсичны не только для паразита, но и для клеток организма ребенка. Еще одной из важных причин системных и органных поражений, сопутствующих паразитозам, является образование иммунных комплексов [9, 10].
Действие паразитов на организм ребенка осуществляется с вовлечением многих систем. Практически все их виды могут вызывать сдвиг соотношения Th1/Th2 клеток в направлении, благоприятном для их выживания. Описаны случаи, когда продукты выделения паразита оказывали гормоноподобное действие на организм хозяина [5].
Местное влияние паразиты осуществляют, вызывая контактное воспаление слизистой оболочки и стимулируя вегетативные реакции. При этом нарушаются процессы кишечного всасывания, адекватная моторика ЖКТ и его микробиоценоз.
Системное влияние оказывается за счет использования паразитом энергетического и пластического потенциала пищи в ущерб организму ребенка, индукции аллергии и аутоиммунных процессов, целенаправленной иммуносупрессии и эндогенной интоксикации. Проведенными исследованиями показано, что аллергический синдром сопутствует аскаридозу и энтеробиозу в 71,3% случаев. Среди детей с атопическим дерматитом паразитозы выявляются у 69,1%, при этом лямблиоз из числа всех инвазий составляет 78,5% [4].
Особенно узнаваемую клиническую картину формирует токсокароз (рис. 5). Клиническими маркерами этой инвазии являются лейкемоидная реакция эозинофилов (от 20% и выше эозинофилов в формуле крови), сопровождающая ярко и упорно протекающий аллергический синдром в виде атопического дерматита с выраженным зудом и резистентностью к традиционной терапии или тяжелую бронхиальную астму с частыми приступами.
В 75,3% случаев паразитозы сопровождаются разнообразными функциональными нарушениями со стороны ЖКТ. Рядом работ доказано, что паразитарная инвазия способна вызывать нарушения углеводного обмена, а также дисахаридазную недостаточность за счет снижения уровня лактазы [7, 9].
Паразитарные инвазии, как правило, сопровождаются невротическими реакциями различной степени выраженности, в частности, лямблии недаром называют «паразитами тоски и печали».
У большинства детей нарушения адаптации являются одним из важных звеньев патогенетического процесса при паразитозе. Следует отметить, что состояние дезадаптации затрагивает в первую очередь лимфоцитарное звено иммуногенеза, что не может не сказываться на созревании и дифференцировке специфического иммунитета.
Диагностика паразитозов
До настоящего времени ведется поиск простого, доступного и надежного метода диагностики паразитозов. Разработанные методики прямого визуального обнаружения требуют минимальной экспозиции диагностического материала, многократных повторных исследований. Известные способы диагностики глистных инвазий и протозоозов, такие как метод толстого мазка фекалий по Като, метод формалин-эфирного осаждения, перианальный соскоб, микроскопия пузырной и печеночной желчи, имеют ряд недостатков, связанных как с особенностями развития паразита, так и с состоянием макроорганизма и его реактивностью.
Вместе с тем затраченные усилия могут быть бесполезными, если исследование проводится в период паузы выработки цист или яиц. Например, неинформативность перианального соскоба при 1–2-кратном методе обследования обусловлена периодичностью яйцекладки самками остриц. Особенность выделения цист лямблиями получила название «феномен прерывистого цистовыделения», при котором фазы массивного выделения цист заменяются отрицательной фазой, которая может длиться от 2–3 суток до 2–3 недель. В этот период обнаружить лямблии в кале невозможно.
Непрямые методы исследования (определение специфических антител) обладают недостаточной специфичностью и достоверностью. Известно, например, что, проходя сложный цикл развития от яйца до взрослого состояния, гельминты меняют свой антигенный состав. Антитела в организме хозяина вырабатываются в основном в ответ на поступление экскретов и секретов гельминта, тогда как в иммунодиагностических реакциях используются соматические антитела. Возникающая неспецифическая сенсибилизация организма, общность некоторых антигенов трематод, простейших и человека создают высокий удельный вес ложноположительных серологических реакций в титрах ниже достоверно диагностических. Таким образом, исследование методом иммуноферментного анализа (ИФА) на гельминты является высокочувствительным, но низкоспецифичным методом. Определение паразитов методом полимеразной цепной реакции (ПЦР) является высокоспецифичным и высокочувствительным методом, но из-за дороговизны и сложности не может быть скрининговым, когда, например, нужно обследовать группу детей из детского учреждения.
Не теряет своей актуальности клинический осмотр ребенка и внимательный учет косвенных признаков паразитоза. Важно отметить возможность течения паразитоза при аллергическом и астеническом синдроме, полилимфаденопатии неясного генеза, при нарушениях кишечного всасывания, углеводного обмена, при затяжном и хроническом течении болезней пищеварительного тракта, гепатоспленомегалии неясного генеза. Течение паразитарной инвазии имеет клинические особенности: обычно признаки поражения минимизированы, заболевание носит стертый характер, обострения полиморфны и неярки. Особенностью обострений заболеваний данной группы является их цикличность с периодом в 11–15 дней.
Косвенными лабораторными признаками паразитоза могут быть анемия, базофилия, эозинофилия, увеличение уровня аспартатаминотранферазы (АСТ).
Кроме того, признаки возможной паразитарной инвазии следует учитывать при оценке результатов инструментального исследования. При ультразвуковом исследовании органов брюшной полости у ребенка старше 3 лет косвенными признаками паразитоза являются гепатоспленомегалия, неравномерность паренхимы печени и селезенки за счет мелких гиперэхогенных сигналов, увеличенные лимфатические узлы в воротах селезенки.
Паразитарная инвазия определяет внешний вид и жалобы ребенка. Обычно это эмоционально лабильный и тревожный ребенок с сухими бледными кожными покровами, с признаками нарушения регенерации кожи и слизистых оболочек, с полилимфаденопатией, аденоидными вегетациями II–III степени, «заедами» в углах рта, «географическим» языком, со сниженным или избирательным аппетитом, часто с неустойчивым стулом. Отмечаются и различные проявления аллергического синдрома в виде рецидивирующей крапивницы, упорного течения атопического дерматита либо бронхообструктивного синдрома.
Лечение гельминтозов
Лечение гельминтозов должно начинаться с применения специфических антигельминтных препаратов. Современный арсенал лекарственных средств, используемых для лечения кишечных паразитозов, включает значительное количество препаратов различных химических классов [11]. Они применяются как в клинической практике для лечения выявленных больных, так и с целью массовой профилактики.
Определяя препарат для специфической противопаразитарной терапии, следует понимать, что спектр действия этих препаратов не особенно широк. Практически все препараты этой группы применяются многие десятки лет и целесообразно предположить, что паразиты выработали системы приспособления и заболевание может быть резистентным к проводимой терапии. По данным Г. В. Кадочниковой (2004), эффективность такого традиционного препарата, как Декарис, в современных условиях не достигает 57%. Кроме того, эта группа противопаразитарных средств, к сожалению, имеет ряд побочных эффектов: тошноту, рвоту, абдоминальный синдром.
Таким образом, в современных условиях следует отдавать предпочтение более современным препаратам, которые, во-первых, являются универсальными для лечения как нематодозов, так и смешанных глистных инвазий и активны в отношении такого распространенного паразита, как лямблия. Во-вторых, использование одного противопаразитарного препарата, а не их комбинации, ощутимо снижает риск неприятных побочных эффектов. На сегодняшний день единственный представитель этой группы в нашей стране — альбендазол (Немозол).
Для лечения аскаридоза у детей старшего возраста или при рецидивировании заболевания в настоящее время под наблюдением врача может быть применен комбинированный прием антигельминтных средств (например, альбендазол в течение трех дней, затем — Вермокс в течение трех дней). Непременным условием успешной дегельминтизации больных энтеробиозом являются одновременное лечение всех членов семьи (коллектива) и строгое соблюдение гигиенического режима для исключения реинвазии. Следует отметить, что важное значение имеет ежедневная влажная уборка, так как были описаны казуистические случаи распространения репродуктивного материала остриц на частичках пыли на высоту до 1,5 метра.
Лечение лямблиоза предусматривает обязательную диету с ограничением потребления легкоусвояемых углеводов, увеличением доли белка в пище, употреблением «закисляющих» продуктов (отвары брусники, клюквы), использование желчегонных отваров и препаратов.
В педиатрической клинике МОНИКИ разработаны принципы терапии паразитозов, учитывающие особенности патогенеза инвазии и позволяющие качественно и надежно вылечить данную группу заболеваний. Благодаря применению разработанной схемы терапии удается эффективно предотвратить реинвазию и развитие функциональных нарушений органов пищеварения у детей.
Принципы терапии больных паразитозами
1. Прием антипаразитарных препаратов проводится с учетом вида возбудителя инвазии.
Препараты, применяемые в лечениии аскаридоза:
- Вермокс (мебендазол) (для детей с 2 лет) — по 100 мг 2 раза в сутки в течение 3 дней;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении энтеробиоза:
- Вермокс (мебендазол) (для детей с 2 лет) — 100 мг однократно;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении лямблиоза:
- орнидазол 25–30 мг/кг (если масса тела больше 35 кг — 1000 мг) в два приема в течение 5 дней, 1 день — 1/2 дозы, повторный курс через 7 дней;
- Макмирор (нифурател) — по 15 мг/кг 2 раза в сутки в течение 7 дней;
- Немозол (альбендазол) — по 15 мг/кг однократно в течение 5–7 дней.
2. Лечение паразитоза предусматривает измененные в результате жизнедеятельности паразитов свойства пищеварительного тракта ребенка (функциональные нарушения органов пищеварения, ферментопатия, изменение микробиоценоза) и их коррекцию курсами ферментных препаратов и синбиотиков (табл. 1).
3. Обязательное применение энтеросорбентов и комплекса поливитаминов с микроэлементами (табл. 2 и 3).
Таким образом, разработанные в клинике педиатрии МОНИКИ принципы комплексной терапии паразитозов у детей предусматривают поэтапное восстановление функционального состояния ЖКТ, нарушенного в результате местного и системного влияния паразитов. Применение комплексной терапии позволяет предотвратить дальнейшее развитие функциональных нарушений с формированием органической патологии, а также избежать реинвазии.
Литература
- Авдюхина Т. И., Константинова Т. Н. и др. Энтеробиоз. Клиника, диагностика, лечение, эпидемиология, профилактика: Учеб. пособие для врачей. М., 2003. 56 с.
- Благова Н. Н. Некоторые факторы иммунитета у больных аскаридозом и энтеробиозом на фоне лечения албендазолом: Автореф. дис. … канд. мед. наук. СПб, 1997. 24 с.
- Гельминтозы человека / Под редакцией проф. В. И. Лучшева, д.м.н. В. В. Лебедева; пособие для врачей. Краснодар. Советская Кубань, 1998; 124.
- Ахметова Р. А., Туперцева Г. Т. и др. Диагностика, лечение и профилактика лямблиозной инвазии у детей с хроническими болезнями органов пищеварения: метод. рекомендации. Уфа: Изд-во БГМУ, 2008. 48 с.
- Изачик Ю. А., Изачик Н. А. Иммунология желудочно-кишечного тракта в норме и при патологических состояниях. В: Иммунология и иммунопатология детского возраста / Д. В. Стефани, Ю. Е. Вельтищев. М.: Медицина, 1996. С. 327–351.
- Кадочникова Г. В. Аскаридоз у детей, совершенствование диагностики и лечения. Автореф. канд. дисс. Пермь, 2004.
- Копанев Ю. А., Соколов А. Л. Дисбактериоз у детей. М.: ОАО «Издательство «Медицина», 2008. 128 с.
- Коровина Н. А., Захарова И. Н. и др. Диагностика и лечение лямблиоза у детей. Пособие для врачей. М., 2006. 52 с.
- Лысенко А. Я., Владимова М. Г., Кондрашин А. В., Майори Дж. Клиническая паразитология. Под общей ред. Лысенко А. Я. Руководство. Женева, ВОЗ: 2002. 752 с.
- Маркин А. В. Вопросы профилактики важнейших гельминтозов в России // Журн. микробиол. 1995. № 1. С. 106–108.
- Озерецковская Н. Н., Зальнова Н. С., Тумольская Н. И. Клиника и лечение гельминтозов. Л., Медицина, 1985.
- Профилактика паразитарных болезней на территории Российской Федерации; Санитарные правила и нормы. М.: Информационно-издательский центр Минздрава России, 1997; 168.
- Эпидемиологический надзор за паразитарными болезнями. Методические указания. М., 2005. 82 с.
Л. И. Васечкина1, кандидат медицинских наук Т. К. Тюрина, кандидат медицинских наук Л. П. Пелепец, кандидат биологических наук А. В. Акинфиев, кандидат медицинских наук
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
1 Контактная информация
Какие ощущения испытывает ребенок?
На первых стадиях заболевание себя не проявляет. Ребенок может не ощущать болезни.
Только на поздних стадиях ощущаются жжение и зуд, которые стремительно усиливаются. Во время еды и после бывают покалывания на языке.
Из-за отечности языка ребенку становится трудно говорить. Дискомфорт во время разговора сильно усиливается. Если болезни не лечить, возникнет сильная слабость. Ребенок будет ощущать себя уставшим, возникнет сонливость.