Причины возникновения кандидоза
Молочницу у детей провоцируют дрожжеподобные грибы рода Candida, класса Fungi Imperfecti. Они относятся к условно-патогенным микроорганизмам, то есть могут провоцировать заболевание только непосредственно находясь в организме ребенка в достаточном количестве и при благоприятных условиях. Эти грибы могут сохранять свои свойства в высушенном состоянии на протяжении трех лет, легко переносят замораживание, однако при кипячении и под воздействием дезинфицирующих средств погибают мгновенно.
Наиболее часто дрожжевая инфекция встречается у новорожденных детей обоих полов, а также у девочек в подростковом возрасте. Основная причина заражения младенцев кандидозом — это инфицирование от больной матери во время родового процесса. Когда ребенок проходит через родовые пути, на его коже и слизистых оседают дрожжеподобные грибы Candida. Кроме того, заражение может произойти во время купания в ванне после инфицированного члена семьи. У подростков молочница обычно развивается на фоне гормональной перестройки.
Существует ряд факторов, способствующих образованию кандидоза у детей:
- период прорезывания зубов;
- длительный и бессистемный прием антибиотиков;
- ослабление иммунитета;
- частые простуды;
- эндокринная патология у детей (сахарный диабет, ожирение, бронхиальная астма);
- заболевания пищеварительного тракта;
- недоношенность;
- сухой и жаркий климат в помещении, где находится ребенок;
- неблагоприятные санитарно-гигиенические условия.
Кандидоз гладкой кожи
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе, развившемся как осложнение после проведения антибактериальной терапии, стали появляться после внедрения в практику антибиотиков широкого спектра действия.
По данным Г. А. Самсыгиной (1997), имеет место нарастание различных клинических форм кандидоза у новорожденных, в том числе у детей, инфицированных в раннем неонатальном периоде. При применении антибактериальных препаратов у детей соматических отделений поражение слизистой оболочки полости рта, обусловленное дрожжевыми грибами рода Candida, наблюдается у 6,6%, слизистой рта и кожи — у 15%, слизистой кишечника — у 2,5%, кандидоносительство в кишечнике — у 9,2% пациентов (Ж. В. Степанова, Л. Л. Смольякова, 1999).
Рост заболеваемости кандидозом связан с применением современных средств терапии (антибиотики, гормональные препараты, цитостатики, иммунодепрессанты), а также с увеличением числа заболеваний, создающих благоприятный фон для его развития: иммунодефицитные состояния, дисфункции эндокринных желез, злокачественные новообразования, болезни крови и др., кроме того, на увеличение числа случаев кандидоза влияют повышенный радиационный фон и другие факторы, ослабляющие иммунитет. Участившееся выявление этого заболевания у больных после хирургического лечения, а также с гинекологическими, урологическими, гематологическими и другими нарушениями в последние годы повышает интерес к проблеме кандидоза у врачей разных специальностей.
Кандидоз вызывается дрожжевыми грибами рода Candida, широко распространенными в природе и относящимися к условно-патогенным возбудителям. Их насчитывается более 130 видов, но патогенными для человека могут быть немногим более 10 видов, таких, как C. albicans, C. tropicalis, C. krusei и др.
Возбудители кандидоза выделяются в среднем от каждого третьего человека из кишечника, гениталий, бронхиального секрета. Первичная колонизация организма происходит в родовых путях матери, а после рождения — контактным и алиментарным путем. Инфицирование ребенка может произойти при кандидозе сосков матери, при контакте с обслуживающим персоналом, через предметы обихода и т. д.
Ведущими факторами в развитии кандидоза являются фоновое состояние или заболевания организма, при которых условно-патогенные возбудители приобретают патогенные свойства. В последние годы многие исследователи пришли к заключению, что основным предрасполагающим фактором для возникновения поверхностных форм кандидоза, в том числе при ВИЧ-инфекции и СПИДе, является нарушение клеточного иммунитета. Определенную роль в развитии кандидоза играет частое и не всегда оправданное назначение антибиотиков широкого спектра действия, в том числе и с профилактической целью, а также широкое использование препаратов, обладающих иммуносупрессивным действием — глюкокортикоидные гормоны и цитостатики.
Кандидозная паронихия и онихия на пальцах кистей, как правило, развивается у женщин, имеющих частый контакт с водой, при этом наблюдается отделение ногтевой кожицы (эпонихиона) от ногтевой пластины, создаются благоприятные условия для поражения грибковой инфекцией в области матрикса. Заболевание может возникать у лиц, страдающих сахарным диабетом. В последние годы женщины стали пользоваться накладными ногтями, в связи с чем появился еще один фактор риска для развития грибковой и бактериальной инфекции.
Дрожжевые грибы рода Candida могут вызывать поражение слизистых оболочек, кожи и ее придатков, внутренних органов. Наиболее часто встречаются поверхностные формы микоза.
| Риcунок 1. Межпальцевая кандидозная эрозия |
На гладкой коже поражаются крупные (пахово-бедренные, межъягодичная, под молочными железами, подкрыльцовые впадины) и мелкие (межпальцевые) складки, но высыпания могут возникать также вне складок на гладкой коже туловища и конечностей, в том числе ладоней и подошв. Вне складок очаги кандидоза развиваются преимущественно у грудных детей либо у взрослых, страдающих сахарным диабетом или тяжелым соматическим заболеванием. В крупных складках появляются мелкие с просяное зерно пузырьки, иногда и пустулы, которые быстро вскрываются с образованием эрозий. Вследствие периферического роста эрозии быстро увеличиваются в размере, сливаются между собой, образуя обширные участки поражения. Очаги —темно-красного цвета с бордовым оттенком, блестящие, с влажной поверхностью, неправильных очертаний, с полоской отслаивающегося эпидермиса по периферии. Вокруг крупных очагов образуются свежие мелкие эрозии (очаги отсева). У детей, особенно ослабленных, из складок поражение распространяется на кожу бедер, ягодиц, живота, иногда и на весь кожный покров. В глубине складок могут быть болезненные трещины. Кандидоз гладкой кожи вне складок (грудь, живот, плечи, предплечья, голени и др.) у детей имеет клиническую картину себорейного дерматита в виде очагов эритематозно-сквамозного характера или гиперемии. У взрослых заболевание может проявляться в виде эритематозных пятен с шелушением в центре и мелкими пузырьками по периферии. В мелких складках кожи поражение, как правило, возникает между 3-м и 4-м, 4-м и 5-м пальцами кистей, реже стоп и характеризуется образованием эрозированных очагов насыщенно-красного цвета с гладкой, блестящей, как бы лакированной поверхностью, четкими границами, с отслаиванием рогового слоя эпидермиса по периферии (рис. 1). Заболевание может начинаться с появления мелких пузырьков на боковых соприкасающихся гиперемированных поверхностях кожи. Затем оно распространяется на область межпальцевой складки, появляется отечность, мацерация, шелушение.
Межпальцевая кандидозная эрозия наблюдается преимущественно у лиц, имеющих длительный контакт с водой, который способствует развитию мацерации кожи, и, как следствие, создаются благоприятные условия для развития кандидозной инфекции. Кроме складок между 3-м и 4-м, 4-м и 5-м пальцами могут поражаться и другие, не только на одной, но и на обеих кистях. Больных беспокоит зуд, чувство жжения, а при наличии трещин — болезненность. Течение заболевания хроническое, с частыми рецидивами. У кормящих женщин может развиваться кандидоз гладкой кожи сосков. Клинические проявления могут быть разными: в виде небольшой гиперемии в области околососкового кружка; в виде очага около соска с мацерацией, четкими границами; в виде трещины с мацерацией по периферии и мелкими пузырьками между соском и околососковым кружком.
Редко встречается кандидоз ладоней и подошв. На ладонях заболевание может протекать по типу сухого пластинчатого дисгидроза (поверхностное пластинчатое, кольцевидное или гирляндообразное шелушение); может иметь везикулезно-пустулезную форму (пузырьки и пустулы на фоне гиперемированной и отечной кожи); способно протекать по типу гиперкератотической экземы (на фоне диффузного гиперкератоза или отдельных участков ороговевшей кожи наблюдаются резко ограниченные широкие кожные борозды, имеющие грязно-коричневую окраску). Кандидоз кожи подошв наблюдается преимущественно у детей и характеризуется наличием мелких пузырьков и пустул, гиперемированных пятен с шелушением и отслаивающимся мацерированным эпидермисом по периферии.
| Риcунок 2. Кандидозная паронихия и онихия |
При кандидозе ногтевых валиков (кандидозной паронихии) заболевание начинается с заднего валика, чаще в области перехода его в боковой валик, с появления гиперемии, припухлости и отечности кожи. Затем воспалительные явления распространяются на весь валик, который становится утолщенным и как бы нависает над ногтем, по краю валика наблюдается шелушение. Кожа валика становится тонкой, блестящей, исчезает эпонихион. При надавливании на валик может выделяться сукровица, комочек белой крошковатой массы или капелька гноя (вследствие присоединения вторичной инфекции). Позже изменяется ногтевая пластина: становится тусклой, в области луночки отделяется от ложа, разрушается по типу онихолизиса или появляются поперечные борозды и возвышения. Эти изменения связаны с нарушением кровоснабжения в области матрикса, т. е. носят трофический характер и вызваны воспалением в области валика. Поражение ногтя, обусловленное дрожжевым грибом рода Candida, начинается с латеральных краев, ногти истончаются, отделяются от ложа, приобретают желто-бурую окраску и выглядят как бы подстриженными с боков (рис. 2). У детей младшего возраста воспалительные явления в области валика бывают более выраженными, а ногтевая пластина изменяется с дистального края. Встречается кандидозное поражение ногтей без воспаления валика. В этом случае изменение пластины начинается с дистального края и развивается по типу онихолизиса: пластина истончается, не прирастает к ложу, может иметь место множественное поражение ногтей.
При особой разновидности заболевания — хроническом генерализованном (гранулематозном) кандидозе — клинические проявления на коже могут носить разнообразный характер.
- Очаги с четкими границами, округлой и овальной формы, размером от 1,5 до 5 см в диаметре, эритематозно-сквамозного характера развиваются на любом участке кожного покрова, нередко они сливаются между собой и образуют обширные участки; в отдельных случаях поражение приобретает характер эритродермии.
- Очаги в виде бляшек размером от 1 до 5 см в диаметре, с гиперемией, синюшным или ярко-красного цвета ободком, иногда с папилломатозными или веррукозными разрастаниями на поверхности, покрытые рогоподобными образованиями, могут возникать на волосистой части кожи головы, лице, туловище и конечностях; при отторжении корок открывается легко кровоточащая поверхность, после разрешения таких элементов образуется рубцовая атрофия кожи (рис. 3).
- Очаги с четкими границами, окружены сплошным инфильтрационным валиком, состоящим из бугорков, пузырьков, с наслоением корок желтого цвета и выраженной экссудацией; поражения располагаются преимущественно на тыльной поверхности кистей и (или) стоп с переходом на ладонную и подошвенную поверхности, у части больных наблюдается сухость кожи на ладонях и (или) подошвах, нередко распространяющаяся на тыльную поверхность пальцев кистей и (или) стоп (рис. 4).
Довольно часто встречается кандидозный баланопостит. Заболевание может протекать в легкой форме с незначительным пластинчатым кольцевидным шелушением или иметь более выраженный характер. В этом случае появляются гиперемия, мацерация, эрозии на коже головки полового члена и внутреннем листке препуциального мешка, а также в коронарной борозде на соприкасающихся поверхностях. Кожа выглядит влажной. Эрозии могут сливаться, и образуются очаги с четкими границами, полициклических очертаний, с блестящей, лакированной поверхностью, по периферии наблюдается бахромка отслаивающегося эпидермиса. Субъективно пациентов беспокоит зуд и ощущение жжения. Заболевание может осложниться изъязвлением и развитием фимоза.
| Риcунок 3. Поражение кожи головы, лица и ногтей у больного хроническим генерализованным гранулематозным кандидозом |
При поверхностных формах кандидоза диагноз основывается на наличии у больного характерной клинической картины и обнаружении гриба в патологическом материале (чешуйки кожи, соскоб с ногтей) при микроскопическом исследовании. Диагноз можно считать достоверным, если обнаруживаются псевдомицелий или истинный мицелий и почкующиеся клетки. Посев на питательную среду проводится для идентификации вида дрожжевого гриба рода Candida и с целью определения чувствительности его к антимикотическим препаратам. Выделение только культуры гриба не имеет диагностического значения, так как ее можно получить при посеве соскобов с кожи и ногтей у здоровых людей.
При кандидозе гладкой кожи крупных складок и вне складок заболевание следует дифференцировать от себорейной экземы, псориаза, других микозов — паховой эпидермофитии, поверхностной трихофитии, псевдомикоза — эритразмы (осложненной формы); при межпальцевой кандидозной эрозии на кистях — от дисгидротической экземы, на стопах — от микоза, обусловленного Trichophyton interdigitale и Trichophyton rubrum; при поражении ногтей и валиков — от онихии и паронихии бактериальной этиологии, экземы и псориаза; при баланопостите — от подобного заболевания бактериальной этиологии.
Ограниченные, иногда и распространенные формы поражения гладкой кожи, особенно развившиеся в процессе лечения антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами и могут разрешаться без лечения после отмены антибиотиков. В качестве этиотропной терапии назначают антимикотики местного и системного действия. В последние годы при лечении кандидоза широко применяются препараты азолового ряда, обладающие широким спектром действия, а также полиеновые антибиотики.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора бриллиантового зеленого (1–2%) в сочетании с присыпкой и проводить в течение 2–3 дней, затем назначаются антимикотические препараты — до разрешения клинических проявлений.
| Риcунок 4. Поражение кожи стоп и ногтей у больного генерализованным гранулематозным кандидозом |
При кандидозе гладкой кожи крупных, мелких складок и других участков кожи используют противогрибковые средства в виде крема, мази и раствора: кетоконазол (кетоконазол, микозорал, низорал), клотримазол (клотримазол, канизон, канестен, кандид), оксиконазол (мифунгар), бифоназол (микоспор, бифосин), сертаконазол (залаин), натамицин (пимафуцин). Крем или мазь наносят тонким слоем на очаги поражения и втирают 1–2 раза в день. Продолжительность лечения — до разрешения клинических проявлений, затем продолжают применять крем еще в течение 7–10 дней для профилактики рецидива. При распространенных процессах на коже и неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) взрослым в дозе 100–200 мг 1 раз в сутки, детям из расчета 5 мг/кг массы тела 1 раз в сутки; итраконазол (орунгал, ирунин, румикоз) взрослым по 100–200 мг 1–2 раза в сутки; кетоконазол (низорал, микозорал) взрослым по 200 мг 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (пимафуцин) взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки. Продолжительность терапии составляет 2–4 нед.
При кандидозе кожи ногтевых валиков сначала проводят противовоспалительное лечение валика с помощью аппликаций с чистым ихтиолом, которые назначают 1 раз в сутки, до снятия воспалительных явлений. Затем используют антимикотические средства (кетоконазол, мифунгар, травоген, клотримазол, залаин и др.) для местного применения, втирая их под валик и вокруг него. Процедуры проводят 2 раза в сутки, вечером можно применять под окклюзионную повязку. Эффективно назначать сочетание мази (крема) с раствором, чередуя их. В случае неэффективности местной терапии и при поражении ногтевых пластин показаны антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) по интермиттирующей схеме (взрослым по 150 мг 1 раз в неделю, детям из расчета 5–7 мг/кг массы тела); итраконазол (орунгал, ирунин, румикоз) взрослым по методу пульс-терапии (по 200 мг 2 раза в сутки в течение 7 дней, затем 3 нед — перерыв) в течение 2–3 мес; кетоконазол (низорал, микозорал) взрослым по 200 мг в сутки ежедневно в течение 2–4 мес.
Учитывая тот факт, что кандидоз относится к оппортунистическому микозу, в первую очередь необходимо выявить и по возможности устранить патогенетические факторы заболевания (показаны исследование иммунного и эндокринного статуса, желудочно-кишечного тракта и проведение корригирующей терапии).
Профилактика кандидоза включает следующие мероприятия.
- Предупреждение развития кандидоза у пациентов с тяжелыми соматическими и эндокринными заболеваниями, а также с иммунодефицитом. У них следует неоднократно проводить исследования на грибы.
- Для профилактики развития кандидаинфекции у детей, находящихся в соматических отделениях и получающих антибактериальные препараты, необходимо назначать флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) из расчета 3–5 мг/кг массы тела, 1 раз в сутки. Суточная доза препарата зависит от степени риска, лечение проводится параллельно проведению терапии по поводу основного заболевания.
- Профилактика дисбиоза.
- Предупреждение развития кандидоза у новорожденных.
Литература
- Степанова Ж. В. Грибковые заболевания: диагностика и лечение. М.: Миклош, 2005. 124 с.
- Степанова Ж. В., Смольякова Л. Л. Кандидаинфекция как осложнение антибиотикотерапии у детей//Вестник дерматологии и венерологии. 1999. № 1. С. 55–56.
Ж. В. Степанова, доктор медицинских наук, профессор ЦНИКВИ, Москва
Виды кандидоза
У детей выделяют такие основные виды молочницы:
- кандидоз кожи и ее придатков;
- кандидоз слизистых (ротовой полости, углов рта, языка, зева, гортани, трахеи, органов ЖКТ, гениталий, уретры);
- висцеральный, или системный кандидоз (дрожжевой эндокардит, менингит, сепсис и др.).
В зависимости от длительности воспалительного процесса и проявлений болезни различают острую и хроническую форму молочницы. По обширности поражений кандидоз бывает очаговым и генерализированным. По глубине распространения молочницу разделяют на висцеральную и поверхностную (поражается гладкая кожа, слизистые, ногти).
К отдельной разновидности заболевания относят вторичные аллергические высыпания, появляющиеся в результате дополнительной сенсибилизации кожных покровов к протеолитическим ферментам грибкового возбудителя.
Кандидоз у детей. Пеленочный дерматит и кандидоз складок кожи
У грудных детей кандидоз крупных складок нередко протекает одновременно с молочницей рта.
Кандидоз кожи у детей
Поражается кожа в перианальной области, межъягодичные и пахово-бедренные складки.
Далее процесс распространяется на кожу внутренней и задней поверхности бедер, половых органов, ягодиц, живота. В редких запущенных случаях вовлеченным оказывается практически весь кожный покров, даже вне складок.
Поражения кожи кандидозом у маленьких детей
Кандидоз у ребенка
Заболевание начинается с появления розовых, слегка зудящих очагов, возможно с мелкими пузырьками и гнойничками, которые затем превращаются в красные, мокнущие и эрозивные болезненные высыпания.
В результате слияния нескольких очагов образуются крупные четко отграниченные участки, окруженные белесой каемкой мокнущей кожи. После разрешения процесса может оставаться шелушение.
Симптомы кандидоза
Клинические симптомы кандидоза различаются ввиду разной локализации воспалительного процесса в организме.
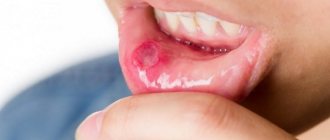
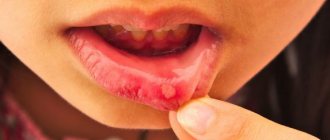
Для молочницы ротовой полости у детей характерно:
- Белесоватый, творожистый налет в полости рта, который легко снимается пальцем или шпателем. Локализуется преимущественно на слизистой оболочке щек, языке, миндалинах, твердом и мягком небе, красной кайме губ. Поначалу кандидозный налет присутствует в виде мелких белых точек, напоминающих манную крупу, затем сливается в более крупные бляшки с характерным видом «остатков творога» или молочных пленок во рту. При отсутствии должного лечения и при хронизации процесса налет трансформируется в плотную желтую пленку, которая с трудом отделяется от слизистых с образованием кровоточащих эрозий.
- Гиперемия слизистой (переполнение сосудов кровью), эрозии.
- Боль и жжение во рту.
- Заеды, мацерация кожи в уголках рта.
- Капризность ребенка, ухудшение аппетита вплоть до полного отказа от еды.
Кандидозу половых органов свойственны такие признаки:
- Покраснение и отечность гениталий, выраженный зуд.
- Творожистые густые выделения из половых органов с неприятным кислым запахом.
- Боль во время мочеиспускания.
- Белые молочные пленки на коже наружных половых органов, при хроническом процессе — застойная гиперемия, утолщение тканей.
Кандидоз пищевода, желудка и кишечника характеризуется наличием таких симптомов:
- Колики и метеоризм, частые срыгивания.
- Боль при глотании.
- Боли в желудке и кишечнике.
- Сниженный аппетит, отказ от еды.
- Неоформленный стул с примесью белых вкраплений, напоминающих творожную массу.
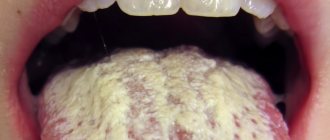
Для кандидоза кожи свойственно образование сыпи в виде папул или пузырьков, которые со временем вскрываются и образуют мокнущие эрозии с белым налетом. У младенцев элементы высыпаний чаще всего локализуются в области крупных складок, на животе. У детей постарше дрожжевое поражение обычно появляется между пальцами.
Фисенко Карина Олеговна
Специальность: Врач-гинеколог взрослый, гинеколог-эндокринолог Стаж работы: более 25 лет Стоимость приема: 1600р Стоимость приема онлайн: 1200р
Записаться на прием
- Клиническая картина заболевания
- Основные причины развития воспаления наружных половых органов и влагалища у детей
- Виды вульвовагинита у девочек
- Диагностика заболевания
- Лечение заболевания
Диагностика кандидоза
Первым этапом диагностики молочницы является осмотр педиатра. Если врач обнаруживает признаки грибкового поражения (белый творожистый налет на воспаленных слизистых оболочках, появление эрозированных поверхностей после снятия молочной пленки), для подтверждения диагноза «кандидоз» и выяснения причины его появления назначается комплекс дополнительных лабораторно-инструментальных исследований:
- Общий анализ крови и мочи.
- Биохимический анализ крови.
- Микробиологическое исследование кала.
- Серологическое исследование.
- Микроскопия соскоба или мазка из пораженного органа на предмет наличия грибка Candida.
- Культурологический посев крови, мочи, кала, биоптата слизистой оболочки.
- УЗ-исследование органов брюшной полости и малого таза.
- Эндоскопия органов пищеварения.
Методы лечения кандидоза
Терапия дрожжевой инфекции у детей предполагает комплексный подход к лечению. Перед педиатрами стоит задача не только уничтожить грибок, провоцирующий поражения, но и ликвидировать патогенетические механизмы, восстановить нормальную микрофлору и повысить иммунологическую реактивность.
При выборе тактики медикаментозного лечения молочницы у детей стараются воздерживаться от назначения антибиотиков. Пораженные слизистые оболочки и кожу, как правило, обрабатывают противогрибковыми кремами, мазями и растворами. При висцеральной форме кандидоза применяются системные антифунгальные лекарственные препараты.
Во время лечения больному необходимо здоровое питание, в котором преобладают белки и ограничены углеводы. Кроме того, по назначению врача нужно принимать витамины, лекарства против дисбактериоза и иммуностимулирующие препараты.
Поскольку иммунитет у детей еще довольно слабый, нужно ответственно относиться к профилактике молочницы и соблюдать несложные правила:
- регулярно стерилизовать все соски и пустышки, которые даются ребенку;
- купать в чистой воде в индивидуальной ванночке;
- тщательно ухаживать за кожей и слизистыми оболочками;
- соблюдать правильный режим питания, следить за состоянием ЖКТ ребенка;
- полностью излечить кандидозный кольпит и вульвит до или во время беременности, чтобы не инфицировать ребенка во время родов.
Клиническая картина заболевания
Вульвовагинит у девочек сопровождается жалобами на сильный зуд, боль, жжение и неприятные ощущения в области наружных половых органов и промежности. Дополнительно могут появиться патологические выделения из влагалища красноватого, желтого или зеленого цвета, бели или творожистые выделения. Половые органы у девочки гиперимерированы и сильно покраснели, на коже появилась сыпь и расчесы.
Малышка постоянно тянет руки в область промежности и расчесывает. На общее состояние здоровья вульвовагинит может серьезно не повлиять, за исключением ухудшения психического состояния ребенка – плаксивость, раздражительность, беспокойство и т.д. По мере прогрессирования заболевания, когда воспалительный процесс затронет другие органы, могут появиться дополнительные симптомы – нарушение мочеиспускания, боль в нижней части живота, повышение температуры и т.д.
Последствия кандидоза
Если была проведена своевременная диагностика и назначено рациональное лечение, молочница у детей полностью излечивается и не оставляет последствий. При неправильной терапии и позднем обращении за медицинской помощью болезнь может перейти в хроническую форму и стать устойчивой к дальнейшим лечебным мероприятиям. Кроме этого, на фоне хронической дрожжевой инфекции может развиться кандидосепсис — опасное заболевание, которое может иметь летальный исход. Кишечный кандидоз чреват такими осложнениями, как обильные кровотечения, перфорация кишечной стенки, язвы.