Мышцы лица, отвечающие за мимику, устроены не совсем обычно. Большинство поперечнополосатых мышц в теле человека отвечают за те или иные движения: они прикрепляются к костям рядом с суставами и обеспечивают сгибание-разгибание, повороты внутрь-наружу, приведение-отведение.
Мимические мышцы прикрепляются к костям черепа лишь одним концом. Второй вплетен в кожу. При сокращении такой мускулатуры те или иные участки кожи смещаются, собираются в складки, растягиваются, и на лице появляется мимика.
Сокращения мышц лица обеспечиваются VII парой черепно-мозговых нервов — их называют лицевыми нервами.
Перекосило лицо: причины
В основном, за изменением лицевых мышц таятся различные неврологические заболевания. Ниже представлены основные причины:
- паралич лицевого нерва;
- блефароспазм;
- острое нарушение мозгового кровообращения — инсульт.
Наиболее опасным состоянием из перечисленных выше является инсульт. Он требует немедленного обращения к врачу и госпитализации, так как быстрое начало лечения повышает шансы на успешную реабилитацию.
Выше представлено фото с перекошенным лицом женщины, пострадавшей от инсульта.
Как исправить перекос лица после инсульта
Процесс восстановления лица после инсульта — сложный и трудоемкий процесс, который состоит из длительной лекарственной терапии и восстановительных мероприятий. При соблюдении всех рекомендаций и выполнении специальных упражнений даже в самых сложных случаях можно исправить перекос, а также вернуть лицу нормальное выражение и мимическую способность.
Лекарственная терапия должна дать определенный результат:
- восстановить кровообращение;
- нормализовать внутричерепное давление;
- снять воспалительный процесс;
- уменьшить отек;
- устранить паралич лицевых мышц.
Параллельно с медикаментозным лечением назначаются различные процедуры, которые помогают восстановить двигательные и глотательные рефлексы. К таким относятся:
- массаж;
- физиопроцедуры;
- комплекс упражнений лицевой гимнастики.
Упражнения для лица сразу после инсульта требуют от пациента определенных усилий и терпения. Выполнять их тяжело, но постоянная практика способствует восстановлению подвижности.
Паралич лицевого нерва: причины
Являясь одним из состояний, которые могут привести к тому, что лицо перекошено, оно требует соответствующего лечения для восстановления прежней формы лица. Паралич — это невозможность двигать какой-либо частью тела, в данном случае, мышцами лица. К этому может привести ряд патологических состояний:
- инфекционные заболевания (ветряная оспа, герпес, краснуха), которые приводят к воспалению лицевого нерва — невриту;
- воспаление среднего уха — отит;
- черепно-мозговые травмы;
- воспаление мозговых оболочек — менингит;
- опухоли головного мозга.
К счастью, все серьезные причины, перечисленные выше (травмы головного мозга, опухоли, менингит), встречаются редко. Но в большинстве случаев причину паралича выяснить не удается, и тогда врачи ставят диагноз «идиопатический паралич Белла». Это состояние является наиболее частой причиной, когда у ребенка перекосило лицо.
Факторы риска
Возможна наследственная предрасположенность. Острый неврит, связанный с осложненным семейным анамнезом, обнаруживается в 4% случаев. Расстройство может быть связано с аутосомно-доминантным механизмом передачи генов. Наличие других неврологических заболеваний у близких родственников, вроде невралгии тройничного нерва и рассеянного склероза, увеличивает риск возникновения недуга у пациента. Врачи также учитывают влияние других состояний и признаков, включая особенности образа жизни.
Известные факторы риска:
- Возраст. Неврит чаще всего диагностируется у пациентов в возрасте от 15 до 60 лет. У детей обычно выявляется вторичный лицевой паралич.
- Сахарный диабет. Повышенный уровень глюкозы в крови приводит к поражению мелких сосудов, кровоснабжающих нервные волокна.
- Черепно-мозговая травма. При ЧМТ возможно поражение мозгового вещества и деформирование костей черепа с последующим сдавливанием лицевого нерва.
- Беременность. Особенно часто лицевой паралич возникает во время последнего триместра или через неделю после родов.
- Хронические инфекции верхних отделов респираторного тракта. Из дыхательных путей вирусы могут распространяться в соседние ткани.
- Уже имеющиеся неврологические заболевания, включая рассеянный склероз, офтальмоплегию и эссенциальный тремор.
- Врожденное или приобретенное снижение иммунитета. Обычно речь идет о ВИЧ-инфекции и ее осложнениях, при которых увеличивается риск формирования герпетической или цитомегаловирусной формы болезни.
Профилактические мероприятия, направленные на устранение факторов риска, эффективны при вторичной невралгии.
Паралич лицевого нерва: симптомы
Для поражения лицевого нерва характерно то, что лицо перекошено лишь с одной стороны, и наблюдается асимметрия всего лица. Это значит, что у больного, как поражена нижняя (опущен уголок рта, он не может обнажить зубы, язык отклоняется в одну сторону), так и верхняя часть лица (один глаз закрыт или приопущено веко).
При диагностике этой патологии врач может прибегнуть к таким дополнительным методам обследования:
- электромиография — исследование мимических мышц с помощью регистрации сигналов, которые исходят от них;
- магнитно-резонансная томография — визуализация головного мозга при помощи томографа, что поможет исключить поражение головного мозга (опухоль, травму, инсульт).
Почему возникает асимметрия лица
Физиологические состояния
Незначительная статическая (видимая в состоянии покоя) асимметрия лица является физиологической нормой, встречается практически у всех людей. Нормальной считается разница пропорций в пределах 3-5 градусов или 2-3 мм.
Иногда визуально заметные различия между половинами лица усугубляются за счет особенностей мимики. Такая асимметрия (заметная во время напряжения лицевых мышц) называется динамической. Отличия имеют тенденцию усугубляться с возрастом, поскольку человек многократно несимметрично напрягает одни и те же мышцы. Это влияет на состояние мягких тканей, особенности формирования морщин.
Поражение церебральных структур и мозговых оболочек
Асимметрия лица провоцируется травматическими повреждениями, заболеваниями ЦНС различного генеза. В список патологий включают:
- Сдавление головного мозга.
Остро развивается вследствие тяжелой ЧМТ, отека мозга. Постепенно прогрессирует при гидроцефалии, опухолях, кистозных образованиях, расположенных в полости черепа. - Инсульт.
Возникает остро на фоне артериальной гипертензии, атеросклероза, стенокардии. Может быть ишемическим или геморрагическим. Исходом обоих вариантов патологии становится очаговое поражение головного мозга, вызывающее нарушения нервной регуляции и асимметрию лица. - Энцефалит.
Очаговые расстройства являются следствием не только нарушений кровообращения, но и воспалительных процессов в головном мозге. Асимметрия лица иногда наблюдается у пациентов, перенесших первичную (клещевой, японский комариный) либо вторичную (гриппозный, коревой, поствакцинальный) формы энцефалита. - Менингит.
Причиной расстройства симметрии может стать вовлечение черепных нервов, распространение инфекции на мозговые структуры с развитием менингоэнцефалита. Симптом чаще выявляется при гнойном менингите, базилярном туберкулезном менингите. - Нейролейкоз.
Формируется как осложнение лейкемии. Асимметрия лица может быть обусловлена дисфункцией черепных нервов, возникновением лейкозного менингоэнцефалита, сдавлением мозговых структур у больных псевдотуморозной формой болезни. - Прогрессирующая гемиатрофия лица.
Постепенное уменьшение половины лица обусловлено атрофией костей и мягких тканей, предположительно вызывается воздействием на вегетативные центры. Изменения появляются на ограниченном участке, со временем распространяются на всю половину лица. - Оромандибулярная дистония.
Проявляется насильственными движениями: сжиманием, боковыми движениями челюстей, открыванием и закрыванием рта, которые сопровождаются искривлением губ, нарушением симметрии на уровне щек. Возникновение патологии спровоцировано поражением базальных ганглиев.
Асимметрия лица
Патологии черепно-мозговых нервов
Наиболее распространенным заболеванием черепных нервов, вызывающим асимметрию, считается неврит лицевого нерва. Причиной нарушения симметрии становится парез либо паралич мимических мышц. Типичная клиническая картина включает сглаженность носогубной складки, опускание угла рта, невозможность сомкнуть веко, перекос лица в здоровую сторону. Разновидностью паралича лицевого нерва является синдром Рамсея-Ханта. Наряду со слабостью мимических мышц у больных наблюдаются боль в ухе, головокружения, снижение слуха.
У пациентов с синдромом Богорада веточки лицевого либо отводящего нерва прорастают в слюнную и слезную железы. Болезнь развивается в раннем возрасте, реже становится следствием травм у взрослых людей, сопровождается слезотечением, повышенным слюноотделением со стороны поражения. Поражение лицевого нерва проявляется парезом мимических мышц, отводящего нерва – нарушениями слуха, деформацией ушной раковины. У детей асимметрия лица прогрессирует по мере роста.
Поражения челюстей
Достаточно распространенной стоматологической причиной асимметрии лица являются заболевания, последствия травм, врожденные аномалии челюстей и ВНЧС:
- Артроз ВНЧС.
Симптом появляется в процессе открывания рта, обусловлен смещением нижней челюсти в больную сторону. Болезнь развивается постепенно, сопровождается хрустом, щелканьем, утренней скованностью, тупыми болями. - Анкилоз ВНЧС.
Асимметрия лица сохраняется в покое, усугубляется при попытке открыть рот. Средняя линия лица смещена в пораженную сторону. Нижняя челюсть отводится книзу не более чем на 1 см, горизонтальные движения невозможны. - Контрактура нижней челюсти.
Отмечаются ограничения при открывании рта, уменьшение амплитуды движений нижней челюсти. Средняя линия также смещается в сторону поражения. Патология может быть нестойкой (воспалительной) либо стойкой (рубцовой). - Амелобластома.
Одонтогенная доброкачественная опухоль, которая разрушает ткани челюсти, может достигать значительных размеров, вызывать значительную деформацию лица. Новообразование растет медленно, асимметрия в области челюсти становится первым симптомом заболевания. - Другие доброкачественные опухоли челюстей
. Симптом часто встречается при остеомах, остеоид-остеомах, остеобластокластомах. - Рак верхней челюсти.
Деформация возникает при достаточно большом размере неоплазии, обусловлена ростом самой опухоли, разрушением близлежащих анатомических структур, воспалительным отеком. - Рак нижней челюсти.
Асимметрия лица отмечается в случае прорастания новообразования в близлежащие мягкие ткани, деформации альвеолярного отростка.
Еще одна причина асимметрии – дефекты челюстей, которые могут быть врожденными либо приобретенными: возникшими вследствие травм, остеомиелита, туберкулеза, сифилиса, операций по поводу онкологических заболеваний. При дефекте верхней челюсти симптом появляется за счет западания щеки, может сопровождаться образованием ороназального и ороантального соустий.
Для дефекта нижней челюсти характерно нарушение овала лица. За счет смещения челюсти в сторону срединной линии асимметрия усугубляется во время открывания рта. Нарушением симметрии также нередко проявляется микрогнатия – уменьшение челюсти вследствие недоразвития либо предшествующих повреждений. При верхней микрогнатии нижние зубы перекрывают верхние (обратное перекрытие), при нижнем варианте патологии наблюдается скошенный подбородок.
Болезни слюнных желез
Воспалительные процессы и объемные образования слюнной железы вызывают деформацию нижненаружной части лица, становятся причиной асимметрии.
- Гнойный паротит.
В проекции околоушной слюнной железы появляется быстро увеличивающаяся болезненная припухлость. Обнаруживаются повышение температуры, симптомы интоксикации. - Мукоцеле.
Вызывает асимметрию лица в результате поражения слюнных желез, расположенных в приушной и поднижнечелюстной областях. Припухлость безболезненная, состояние удовлетворительное, признаки воспаления отсутствуют. - Киста.
Как и в предыдущем случае, симптом наблюдается при вовлечении околоушной, подчелюстной железы, боли и воспалительные проявления не наблюдаются. На фоне инфицирования возможны субфебрилитет, локальная болезненность. - Аденома.
Доброкачественная опухоль с медленным ростом. При увеличении размера, наряду с асимметрией, отмечаются неприятные ощущения, снижение слюноотделения. - Опухоли.
В области слюнных желез образуются доброкачественные липомы, невриномы, ангиомы. По клиническим проявлениям новообразования напоминают аденому. В перечень злокачественных неоплазий включают саркомы и карциномы, которые характеризуются быстрым ростом, разрушением мягких тканей. Патологии нередко сопровождаются парезом лицевого нерва.
Другие стоматологические заболевания
В число других воспалительных стоматологических патологий, способных вызывать асимметрию лица, входят:
- Периостит челюсти (флюс).
Страдает только надкостница, сама челюсть остается интактной. Флюс чаще вызывается болезнями зубов. Причиной асимметрии становится локальный отек, формирование гнойника под надкостницей. - Периапикальный абсцесс.
Гнойник образуется в тканях вокруг корня зуба, провоцируется острым периодонтитом. Проявляется сильной пульсирующей болью в области пораженного зуба. Деформация лица обусловлена распространением отека на окружающие мягкие ткани. - Околочелюстной абсцесс.
Развивается при поражениях зубов, воспалительных процессах в окружающих тканях. Сопровождается нарушением общего состояния, зубной болью, плотным отеком, в центре которого в последующем образуется участок флюктуации.
К невоспалительным причинам асимметрии относят перекрестный прикус – состояние, при котором зубные ряды перекрещиваются во время смыкания челюстей. Может быть врожденным либо приобретенным. Характеризуется сдвигом подбородка в сторону, западанием губы на одной стороне, уплощением нижних отделов лица – на другой.
Травмы лица
Временная асимметрия лица, обусловленная отеком мягких тканей, наблюдается при ушибах мягких тканей, гематомах лица. Возникает после удара или падения, быстро нарастает в течение нескольких часов, постепенно исчезает на протяжении 1-2 недель. На стадии восстановления о – последовательное изменение цвета кожи в зонах кровоизлияний. При переломах асимметрия вызывается не только отеком, но и смещением твердых структур лицевого черепа. Причиной появления симптома становятся:
- Перелом нижней челюсти.
Нарушение симметрии сильнее заметно по наружному или нижнему краю щеки. В полости рта обнаруживается ступенька (нарушение непрерывности зубного ряда) в области перелома. - Перелом верхней челюсти.
Лицо становится асимметричным за счет припухлости в верхней части щеки. Возможны кровоизлияния в периорбитальную зону, неврологические расстройства. - Перелом скуловой кости.
Первоначально припухлость локализуется в области скулы, в последующем быстро распространяется кверху и книзу по наружной поверхности лица. Могут наблюдаться периорбитальные кровоизлияния, двоение в глазах.
ЛОР-болезни
Синдром молчащего синуса возникает в результате ателектаза гайморовой пазухи. Проявляется уменьшением объема придаточного синуса, односторонней деформацией лица: опущением нижнего края глазницы, смещением глазного яблока внутрь орбиты, западанием щеки. Патология развивается на протяжении многих лет, постепенно прогрессирует, на заключительных стадиях сопровождается офтальмологическими нарушениями.
У больных с кистами околоносовых пазух, в отличие от предыдущего случая, асимметрия развивается из-за избытка, а не из-за недостатка тканей. Симптом определяется только при кистах больших размеров, проявляется односторонней деформацией лба либо щеки. Наблюдаются боли в области пазухи, тупые головные боли, рецидивирующие синуситы.
Врожденные и детские патологии
Асимметрия лица диагностируется при следующих врожденных болезнях и патологиях детского возраста:
- Синдром Стерджа-Вебера.
Врожденное заболевание, при котором на коже и мозговых оболочках образуются ангиомы. При гидроцефалии, гемипарезе развивается асимметрия лица на стороне, противоположной расположению ангиом. - Кривошея.
Врожденная форма обусловлена недоразвитием кивательной либо трапециевидной мышцы, приобретенная – различными заболеваниями, травмами. Ухо, бровь и глаз ребенка на больной стороне располагаются ниже, чем на здоровой. Глазная щель несколько сужена. - Болезнь Лермитт-Дуклос.
Генетически обусловленная патология, основным проявлением которой является новообразование мозжечка. Еще до начала роста опухоли болезнь может быть заподозрена по асимметрии лицевого скелета, гиперплазии десен, врожденным аномалиям кистей рук, некоторым другим признакам. - Острая перемежающаяся порфирия.
Наследственное заболевание, проявляющееся приступами, обусловленными нарушениями порфиринового обмена. Асимметрия лица наблюдается в тяжелых случаях, возникает примерно через неделю с момента появления симптомов со стороны ЖКТ, сочетается с другими неврологическими расстройствами. - Заячья губа.
Аномалия развития, при которой выявляется одна или две расщелины верхней губы, располагающиеся по сторонам от срединной линии. При сопутствующей расщелине неба деформация усугубляется «провалом» в средней части лица, нарушением формы носа. - Стигмы эмбриогенеза.
Нарушение симметрии может определяться при целом ряде малых аномалий: изменении формы черепа, деформациях носа, глаз, зубочелюстной системы.
Другие причины
В список других возможных причин асимметрии лица входят:
- Отравление перекисью водорода.
Симптом обнаруживается при нарушении мозгового кровообращения, дополняется нарушениями речи, слуха, координации движений. - Актиномикоз.
Асимметрия наблюдается при челюстно-лицевом актиномикозе, вызывается образованием инфильтрата в области жевательных мышц, развитием тризма. - Синдром Каллмана.
При данной форме гипогонадизма симптом обуславливается пороками развития и малыми аномалиями лица, сочетается с евнухоидизмом, сердечно-сосудистыми нарушениями, гинекомастией. - Ботулизм.
Сопровождается асимметрией лица при неврологических расстройствах, вызывающих парез или паралич мимической мускулатуры.
Паралич лицевого нерва: лечение
Что делать, если перекосило лицо при параличе лицевого нерва? Существует ряд медикаментозных и немедикаментозных методов лечения, которые помогут восстановить прежний вид и функцию лицевых мышц:
- кортикостероиды — снимают воспаление лицевого нерва;
- противовирусные или антибактериальные средства, если подтверждено наличие инфекционного процесса;
- хирургическое вмешательство при диагностированной опухоли головного мозга;
- массаж;
- комплекс упражнений для мышц лица;
- физиотерапия;
- увлажняющие капли для глаза на пораженной стороне, мази с антибиотиками для предотвращения инфицирования.
Гимнастические упражнения
Гимнастикой для мышц лица занимаются ежедневно по 5–7 раз, начиная с однократного выполнения каждого упражнения, постепенно увеличивая количество до 3-х подходов.
Лицевое мышечное движение стимулируют с помощью следующей группы упражнений:
- Улыбнуться как можно шире с сомкнутыми губами. Зафиксировать достигнутое положение на 5 секунд.
- Сложить губы в «бантик», вытянуть их как можно дальше на 5 сек.
- Открыть рот на наибольшую ширину на 5 сек. Сомкнуть губы с наибольшей силой на 5 сек. Расслабить мышцы.
- Произносить перед зеркалом гласные звуки «а», «у», «о», «и», «э», «ы» как можно протяжнее. Упражнение стимулирует работу не только лицевых мышц, но и речевого аппарата.
- Подмигнуть для начала несколько раз одним и другим глазом, затем чередовать подмигивания разными глазами.
- Поднять брови медленно до максимальной высоты, так же медленно опустить их.
- Смещать высунутый язык вверх-вниз и влево-вправо на максимальную амплитуду.
- Сместить нижнюю челюсть вправо, зафиксировать на 5 сек. Сдвинуть влево, задержать на 5 сек. Возвратить в исходное положение.
- Набрать как можно больше воздуха в рот до округления лицевых щек. Удерживая его от выхода через рот и нос, поочередно нажимать на щеки пальцами с двух сторон.
Губная гармошка представляет собой эффективный домашний тренажер для реабилитации после инсульта. Ежедневные занятия по 3–5 минут стимулируют мышцы лица, насыщают организм кислородом, улучшают кровообращение, тренируют память.
Массаж
Массирование лицевых мышц стимулирует кровообращение, улучшает обмен веществ, снижает мышечный тонус, убирает отечность.
Курс лечения (вид массажа, количество процедур) определяется неврологом в период реабилитации, спустя 2 недели после инсульта.
Блефароспазм: причины и симптомы
Еще одним состоянием, при котором может перекосить лицо, является блефароспазм — непроизвольное сокращение круговой мышцы глаза, окружающей его.
Основные причины:
- Лицевой параспазм — болезнь, характерная преимущественно для людей преклонного возраста. Точная его причина неясна, но считается, что параспазм появляется вследствие дисбаланса отделов нервной системы.
- Болезнь Паркинсона.
- Менингит.
- Рассеянный склероз.
- Воспаления глаз (кератит, конъюнктивит).
- Синусит — воспаления придаточных пазух носа.
При блефароспазме характерна асимметрия только верхней части лица: глазная щель постепенно сужается, иногда глаз может внезапно зажмуриваться. Это приносит массу неудобств больному.
Народные методы устранения перекоса лица
Народная медицина может применяться для восстановления после инсульта в домашних условиях, но только в период ремиссии, при относительно хорошем самочувствии больного. Народные рецепты используются для устранения боли и восстановления кровообращения.
Рекомендуется использовать проверенные домашние средства:
- Сок из алоэ – способствует снятию отека и воспалительного процесса. Для приготовления сока необходимо взять растение не моложе трех лет, аккуратно срезать несколько нижних мясистых листков, тщательно помыть под краном, измельчить и выдавить сок. Принимают лекарство три раза в день незадолго до еды по 1 ст. л. на протяжении месяца.
- Отвар из ромашки – тоже обладает противовоспалительным действием. Можно взять ромашку аптечную или собранную самостоятельно. 1 ст. л. сухих цветков лекарственного растения заварить кипящей водой (200 мл) и настаивать 30 минут. Стакан отвара необходимо разделить на три приема и выпить в течение дня после еды. Каждый день ромашковый отвар необходимо заваривать свежий. Курс лечения – не менее двух недель.
- Сбор лекарственных трав – в состав лечебного сбора входят мята, зверобой, листья березы, валериана и корень дягиля. Все компоненты необходимо взять в равных частях, предварительно измельчив их, и залить кипятком (1 ст. л. на 1 ст.). Настоять и пить перед едой по 100мл.
- Сосновые шишки – обладают не только бактерицидными свойствами, они содержат антиоксиданты и витамины для укрепления иммунитета, а также танин, который препятствует отмиранию нервных клеток, что и происходит при инсульте. Шишки лучше собирать летом, а затем заваривать их кипятком и настаивать. Пить как чай, можно добавлять ложку меда.
Последствия инсульта в виде перекошенного лица требуют длительной терапии, больной и его родные должны набраться терпения и общими усилиями постараться помочь восстановлению всех функций, если это возможно. Чтобы добиться видимых улучшений, необходим не один месяц, но наградой станет вернувшаяся подвижность и мобильность лица.
Блефароспазм: лечение
Если перекошено лицо при блефароспазме, стоит обратиться к следующим терапевтическим методам:
- лечение основного заболевания, которое вызвало спазм круговой мышцы глаза;
- физиотерапия;
- ноотропы — препараты, увеличивающие доставку кислорода к мозгу и улучшающие его работу;
- при сильно выраженной симптоматике и неэффективности других методов лечения возможно назначение ботулинотерапии, что эффективно снимает мышечный спазм.
Массаж лица
Массаж лица после инсульта входит в терапевтические мероприятия по восстановлению мимических мышц. Даже если массаж проводится в домашних условиях, делать его должен только специалист. Если процедура выполняется на профессиональном уровне, результат даст устойчивую ремиссию.
Самостоятельно делать массаж не рекомендуется, неправильное воздействие на определенные лицевые точки может вызвать рецидив или ухудшить состояние больного. Правильно проведенная процедура нормализует кровообращение, восстанавливает двигательную способность лицевых мышц и глотательный рефлекс.
Инсульт: причины
Одной из наиболее опасных причин асимметрии лица и нарушении мимики является расстройство кровообращения головного мозга, в результате чего нередко развивается инсульт. В зависимости от вызвавшей его причины он может быть ишемическим (при закупорке сосуда головного мозга тромбом или эмболом), а также геморрагическим (при разрыве истонченной стенки мозгового сосуда).
Основные состояния, которые повышают риск развития инсульта:
- церебральный атеросклероз — одна из основных причин ишемического инсульта;
- артериальная гипертензия — повышает риск возникновения геморрагического инсульта;
- аневризма сосуда головного мозга — мешкообразное выпячивание и истончение стенки сосуда головного мозга, как частое последствие продолжительной артериальной гипертензии;
- хронические нарушения мозгового кровообращения;
- ожирение и низкая двигательная активность.
Диагностика
Установление причины асимметрии лица чаще всего осуществляется стоматологами или неврологами. При обнаружении соответствующей симптоматики пациента направляют к отоларингологам, онкологам, эндокринологам, другим специалистам. План обследования может включать следующие диагностические процедуры:
- Опрос, физикальное обследование
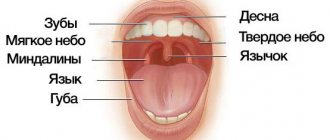
. Врач устанавливает время и обстоятельства появления симптома, расспрашивает пациента о других проявлениях болезни. Оценивает выраженность асимметрии в покое, при мимических и жевательных движениях. Выявляет другие изменения: отек, покраснение, побледнение, повышение локальной температуры, опухолевидные образования. - Стоматологический осмотр.
Включает изучение состояния зубов, десен, твердого и мягкого неба, слизистой других участков, костей лицевого скелета. Позволяет подтвердить наличие больных зубов, воспаления, травмы, нагноения, опухоли. - Неврологический осмотр.
Специалист изучает иннервацию лицевых мышц, предлагая пациенту выполнить определенные движения: наморщить лоб, поднять и опустить брови, надуть щеки, показать язык, оскалить зубы, проследить глазами за движениями неврологического молотка. Затем невролог осуществляет пальпацию доступных точек выхода нервов. - Оториноларингологический осмотр.
Предусматривает проведение специальных исследований. При подозрении на патологию придаточных пазух может быть выполнена эхосинусоскопия или диагностическая пункция. При жалобах на нарушение слуха производятся аудиометрия, камертональное исследование и др. При вестибулярных расстройствах рекомендованы вестибулометрия, вращательные тесты. - Рентгенография
. С учетом выявленных патологических изменений пациенту назначают рентгенографию зуба, рентгенологическое исследование челюсти или околоносовых синусов. В некоторых случаях необходимы рентгенограммы черепа, шейного отдела позвоночника. - Ультразвуковое исследование
. В ходе обследования может быть проведена сонография слюнных желез, придаточных пазух, мягких тканей. При обнаружении признаков сдавления головного мозга показана эхоэнцефалография. - Другие визуализационные методики
. Чаще всего для уточнения диагноза, детального изучения характера изменений, объема и расположения патологического очага применяются КТ или МРТ. При неврологической патологии могут быть назначены ПЭТ-КТ, ОФЭКТ головного мозга. - Лабораторные анализы
. По общему анализу крови судят о наличии и выраженности воспаления, по результатам микробиологического исследования определяют возбудителя и его чувствительность к антибиотикам. При объемных образованиях проводят гистологическое и цитологическое исследование мазков, пунктатов, биоптатов.
Устранение асимметрии лица
Инсульт: симптомы
Если перекосило лицо при инсульте, необходимо немедленно обратиться к врачу, так как время играет здесь очень большую роль. Поэтому нужно знать следующие признаки, которые помогут заподозрить развитие инсульта:
- В подавляющем большинстве случаев характерна асимметрия только нижней половины лица, что проявляется опущенным уголком рта, сглаженностью носогубной складки, отклонением языка в одну сторону, невозможностью показать зубы или высунуть полностью язык.
- Паралич (полное обездвиживание) или парез (слабость) конечности, причем характерно одностороннее поражение руки и/или ноги. Больному трудно поднять руку или он не может встать, при парезе ноги ходьба возможна, но дается с трудом.
- Нарушение речи, причем у больного может быть поврежден, как центр понимания речи, расположенный в лобной доле головного мозга, так и центр произношения, расположенный в височной доле. В первом случае больной абсолютно нормально выговаривает слова и предложения, однако совершенно не понимают смысл того, что ему говорят. Во втором случае он все понимает, однако либо совсем неспособен ничего сказать, либо говорит отдельные несвязные слова.
Если вы заметили у себя или у своего окружения какой-либо из перечисленных симптомов, не медлите, срочно вызовите скорую помощь!
Информация о болезни
Лицевой неврит — это воспалительное заболевание лицевого нерва, отвечающего за сокращение мимических мышц. В медицинской литературе патологию также называют параличом Белла. Как правило, поражение нервных волокон обуславливает одностороннее нарушение работы мимических мышц. Другие симптомы включают спонтанные сокращения мышечных волокон, слабость и снижение чувствительности кожи лица. Признаки паралича появляются уже через 24-48 часов после поражения тканей. В большинстве случаев врачам удается вылечить лицевой неврит и восстановить мимику лица без каких-либо осложнений.
Лицевой нерв выходит из головного мозга и разветвляется в области лицевой части черепа. Эта анатомическая структура передает электрические импульсы из мозга для управления мимикой. Промежуточный нерв, присоединяющийся к волокнам лицевого нерва, отвечает за проведение сенсорной информации в мозг. С помощью этого отдела органа человек получает чувствительную информацию от рецепторов кожных покровов и подкожных тканей лица. Поражение нервной системы в первую очередь отражается на работе мимических мышц, причем обычно нарушаются функции на одной стороне лица.
Иногда лицевой неврит называют идиопатическим параличом лица, поскольку точные причины возникновения недуга неизвестны. Это распространенная болезнь, диагностируемая у мужчин и женщин в любом возрасте. Согласно эпидемиологическим данным, патология хотя бы раз в жизни возникал у 1,5% населения, причем в группе риска находятся пациенты с хроническими инфекциями в возрасте от 15 до 60 лет.
Инсульт: лечение
Терапию нарушения кровообращения нужно начинать как можно раньше, так как раннее начало увеличивает вероятность удачного восстановления функции мышц, в том числе и лицевых. Терапия напрямую зависит от вида и причины инсульта.
При ишемии головного мозга назначают препараты, рассасывающие тромб и восстанавливающие нормальное кровообращение (ацетилсалициловая кислота, тромболитическая терапия).
При геморрагическом инсульте необходимо остановить кровотечение в ткани головного мозга, что достигается при помощи антифибринолитической терапии (альфа-аминокапроновая кислота).
Однако не только медикаментозная терапия играет роль. При удовлетворительном состоянии больного нужно как можно раньше начинать лечебную физкультуру и массаж для восстановления мышечной функции.
Лечение
Этиология асимметрии лица очень разнообразна. Многие заболевания, сопровождающиеся этим симптомом, могут представлять серьезную угрозу для здоровья пациента, особенно – при позднем начале лечения. Самолечение в подобных случаях недопустимо, появление данного признака должно рассматриваться как повод для немедленного обращения за медицинской помощью.
Консервативная терапия
План лечебных мероприятий варьируется с учетом особенностей патологии. Во многих случаях рекомендована специальная диета. При стоматологических заболеваниях может проводиться лечение кариеса, пульпита, периодонтита. Больным с асимметрией лица назначают медикаменты следующих групп:
- Анальгетики
. Показаны при выраженном болевом синдроме. Возможны внутримышечные инъекции или прием таблетированных форм. - НПВС
. Требуются для уменьшения выраженности воспаления, отека, болевого синдрома. Средства общего действия принимаются короткими курсами для снижения риска развития побочных эффектов со стороны печени и ЖКТ. - Антибиотики
. Необходимы при общих бактериальных инфекциях, локальных воспалительных процессах. Вначале используют препараты широкого спектра действия, после получения результата микробиологического анализа корректируют схему антибиотикотерапии с учетом чувствительности возбудителя. - Антисептики
. Медикаменты местного действия применяются в форме полосканий. Рекомендованы при наличии воспаления, ран на слизистой, после проведения операций.
Медикаментозную терапию в ряде случаев дополняют физиотерапией. При лечении заболеваний, провоцирующих асимметрию лица, могут назначаться электростимуляция, УВЧ, лекарственный электрофорез, другие методы. При онкологических патологиях проводят химиотерапию, лучевую терапию.