Кольцевидная гранулема
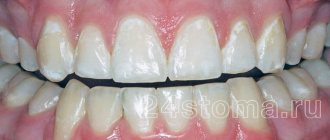
Кольцевидная гранулема – доброкачественное дерматологическое заболевание часто рецидивирующего характера, при котором появляются слегка возвышающиеся над кожей плотные высыпания, напоминающие по форме кольцо. Обычно узелки розового цвета, но могут быть телесными или с синюшным оттенком. Бывают единичными и множественными.
Кольцевидная гранулема кожи – достаточно редкое заболевание, диагностирующееся у 0,3% пациентов, обратившихся к дерматологу. Чаще всего это дети школьного возраста и молодые люди, реже – взрослые. У мужчин болезнь встречается почти в 2 раза реже, чем у женщин.
Классификация гранулем и формы
В медицине гранулемы классифицируются по нескольким критериям: по этиологии, патогенезу и морфологии. В отдельной группе собраны специфические разновидности. В группе по критерию этиологии находятся виды установленной и неустановленной этиологии: инфекционные и неинфекционные. К последним причисляют гранулемы пылевого, медикаментозного типа и новообразования вокруг инородных тел. Группа по патогенезу: иммунные и неиммунные. К первому типу относятся гранулемы эпителиоидноклеточные. Неиммунные возникают при токсических факторах и при острых инфекциях. Группа по морфологии делится на две основные группы: зрелые и эпителиоидноклеточные. По морфологии гранулемы бывают с образованием гранулематозного инфильтрата диффузного типа и с образованием гранулем туберкулоидного типа.
Основные виды гранулем
В медицинской практике встречается много видов новообразований этого типа. Они могут быть одиночными или множественными. Не всегда можно увидеть начало их образования, поскольку патогенные клетки находятся глубоко в слоях дермы. Гранулема у детей и взрослых может появляться и без лечения пропадать. Это должно обосновывать необходимость применения щадящей терапии в перспективе. Диагностируются чаще всего у детей и взрослых гранулемы следующего типа:
- кольцевидная;
- пиогенная;
- туберкулезная.
Причины кольцевидной гранулемы
Этиология заболевания точно не установлена, но предполагается, что в основе его развития лежат патологии иммунной системы.
Гранулема не ассоциируется с системными нарушениями, за исключением случаев множественных высыпаний у взрослых, у которых часто выявляется расстройство метаболизма глюкозы.
Считается, что манифестация болезни может быть реакцией на следующие факторы риска:
- введение противотуберкулезной вакцины (БЦЖ);
- проведение пробы Манту;
- укусы насекомых;
- воздействие ультрафиолетовых лучей;
- передозировка витамина D;
- травмы кожи;
- вирусные инфекции;
- клещевой боррелиоз;
- сахарный диабет;
- аутоиммунный тиреоидит;
- туберкулез.
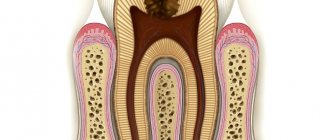
Гранулема на корне зуба
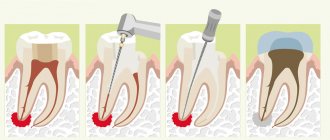
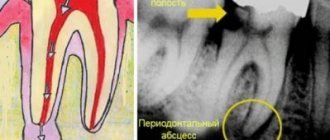
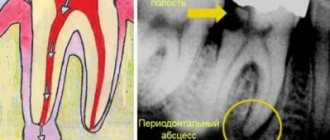
Периапикальные и апикальные гранулемы – те, которые развиваются на верхушке корня зуба или вокруг него. Они состоят из пролиферирующей массы грануляционной ткани, населенной бактериями. Формирование «зубных» гранулем – это попытка организма остановить распространение инфекционного процесса из зубов на другие органы и ткани.
Периапикальные гранулемы растут медленно. Они могут достигать нескольких сантиметров в диаметре. Небольшие образования (несколько миллиметров в диаметре) не имеют четко определенных границ, а потому их трудно идентифицировать. Обычно периапикальные гранулемы не «выдают» себя какими-либо симптомами. Лишь присоединившаяся вторичная инфекция может спровоцировать развитие боли.
Гранулема верхушки корня зуба – проявление верхушечного периодонтита с образованием грануляционной ткани. Основной фактор формирования гранулемы на корне зуба – бактериальная инфекция. Вокруг гранулемы образуется капсула из коллагеновых волокон. При удалении зуба мешковидное образование обычно извлекают вместе с зубом.
Удаление гранулемы на корне зуба проводят путем апикальной резекции. К сожалению, ее единственной альтернативой является удаление зуба.
Виды и симптомы кольцевидной гранулемы
Выделяют четыре формы заболевания, отличающиеся клинической картиной:
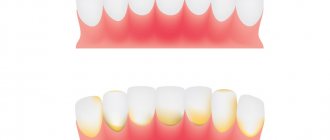
- Локализованная – наиболее часто диагностируемая гранулема (порядка 90% всех случаев, особенно в детском возрасте). Ей свойственно появление мелких (до 5 мм) плотных узелков полушаровидной формы телесного или розоватого цвета, гладких на ощупь. Они располагаются в виде дуги или кольца, соприкасаясь друг с другом. Обычно появляются на разгибательных поверхностях кистей и верхней части рук, на голенях и стопах. Иногда поражаются волосистая часть головы и зона вокруг глаз. Постепенно очаги увеличиваются в диаметре, достигая 5 и более сантиметров. По центру кожа может быть нормальной или с синюшным оттенком. Признаки поражения эпидермиса отсутствуют.
- Подкожная кольцевидная гранулема отличается тем, что узелки образуются не на коже, а в подкожном слое. Узелки могут быть как единичными, так и множественными. Появляются на тыльной стороне кистей, верхних частях рук (до локтей), волосистой части головы, голенях, пальцах, реже – в области вокруг глаз. Эта кольцевидная гранулема у детей встречается только в возрасте до 6 лет. Может рецидивировать в случае удаления.
- Диссеминированной гранулеме свойственно появление множественных высыпаний фиолетового цвета разных форм и размеров на разных участках кожи. Заболевание почти всегда диагностируется у взрослых, крайне редко поражает молодежь. Образования могут быть рассеянными и сливающимися, из-за чего очаги приобретают полиформный характер, редко располагаются в кольцевидном положении, а типичным признаком является симметричность. Диссеминированная кольцевидная гранулема склонна к хроническому рецидивирующему течению. Устойчива к стандартному лечению.
- Перфорирующая форма встречается всего в 5% случаев, в основном у детей и молодых людей. На коже появляются папулы, которые сливаются в крупные бляшки. В центральной части очага расположена «пробка». При надавливании на нее выделяется содержимое желеобразной консистенции. Затем бляшка покрывается коркой, приобретает относительно ровную поверхность с несколько вдавленным центром. На ее месте в дальнейшем могут образовываться атрофические рубцы.
Лабораторная и инструментальная диагностика
В общем анализе крови может отмечаться повышение СОЭ, эозинофилия, лейкоцитоз, снижение уровня гемоглобина.
Использование различных методов визуализации (рентгенография, КТ, МРТ) позволяет выявить очаги деструкции величиной до 5 см с четкими границами без склеротических изменений, иногда — патологические переломы, уплощение пораженных позвонков (vertebra plana).
Определяющее значение в диагностике гистиоцитоза у взрослых и детей имеет патоморфологическое исследование. При микроскопии видны инфильтраты из клеток Лангерганса (крупные овальные клетки с ядрами неправильной формы), эозинофилов, лимфоцитов, макрофагов. Иммуногистохимический анализ выявляет экспрессию молекул CD1a, лангерина, белка S-100, характерных для клеток Лангерганса. Проведение электронной микроскопии позволяет увидеть характерные для клеток Лангерганса гранулы Бирбека.
Дифференциальная диагностика при ЭГ проводится с остеомиелитом, первичными опухолями или метастатическими поражениями костей, лимфомой, миеломной болезнью, синдромом Папийона — Лефевра и костными кистами.
Рисунок 6. Гранулы Бирбека, характерные для клеток Лангерганса (данные электронной микроскопии)
Лечение кольцевидной гранулемы
Поскольку узелки обычно не вызывают никаких неприятных ощущений, терапия может не проводиться. При планировании лечения рекомендуется учесть тенденцию болезни к спонтанному разрешению в течение 2 лет. Рецидивы отмечаются примерно в 40% случаев, однако и новые узелки могут самопроизвольно исчезать.
Если образования создают эстетическую проблему или сопровождаются нетипичными проявлениями, следует обратиться к дерматологу. При обнаружении любых кожных образований у ребенка его следует обязательно показать доктору.
Как лечить кольцевидную гранулему, решает врач в зависимости от формы заболевания, его локализации и распространенности, а также возраста больного.
Для быстрого заживления кожи могут быть назначены наружные лекарственные средства. Эффективные кремы и мази от кольцевидной гранулемы содержат кортикостероиды: гидрокортизон, бетаметазон, метилпреднизолон, мометазон, клобетазол. В течение первых 2 недель препарат следует наносить на пораженные области 1 раз в день. На протяжении следующих 2–3 недель – 1 раз в два дня. В редких случаях требуется внутрикожное введение кортикостероидных лекарств.
Дополнительно пациентам рекомендуется пероральный прием витамина Е или аскорбиновой кислоты и рутина.
Если от наружной терапии глюкокортикостероидами ожидаемый эффект отсутствует, назначают топические ингибиторы кальциневрина в форме мазей (пимекролимус или такролимус). Их следует наносить дважды в день.
Для лечения всех форм гранулемы у взрослых (детям они не рекомендованы) могут применяться физиотерапевтические методы: ультрафиолетовое облучение, фототерапия, ПУВА-терапия.
В косметологии для удаления узелков нередко используют криодеструкцию. Однако большинство медицинских специалистов не советуют прибегать к подобной технологии и отмечают, что этот способ вызывает прогрессирование болезни, что проявляется разрастанием очагов по периферии.
Хирургическое иссечение гранулем не проводится ввиду особенностей поражения кожи.
При необходимости стоит скорректировать уровень глюкозы в крови, пролечить хронические инфекции и сопутствующие патологии.
Пиогенная гранулема как междисциплинарная проблема
Пиогенные гранулемы можно рассматривать как доброкачественные сосудистые опухоли или как реактивные изменения сосудов, возникающие в местах предшествующей травмы или воспаления [1].
Синонимы: ботриомикома, телеангиэктатическая гранулема, доброкачественная гранулема на ножке, гранулема беременных, лобулярная капиллярная гемангиома, эруптивная ангиома и т. д.
Многообразие перечисленных синонимов свидетельствует об отсутствии единого взгляда на этиопатогенез заболевания и, как следствие, вызывает значительные трудности в классификации, диагностике, тактике лечения и прогнозировании данной патологии.
Термин «ботриомикоз» был предложен Боллингером (Boullinger), в 1887 г. описавшим поражения легких у лошадей, вызванные, по тогдашним предположениям, Botryomyces equina. Спустя 10 лет, в 1897 г., Понсе (Poncet) и Дор (Dor) впервые представили пациентов с проявлениями, как они тогда считали, лошадиного ботриомикоза. Дальнейшие исследования доказали несостоятельность представлений о микотической природе данного заболевания, однако термин «ботриомикома» широко используется и в настоящее время.
Об этиологии пиогенной гранулемы до сих пор высказываются различные точки зрения. Ранее заболевание расценивали как вегетирующую пиодермию, в настоящее время считают разновидностью ангиом, развивающуюся как реактивный процесс на месте микротравм в виде сосудистого узла с профилирующими капиллярами, напоминая грануляционную ткань. Так как это образование по существу не является ни инфекционным, ни гранулематозным, его наиболее точное название «дольчатая капиллярная гемангиома» [2].
Чаще всего пиогенная гранулема наблюдается у молодых людей и подростков, а также во время беременности (в 5% случаев всех беременностей). Сообщалось о выявлении пиогенной гранулемы в желудочно-кишечном тракте, гортани, на слизистой носа, конъюнктиве и роговице [3].
В качестве провоцирующих факторов предполагаются травма (в том числе микротравмы), беременность, инфекционные заболевания или предшествующий дерматоз. Однако травмы в анамнезе отмечаются только в 25% случаев.
Описаны случаи возникновения множественных пиогенных гранулем на ожоговых поверхностях, после приема оральных контрацептивов, ингибиторов протеаз и лечения акне изотретиноином. Известно, что пиогенные гранулемы после беременности регрессируют. В одном из исследований в пиогенных гранулемах при беременности была обнаружена повышенная концентрация фактора роста эндотелия сосудов, после родов содержание этого фактора практически не определялось, отмечались апоптоз эндотелиальных клеток и регресс гранулемы [4].
Клинически пиогенная гранулема представляет собой мягкое или плотноэластическое, безболезненное опухолевидное образование на ножке, диаметром 0,5–2,0 см, темно-красного цвета, с гладкой или дольчатой поверхностью. Ножка, окруженная «воротничком» отслоенного эпителия, может быть различной длины и иногда придает опухоли сходство с грибом. Появившись спустя несколько недель или месяцев на месте травмы (пореза, ожога, укола, ссадины и т. п.), гранулема быстро растет, темнеет (может становиться цианотичной), уплотняется. Поверхность ее, изначально влажная, сосудистая (типа малины), эрозируется, покрывается корочками, легко кровоточит при минимальной травматизации. Часто присоединяется вторичная инфекция, образуются изъязвления (иногда занимающие всю поверхность опухоли), некрозы, кровянисто-гнойное отделяемое. Пальпация обычно безболезненна. Чаще представлена солитарным очагом (множественные опухоли — редкость, но иногда наблюдаются после обширных ожоговых повреждений). Чаще всего локализуется на кистях (особенно на пальцах), стопах, лице, но может располагаться и на других участках кожного покрова — на туловище, гениталиях, в перианальной области, по краю век и на языке. По наблюдениям, приблизительно в половине случаев обращений пиогенная гранулема обнаруживается на месте вросшего ногтя и является одним из наиболее частых осложнений этой патологии [5].
Гигантские гранулемы, диаметром 3,0–5,0 см и более, традиционно считаются редким явлением, но в практике выявляются достаточно часто. По наблюдениям, они периодически встречаются у лежачих больных на месте пролежней.
Для течения пиогенной гранулемы характерны быстрый рост, наличие фазы стабилизации процесса, осложнения в виде присоединения вторичной инфекции со всеми вытекающими последствиями. Для этой опухоли не характерен спонтанный регресс, но она не склонна к диссеминации и малигнизации.
Дифференциальный диагноз обычно не вызывает затруднений. Проводится с вегетирующей пиодермией, меланомой, саркомой Капоши, ангиосаркомой, гломусной опухолью, кератоакантомой, шиповидноклеточной эпителиомой.
Для предотвращения кровотечения и исключения злокачественного образования рекомендуется удаление очага [6].
Удаляются пиогенные гранулемы методом тангенциальной эксцизии и с помощью электродесикации, в последнем случае число рецидивов заметно меньше. При манипуляциях и иссечении очаги сильно кровоточат. Обязательно применяются лидокаин с эпинефрином (с десятиминутной отсрочкой манипуляции — действие эпинефрина), для гемостаза используется электрокоагуляция. Очаг пиогенной гранулемы, срезанный лезвием скальпеля, направляется на гистологическое исследование. Затем выполняется кюретаж основания очага, что помогает остановить кровотечение и предупредить рецидив. Кюретаж и электродесикация основания проводятся до остановки кровотечения.
Имеются сообщения об эффективности крио- и лазерной терапии.
Приводим клиническое наблюдение пациентки с пиогенной гранулемой.
Пациентка, 1987 г. рождения, обратилась с жалобами на образование на коже правой кисти, безболезненное, кровоточивость в области высыпаний. Больна около 2 недель, когда впервые без четкой причинной связи появились вышеуказанные жалобы. Факт травматизации кожи отрицает. К дерматовенерологу не обращалась, самостоятельно не лечилась. Образование прогрессивно увеличивалось в размерах.
Анамнез жизни: туберкулез, глистные инвазии, вирусные гепатиты, венерические заболевания в прошлом отрицает. Хронические заболевания в настоящий момент: отрицает. Операции, травмы: отрицает. Аллергологический анамнез: не отягощен. В настоящее время наблюдается у акушера-гинеколога по поводу беременности 30 недель.
Объективно: общее состояние удовлетворительное. Положение: активное. Температура тела 36,7 °С. При осмотре патологии со стороны внутренних органов и систем не обнаружено.
Локальный статус: патологический кожный процесс носит ограниченный характер, локализован на коже ладонной поверхности третьего пальца правой кисти. Представлен узлом ярко-красного цвета до 1,0 см в диаметре, по периферии венчик отслоившегося эпидермиса, фаланга пальца слегка отечна. При пальпации образование мягкоэластичное, неоднородное, неподвижное, безболезненное. Периферические лимфатические узлы не увеличены. Дермографизм смешанный. Других патологических высыпаний на коже и видимых слизистых нет (рис. 1).
При обследовании: общий анализ крови, общий анализ мочи, биохимический анализ крови — без патологии. Обследование на гепатиты HBsAg — не выявлено. ИФА на антитела к ВИЧ — отрицательный.
При дерматоскопическом исследовании образование немеланоцитарной природы; визуализируются крупные сосудистые лакуны розово-красного цвета, поверхностное изъязвление.
Учитывая кровоточивость образования, прогрессивное увеличение в размерах, состояние беременности, пациентка направлена к хирургу для иссечения. В течение недели консультирована тремя хирургами разных ЛПУ г. Сургута, усомнившимися в правильности диагноза. Высказывались предположения о «раке», «бородавке» и т. д. Рекомендовалось 2-недельное наблюдение. За период наблюдения образование несколько увеличилось в размерах. При очередном посещении хирургом амбулаторно проведено иссечение пиогенной гранулемы, обработка растворами антисептиков (рис. 2). При осмотре через 10 дней отмечалась активная эпителизация в очаге поражения, отсутствие новых высыпаний (рис. 3).
Заключение. Пиогенная гранулема ввиду отсутствия единых подходов к лечению является междисциплинарной проблемой и представляет определенные сложности для диагностики среди врачей разных специальностей. Целесообразно проведение предварительного дерматоскопического исследования с целью дифференциальной диагностики со злокачественными новообразованиями кожи и ее придатков.
Литература
- Доманин А. А., Соловьева О. Н. Расчет диагностической значимости морфологических признаков пиогенной гранулемы и капиллярной гемангиомы. В кн.: Лечебно-диагностические, морфофункциональные и гуманитарные аспекты медицины. Тверь, 2011. С. 57–59.
- Аладин А. С., Яйцев С. В., Королев В. Н. Случай пиогенной гранулемы передней поверхности шеи, симулировавшей злокачественную опухоль (клиническое наблюдение) // Опухоли головы и шеи. 2011. № 2. С. 49–54.
- Новоселов В. С., Гостроверхова И. П., Новоселова Н. В. Клинические случаи из практики дерматолога // Российский медицинский журнал. 2008. № 23. С. 1559.
- Скрипкин Ю. К. Кожные и венерические болезни. М.: Триада-Фарм, 2005. 168 с.
- Хэбиф Т. П. Кожные болезни: диагностика и лечение / Пер. с англ. В. П. Адаскевич; под ред. А. А. Кубановой. 4-е изд. М.: МЕДпресс-информ, 2016. 700 с.
- Богатов В. В., Землякова Л. И. Применение лазерного скальпеля при лечении пиогенных гранулем челюстно-лицевой области // Вестник Смоленской медицинской академии. 2010. № 2. С. 30–32.
Е. Н. Ефанова*, 1, кандидат медицинских наук Ю. Э. Русак*, доктор медицинских наук, профессор Е. А. Васильева* И. Н. Лакомова** Р. Р. Кельдасова*
* БУ ВО ХМАО-Югры СурГУ, Сургут ** БУ ХМАО-Югры Сургутский ККВД, Сургут
1 Контактная информация
Как записаться к дерматологу
Записаться на прием к дерматологу можно с помощью специальной формы «Записаться к врачу» – достаточно ввести свои данные, чтобы администратор смог перезвонить и согласовать время посещения. На консультации врач изучит клиническую картину, при необходимости назначит анализы и подберет лечение. Записаться к дерматологу можно по номеру. АО «Медицина» (клиника академика Ройтберга) имеет удобное месторасположение по адресу: 2-й Тверской-Ямской переулок, дом 10. Рядом находятся станции метро: «Маяковская», «Тверская», «Новослободская», «Белорусская», «Чеховская».
Профилактика у детей
Любая гранулема у ребенка лечение проходит только после консультации у дерматолога. Специальных методов профилактики нет. Кольцевидная гранулема у детей причины развития заболевания имеет вариативные. С учетом влияния иммунитета на возникновение образований нужно своевременно пролечиваться. Надо учитывать и инфекционную природу, обмен веществ в организме. Любые заболевания должны получать терапию для купирования рисков. В этом и заключается профилактика – в исключении факторов, которые могут спровоцировать заболевание.