Лечение некариозных поражений зуба — это устранение врожденных и приобретенных патологий развития эмали и дентина, которые относятся к неинфекционным заболеваниям зубов. прогрессирующая с возрастом деструкция эмали и дентина ухудшает внешний вид зубов и создает проблемы с пережевыванием пищи, поэтому так важно своевременно посещать стоматолога, т.е. не реже 2 раз в год, чтобы начать лечение на ранней стадии. К даненой группе заболеваний относятся гипоплазия и гиперплазия эмали, а также эрозия, клиновидный дефект, пигментация, травмы зубов, гиперестезия, некроз твердых тканей.
- Гипоплазия
- Гиперплазия
- Гиперестезия
- Клиновидный дефект
- Некроз твердых тканей
- Пигментация
- Эрозия
- Флюороз
- Травмы
- Преимущества лечения в «ГрандМед»
- На заметку
Некариозные поражения зубов – это большая группа заболеваний неинфекционной природы, приводящих к разрушению твердых тканей зубов. Быстро прогрессирующая с возрастом деструкция эмали и дентина ухудшает внешний вид зубов и создает проблемы с пережевыванием пищи. Диагностируются некариозные поражения во время осмотра полости рта, а лечение, эффективность которого напрямую зависит от своевременности обращения к специалисту, направлено на восстановление минерального состава тканей и устранение эстетического дефекта зубного ряда.
Поражения зубов делятся на две группы:
- Врожденные или возникающие до прорезывания зубов (гипоплазия и гиперплазия эмали).
- Приобретенные или возникающие после прорезывания зубов (эрозия, клиновидный дефект, пигментация, травмы зубов, гиперестезия, некроз твердых тканей).
Приобретенными заболеванием страдает около половины людей старшей возрастной группы (45 – 65 лет).
Гипоплазия зубов
Патология проявляется недоразвитием или отсутствием (аплазия) эмали зубов; бывает врожденной, но также развивается после рождения ребенка вследствие недостаточного поступления в организм минеральных веществ. Сама гипоплазия относится к некариозным поражениям зубов, однако благодаря ей в полости рта создаются отличные условия для развития микробов, в том числе вызывающих кариес.
Причины гипоплазии:
- нарушение обмена веществ;
- механические повреждения кости челюсти;
- дистрофия;
- заболевания желудочно-кишечного тракта;
- патологии развития;
- у женщины во время беременности были: сильный токсикоз, краснуха, ОРВИ, токсоплазмоз, конфликт резус-факторов, а также преждевременные роды и родовая травма.
Симптомы гипоплазии
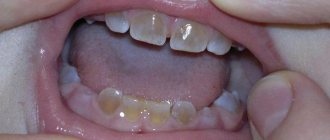
Патология бывает системной (поражает все зубы) и местной (поражает несколько зубов). На ранних стадиях отмечаются недоразвитие эмали (слишком тонкий слой или полное отсутствие), деформация зубов и появление на их поверхности бороздок, желтых и белых пятен. Отмечаются болезненные ощущения во время приема пищи, а в дальнейшем, при отсутствии лечения, ткани разрушаются (стираются) и формируется неправильный прикус.
Лечение гипоплазии
Поскольку недоразвитие твердых тканей и разрушение зубов связано с недостатком минеральных веществ, при лечении гипоплазии обязательно проводят реминерализацию эмали специальными препаратами. Для улучшения внешнего вида зубы, сохранившие нормальную форму, отбеливают, а если этого недостаточно, то дефекты пломбируют или проводят протезирование. Врожденную гипоплазию зубов у детей, в большинстве случаев, можно предупредить, для этого во время беременности питание женщины должно быть сбалансированным и содержать достаточное количество витаминов D, A, C, группы B, а также кальция и фтора. Кроме того, будущей маме, чтобы избежать некариесных поражений зубов у ребенка, следует уделять должное внимание гигиене полости рта.
Лечение кариеса в пришеечной зоне
Все видео презентации
Тактика терапии пришеечного кариеса зависит от множества факторов, но основным является — на каком этапе развития патологии начато лечение.
Лечение на ранних стадиях
На ранних стадиях болезни применяются консервативные терапевтические методы. В частности, лечение кариеса на этапе появления пятна сводится к насыщению поверхностного слоя эмали кальцием. Для этого используются специальные реминерализирующие средства, содержащие фтор и высокоактивный кальций (например, «Tiefenfluorid» или «ICON»). До нанесения подобных препаратов производится удаление с зубов твердых и мягких патологических отложений.
Лечение кариеса на поздних стадиях
На поздних стадиях болезни лечение сводится к пломбированию зуба.
Программа терапии в подобной ситуации включает в себя следующие этапы:
- очистку зубов от мягких и твердых патологических отложений с использованием абразивных паст и полировочных щеток;
- определение цвета эмали поврежденного зуба и подбор подходящих пломбировочных материалов;
- препарирование кариозного дефекта, удаление всех поврежденных кариесом тканей зуба;
- изоляция зубной полости от попадания слюны;
- обработка подготовленной кариозной полости адгезивом для надежного сцепления пломбы с зубными тканями;
- внесение в обработанную полость пломбировочного материала;
- придание зубу его физиологической формы;
- шлифовка и полировка пломбы при помощи специальных боров и мелкозернистых дисков.
Гиперплазия зубов
При гиперплазии зубы приобретают неэстетичный вид, покрываясь наростами вследствие избыточного образования твердых тканей. Так называемые «жемчужные капли» в диаметре достигают 5 мм и состоят из зубной эмали, дентина, а также соединительной ткани. В зависимости от места расположения, различают корневые, коронковые и пришеечные (основная область локализации) образования.
Причины гиперплазии зубов:
- нарушение обмена веществ;
- врожденные патологии развития;
- механические травмы зубов и костей челюсти;
- заболевания желудочно-кишечного тракта;
- нарушения внутриутробного развития плода.
Симптомы гиперплазии зубов
Избыточное образование и отложение на поверхности зубов твердых тканей является косметическим дефектом, хорошо заметным при поражении фронтальной группы зубов, боль или неприятные ощущения для патологии не характерны. Иногда «капли», состоящие из эмали, образуются внутри дентина коронковой или корневой частей зуба и ничем себя не проявляют.
Лечение гиперплазии зубов
Если «капли» ухудшают внешний вид зубов, то их шлифуют, таким образом, выравнивая поверхность и придавая ей эстетичный вид. Какого-то специального лечения патология не требует, но поскольку пришеечные наросты часто становятся причиной воспаления десен, их убирают алмазным бором и проводят терапию препаратами, содержащими фтор.
Признаки пришеечного кариеса
Кариес в пришеечной зоне, точно так же, как и другие разновидности данной патологии, проходит в своем развитии 4 этапа:
- стадию пятна;
- поверхностную стадию;
- средний кариес;
- глубокое кариозное поражение.
1 этап – стадия пятна
На стадии пятна болезнь протекает бессимптомно, практически незаметно для заболевшего человека.
Основными признаками развития патологического процесса на данном этапе являются:
- исчезновение блеска зубной эмали в области поражения;
- образование пигментированного или белого кариозного участка с гладкой поверхностью.
2 стадия – поверхностный кариес
При поверхностном кариесе клиническая картина заболевания дополняется постепенным разрушением эмали в пришеечной зоне, при этом кариозное пятно теряет гладкость и становится шероховатым. Больной может жаловаться на повышение чувствительности зуба к температурным, механическим и другим воздействиям.
3 и 4 стадия – средний и глубокий кариес
Дальнейшее развитие заболевания характеризуется появлением кариозных полостей на месте пятен. При среднем кариесе повреждаются дентин и эмаль, а при глубоком – все зубные ткани.
Гиперестезия зубов
В большинстве случаев гиперестезия или повышенная чувствительность зубов – это не самостоятельное заболевания, а симптом других некариозных поражений, связанных с изменением структуры и истончением эмали. Патология характеризуется кратковременной острой или ноющей болью одного или нескольких зубов, возникающей при воздействии внешних раздражителей. Повышенной чувствительностью обладают зубы с целой пульпой, причем как утратившие часть собственных тканей в результате лечения кариеса, так и сохраняющие целостность.
Причины гиперестезии зубов:
- врожденные особенности строения эмали;
- истончение эмали с возрастом;
- обнажение пришеечной части зуба из-за опущения мягких тканей десен;
- нарушения целостности зубной эмали бактериями, скапливающимися в пришеечной области вследствие плохой гигиены полости рта;
- механическое повреждение эмали, в том числе жесткими зубными щетками и пастами, содержащими грубые абразивы;
- повреждение эмали связанные с воздействием химически активных веществ, нарушающих кислотно-щелочной баланс (потребление сладкой и кислой пищи, а также газированных напитков);
- растрескивание эмали при употреблении слишком горячей или холодной пищи;
- скрежетание и сильное сжатие зубов (бруксизм) приводят к микротравмам эмали;
- непрофессиональное отбеливание зубов и злоупотребление такими процедурами;
- недостаток кальция и фосфора в рационе питания, или плохое усвоение микроэлементов вследствие заболеваний органов пищеварения;
- общая деминерализация организма, например, у женщин во время беременности или в климактерическом периоде.
Симптомы гиперестезии зубов
На повышенную чувствительность указывает довольно сильная боль, возникающая как ответная реакция на любое раздражение. Зуб «ноет» от горячей и холодной пищи, при потреблении кислых и сладких продуктов.
Лечение стираемости и гиперестезии зубов
При повышенной стираемости зубов проводится ортодонтическое лечение (исправление прикуса), а если у пациента имеется оголение пришеечной зоны из-за патологического опущения десны, то делают хирургическую операцию. В случае легкой формы от повышенной чувствительности избавляет специальная зубная паста, наложение фторосодержащих аппликаций на участки с поврежденной эмалью, а также реставрация деминерализованной эмали пломбировочным материалом. Профилактика гиперестезии заключается в соблюдении гигиены полости рта (в том числе в регулярных профессиональных чистках) и сбалансированном питании, то есть достаточном поступлении в организм кальция, фосфора и витаминов K, E, D. После кислой и сладкой пищи полость рта обязательно следует прополаскивать водой.
Кариозные поражения зубов
Кариес — одно из самых распространенных стоматологических заболеваний, которое является следствием жизнедеятельности болезнетворных микроорганизмов. Бактерии, расщепляя остатки пищи (в особенности сахар) образуют некоторые виды кислот, под действием которых зубная ткань деминерализуется, размягчается и разрушается.
Скорость дегенерации зубного материала под действием кариеса зависит от следующих факторов:
- Гигиена полости рта. При тщательном уходе (особенно перед сном) остатки пищи, налет и болезнетворные бактерии уничтожаются, что способствует замедлению распространения кариозных поражений.
- Состояние обмена веществ. В зависимости от здоровья эндокринной системы процесс разрушения может протекать медленнее или ускоряться. Сюда же относятся расстройства питания — при избытке сладкого в рационе кариес прогрессирует значительно быстрей.
- Здоровье желудочно-кишечного тракта. Этим обусловлены химические процессы расщепления простых углеводов, провоцирующих кариес.
- Наличие расстройств сна. Поскольку бактерии, вызывающие кариес, относятся к анаэробным организмам (то есть живущим без доступа воздуха), расстройства сна, из-за которых пациент спит с открытым ртом или храпит значительно снижают темпы размножения бактерий. К этой группе факторов присоединяется активно-разговорный ритм жизни, при котором пациенту приходится много разговаривать, вследствие чего регулярный доступ воздуха в ротовой полости снижает активность микроорганизмов.
Симптомы кариеса
Первыми проявлениями кариеса становятся белые или темные пятна на эмали зуба. Чаще всего это проходит незамеченным, особенно в случае поражения дальних зубов.
Следующим этапом появляется повышенная чувствительность зубов к воздействию внешней среды — реакция на сладкую пищу, перепады температуры.
В случаях, когда кариес поразил поверхность зуба, разрушение может сопровождаться заострением его краев, вследствие чего часто травмируется слизистая оболочка ротовой полости рядом с больным зубом.
Если на этой стадии кариес не был вылечен, он продолжит разрушать зуб, пока не достигнет пульпы — участка мягких тканей, в котором располагается зубной нерв. Это сопровождается сильной болью, с которой, в большинстве случаев, пациент и приходит к стоматологу. Чем раньше пациент обращается к врачу, тем больше тканей зуба удается впоследствии сохранить.
Лечение кариеса
Лечится кариес удалением пораженных тканей. Для этого кариозная полость зуба вскрывается и препарируется с помощью бормашины, абразивных средств, лазера или ультразвука. После этого зуб пломбируют..
Пломбирование позволяет восстановить функциональность зуба в случае легкой и средней степени тяжести разрушения зубных тканей. В случае, когда зуб был разрушен почти полностью, применяют протезирование.
Клиновидный(абфракционный) дефект
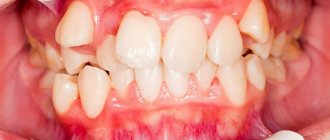
Некариозное поражение зубов, при котором на шейке зуба образуется дефект, внешне напоминающий клин. На ранних стадиях клиновидный дефект трудно диагностировать, так как зуб сохраняет структуру и цвет, поэтому стоматологи, как правило, обнаруживают уже глубокие поражения сопровождающиеся потемнением тканей и болью, ощущаемой пациентом во время приема пищи. Нередко клиновидный дефект развивается на фоне заболеваний тканей пародонта (пародонтита и гингивита) и обычно диагностируется у людей старшего и среднего возраста, преимущественно на клыках и премолярах (малых коренных зубах).
Причины клиновидного дефекта:
- ухудшение питания зуба из-за возрастных проблем с кровоснабжением;
- нарушение обмена веществ, в том числе вследствие заболеваний щитовидной железы;
- неправильное распределение нагрузки на зубы, например, жевание на одну сторону;
- бруксизм или скрежетание зубами;
- неправильная техника чистки зубов;
- чистка зубов щеткой сразу после употребления кислых продуктов;
- повышенная кислотность желудка;
- заболевания десен, в том числе гингивит и пародонтит.
Симптомы клиновидного дефекта
Заболевание носит некариозный характер, то есть не связано с патогенной микрофлорой, поэтому развивается довольно медленно. Главным образом поражается эмаль в придесневой зоне: на ранних стадиях самая прочная ткань человеческого организма истончается с образованием ямки, но остается гладкой и сохраняет цвет. Постепенно эмаль разрушается полностью, обнажается дентин, и зубы остро реагируют на кислую и сладкую, горячую и холодную пищу, «ноющая» боль появляется также при чистке зубов.
Лечение клиновидного дефекта
При значительных повреждениях прибегают к пломбированию полости дефекта материалом, обладающим определенной степенью эластичности. Если подобным образом зуб не укрепить, его наддесневая часть может отломиться. Еще один эффективный способ защитить зуб с клиновидным дефектом – это провести микропротезирование и установить на него винир. В случае небольшой глубины дефекта проводят реминирализацию (насыщение кальцием и фтором) эмали в условиях стоматологической клиники. Минеральный состав зубов рекомендуется поддерживать и самостоятельно с помощью зубной пасты и ополаскивателя для ротовой полости, подобранных специалистом. Кроме того, важно освоить правильную технику чистки зубов и отказаться от травмирующих эмаль и десны щеток с жесткой щетиной, а также зубных паст с абразивами.
Некроз твердых тканей зуба
Некроз или отмирание твердых тканей – это поражение эмали и дентина, проявляющееся образованием множественных дефектов на поверхности зубов. Болезнь имеет некариозную природу, развивается после прорезывания зубов и одинаково часто встречается у мужчин и женщин. Некроз вызывает изменение структуры клеток, что проявляется в деструкции твердых тканей и сосудов пульпы. Для успешного лечения стоматологу важно установить причину, вызвавшую некроз, поэтому пациент должен пройти комплексное обследование, в том числе у эндокринолога и гастроэнтеролога.
Причины некроза эмали и дентина:
- гормональный дисбаланс;
- нарушения пищеварения;
- работа на вредных производствах и контакт с токсическими веществами;
- облучение, в том числе радиологическое лечение
Симптомы некроза твердых тканей зуба
На ранней стадии этого заболевания эмаль теряет блеск и покрывается меловидными пятнами, постепенно приобретающими темно-коричневую окраску. Изменением цвета дело не ограничивается – твердые ткани под пятнами размягчаются, происходит деструкция эмали и дентина, что заканчивается разрушением наддесневой части. В процесс некроза вовлечено сразу несколько зубов, которые становятся чувствительные к внешним раздражителям. Очаги заболевания расположены, как правило, в пришеечной части.
Лечение некроза твердых тканей
Патология имеет некариозную природу, по симптоматике напоминает эрозию и клиновидный дефект. На ранних стадиях проводятся аппликации препаратов, содержащих кальций, для укрепления твердых тканей и снижения чувствительности. При сильном поражении не обходится без ортопедического лечения, в ходе которого пораженные ткани удаляются, а зуб закрывается коронкой. Параллельно обязательно проводится терапия заболеваний и устранение негативных факторов, приведших к развитию некроза.
Клиника, диагностика и дифференциальная диагностика износа твердых тканей зубов
Только треть практикующих стоматологов в Европе отмечают эрозивный или другой износ зубов в медицинской документации [13]. Коды и критерии, которые применяются в медицинской документации, не позволяют регистрировать некариозные поражения.
Классическое описание эрозии в литературе — это «блюдцеобразный дефект с четкими границами и гладким дном, располагающийся на вестибулярной поверхности между шейкой зуба и его экватором» [14].
| Таблица №1. Варианты клинических проявлений эрозивных поражений зубов в зависимости от этиологического фактора | |||
| Клиническая картина | Дефекты блюдцеобразной формы в пришеечной области передней группы зубов верхней челюсти односторонние или двусторонние | Дефекты на оральной поверхности жевательной группы зубов верхней челюсти | Дефекты на оральной поверхности передней группы зубов или всех зубов верхней челюсти |
| Причина эрозии | Диета, лекарственные препараты | Заболевания ЖКТ гастроэзофагальный рефлюкс | Рвота при расстройствах пищевого поведения |
Однако сегодня клинические проявления эрозии более разнообразны и зависят от этиологических факторов этого заболевания (табл. № 1).
На ранних стадиях эрозионный износ зуба выглядит как потеря физиологического блеска поверхности. На более поздних стадиях происходят изменения в оригинальной морфологии зуба.
При частом потреблении продуктов и напитков с низкой рН на вестибулярной поверхности передних зубов появляются вогнутости, ширина которых явно превышает глубину.
У пациентов с расстройствами пищевого поведения [15] в связи с частой рвотой убыль эмали вначале происходит на небных поверхностях центральных и боковых резцов верхней челюсти. Эмаль теряет характерный рисунок и выглядит «остекленевшей». Далее в порядке убывания на верхней челюсти поражаются небная поверхность моляров, небная поверхность клыков, окклюзионная поверхность моляров, небная поверхность премоляров, окклюзионная поверхность премоляров. Режущий край резцов истончается, жевательные поверхности уплощаются. В тяжелых случаях окклюзионная морфология исчезает. Скорость убыли зависит от эпизодов рвоты и обычно становится заметной в течение 3 лет.
У пациентов с гастроэзофагальным рефлюксом эмаль уходит с небной и окклюзионной поверхности верхних моляров [16].
Клиническая картина абфракционного дефекта существенно отличается от таковой эрозивного: дефект в форме ступеньки или уступа с острым углом у основания, возникает в области шейки зуба, иногда простирается в поддесневую область (рис. 1).
Рис. 1а. Абфракционные дефекты.
Рис. 1б. Абфракционные дефекты.
Рецессия десны может дополнять клиническую картину, но ее присутствие наблюдается не всегда.
Для диагностики абфракций очень важны тщательный сбор анамнеза и диагностика окклюзионных взаимоотношений. Абфракционный дефект в отличие от эрозии обязательно имеет острые края. Клиновидный дефект всегда сочетается с рецессией десны, а глубина его всегда превышает ширину (рис. 2а, табл. № 3).
Рис. 2а. Клиновидные дефекты.
Клиновидный дефект локализуется в пришеечной области на вестибулярных поверхностях зубов, наиболее сильно выступающих из зубной дуги, чаще первых премоляров и клыков. Может быть более выражен с одной стороны в зависимости от того, какой рукой пациент чистит зубы. Форма напоминает треугольник, вершина которого обращена в сторону полости зуба.
С целью дифференциальной диагностики клиновидных и абфракционных дефектов проводят диагностику окклюзионных взаимоотношений. И если на зубах с V-образными дефектами выявляются супраконтакты и регистрируется перегрузка отдельных зубов и групп зубов, то более обоснован диагноз «абфракционный дефект». Иногда у одного и того же пациента мы можем наблюдать сочетание клиновидных и абфракционных дефектов.
При повышенной стираемости поражаются зубы верхней и нижней челюстей. Убыль тканей наблюдается на жевательной поверхности моляров и премоляров, режущих краях фронтальной группы зубов (рис. 2б), небных поверхностях передних зубов верхней челюсти и вестибулярных поверхностях передних зубов нижней челюсти. Пострадавшие поверхности жесткие, гладкие и блестящие. Острые края и сколы наблюдаются у пациентов, страдающих бруксизмом.
Рис. 2б. Повышенное стирание.
Дифференциальная диагностика по клиническим проявлениям приведена в таблице № 2.
| Таблица №2. Клиническая картина различных форм износа зубов | ||
| Диагноз | Характеристика поражения | Место поражения |
| К03.2 Эрозия | Дефект овальной или блюдцеобразной формы с четкими границами, дно гладкое, блестящее, потеря окклюзионного рисунка, «остекленевшая» эмаль |
|
| К03.1 Сошлифовывание (абразивный износ) зубов — клиновидный дефект | Дефект в форме треугольника, вершина обращена в сторону полости рта, глубина превышает ширину |
|
| К03.18 Другие уточненные болезни твердых тканей зубов (абфракция) | Угловатый дефект с острыми краями |
|
| К03.0 Повышенное стирание (изнашивание) | Горизонтальная или вертикальная убыль твердых тканей зуба |
|
Следует не забывать, что в клинике мы можем наблюдать сочетание различных поражений у одного пациента (рис. 3—8).
Рис. 3. Пациент И., 48 лет, эрозии, абфракции, стирание, бруксизм + кариес.
Рис. 4. Пациентка К., 42 лет, эрозии (закрыты реставрациями), абфракции, стирние, бруксизм.
Рис. 5. Пациентка Щ., 53 лет, эрозии, абфракции.
Рис. 6. Пациентка Л., 63 лет, перекрестный прикус, эрозии (закрыты реставрациями), стирание, бруксизм.
Рис. 7. Пациентка К., 43 лет, тетрациклиновые зубы, стирание, бруксизм.
Рис. 8. Пациентка С., 44 лет, эрозии (закрыты реставрациями), клиновидные дефекты, стирание, бруксизм.
Концентрация напряжения вследствие бруксизма может действовать синергетически как кофактор с кислотами, а также абразивами, чтобы вызвать различные проявления некариозных поражений. Признаками бруксизма в клинике являются повышенное стирание, абфракционные дефекты, сколы, напряжение жевательных мышц и многое другое.
Пигментация зубов
Некариозное патологическое состояние, при котором зубы приобретают коричневый, желтый, серый, розовый, черный, красный или иной несвойственный цвет или оттенок. В большинстве случаев пигментация развивается на фоне деминерализации эмали, сопровождающейся гипоплазией и гиперестезией. Пигментация возникает под воздействием общих (болезни, прием медикаментов) и местных (курение, пищевые красители) факторов и встречается у 85% людей, причем у мужчин чаще, чем у женщин. Лечение этого некариозного стоматологического заболевания подразумевает регулярную профессиональную чистку и отбеливание, однако зачастую единственным способом восстановления эстетики зубного ряда является протезирование.
Причины пигментации зубов:
- деминерализация эмали;
- сколы и другие травмы твердых тканей зуба;
- плохая гигиена полости рта;
- лечение с применением йодоформа и резорцин-формалина, а также «серебрение» зубов;
- разрыв нервно-сосудистого пучка (пульпы);
- курение;
- прием некоторых медикаментов и продуктов с добавлением пищевых красителей;
- гемолитическая болезнь;
- уропорфирия;
- избыточная выработка пигмента в организме.
Пигментация, как и многие другие некариозные поражения, развивается не только после, но и до прорезывания зубов. Так, пигментация у ребенка часто являются следствием приема матерью во время беременности антибиотиков тетрациклиновой группы, которые, проникая через плаценту, откладываются в костях и зачатках зубов. Поскольку состав дентина и эмали со временем практически не меняется, не приходится рассчитывать, что желто-коричневая пигментация исчезнет с возрастом.
Симптомы пигментации зубов
Природный цвет эмали – молочно-белый, все другие варианты, свидетельствуют о патологической пигментации. Цвет зубов, пораженных заболеванием некариозной природы, бывает различным. Так, при гемолитической болезни, сопровождающейся отложением билирубина, зубы окрашиваются в различные оттенки серого, голубого, зеленого и коричневого цветов, в то время как «тетрациклиновая» пигментация – желто-серая. Окрашивание в красный цвет характерно для уропорфирии, а в серый – для некроза пульпы. В случаях экзогенной пигментации (связанной с внешними факторами) в темно-коричневый цвет эмаль и дентин окрашивает никотин, а в розовый – резорцин-формалиновая паста (сейчас в стоматологии не применяется).
Лечение пигментации зубов
Если, исходя из жалоб пациента, данных клинического осмотра и результатов дополнительных исследований (рентгенография и термография), диагностируется патологическая пигментация зубов, то незамедлительно приступают к лечению. Терапия заключается в санации полости рта, в том числе в тщательном удалении зубных отложений (профессиональная чистка ультразвуком и с помощью воздушно-абразивной системы Аир Флоу). При глубокой пигментации проводят внутриканальное и внешнее отбеливание с применением специальных препаратов . Однако далеко не все виды пигментации устраняются отбеливанием. Так, процедура не избавит от тетрациклинового дисколорита и изменений цвета, появившихся вследствие окисления металлических штифтов, установленных в каналы и серебряных амальгам. В этих случаях пигментированные зубы закрывают коронками и винирами (если это позволяет их состояние). При лечении некариозной пигментации у детей, нередко требуются консультации педиатра и специалиста по генетике.
Болезни зубов
Кариес
Пожалуй, именно кариес можно считать самой распространенной зубной болезнью, в той или иной степени развития встречающейся более чем у 75% населения. Однозначно определить причины развития кариеса может только специалист, так как это связано с множеством индивидуальных особенностей пациента: образом жизни, возрастом, наличием сопутствующих стоматологических заболеваний и других патологий, режимом питания, привычками и т.д.
Раньше считалось, что кариес может быть вызван недостаточной гигиеной полости рта и зубов, это по-прежнему основная, но не единственная причина. Детям часто говорят о том, что употребление большого количества сладостей может спровоцировать кариес, однако без наличия ряда дополнительных причин этого не произойдет.
Чаще всего причиной развития кариеса бывают:
Недостаточная гигиена полости рта. Лица, пренебрегающие гигиеническими процедурами полости рта после еды, в 90% случаев сталкиваются с проблемой кариеса. Недостаточная или не систематическая чистка зубов, неиспользование зубной нити способствуют формированию стойкого налета на поверхности зубов, который впоследствии превращается в зубной камень и способствует потери микроэлементов тканями зуба.
Нерациональное питание. Строгие диеты, с низким содержанием белков и микроэлементов, отсутствие в рационе продуктов, содержащих кальций могут стать причиной изменения качественного состава слюны, недостаточного или избыточного слюноотделения, нарушения баланса микрофлоры полости рта, провоцируя таким образом разрушение твердых тканей зубов.
Патология эмали. Неполноценное развитие тканей зуба может обусловить недостаточное поступление минералов из слюны в эмаль, что препятствует нормальному развитию, формированию и функционированию зуба.
Признаками кариеса является группа симптомов, выявить которые можно даже при самонаблюдении:
- изменение эмали зуба — потемнение, приобретение коричневатого или черного оттенка;
- боль, проявляющаяся чистке зубов, использовании зубной нити, пережевывании пищи;
- чувствительность зубной эмали к холодным, горячим продуктам и напиткам;
- хронический неприятный запах изо рта, независимо от соблюдения правил гигиены;
Пародонтит
Пародонтит — воспалительное заболевание тканей, окружающих зуб, характеризующееся постепенным разрушением соединения между костной тканью и корнем, увеличением подвижности зуба, вплоть до полного его выпадения.
Пародонтит имеет инфекционную природу появления. Инфекция проникает между зубом и десной, постепенно нарушая связь корня зуба с костью, способствуя увеличению подвижности зуба на месте, со временем связь корня и кости ослабевает, что может грозить потерей зуба. Пародонтозу могут быть подвержены абсолютно здоровые зубы, не затронутые иными стоматологическими проблемами.
При выявлении инфекции, устранить ее возбудителей не представляет особого труда, однако в данном случае немаловажными являются последствия пародонтита. Так как после устранения инфекции быстрее восстанавливаются мягкие ткани, а не связки, удерживающие корень зуба в кости, происходит заполнение образовавшегося кармана грануляционной тканью, что способствует появлению патологической подвижности и риска потери зуба. Таким образом лечение пародонтита складывается из двух основных частей: уничтожение инфекции, восстановление костной ткани и связки, удерживающих зуб в кости.
После курса лечения пародонтита пациенту длительное время необходимо уделять особое внимание гигиеническим процедурам, следить за состоянием зубов и систематически посещать стоматолога. Часто врач в качестве профилактики назначает особый уход за зубами и деснами при помощи использования специализированных средств для чистки зубов и гигиены полости рта.
Следует помнить, что даже полностью остановленный воспалительный процесс, при неблагоприятных условиях может развиться снова.
Профилактическими мерами являются: соблюдение гигиены полости рта, зубов, десен; своевременные посещения стоматолога; систематическое самонаблюдение за здоровьем зубов.
Пародонтоз
Пародонтоз — воспалительное заболевание тканей пародонта, характеризующийся воспалением десны, разрушением соединения между десной и телом зуба, приводит к потере зубов изначально здоровых зубов по причине сильной подвижности.
Пародонтоз имеет инфекционную природу появления. Инфекция проникает между зубом и десной, постепенно нарушая связь корня зуба с костью, способствуя увеличению подвижности зуба на месте, со временем связь корня и кости прерывается, зуб отмирает и выпадает. Пародонтозу могут быть подвержены абсолютно здоровые зубы, не затронутые иными стоматологическими патологиями.
При выявлении инфекции, устранить ее возбудителей не представляет особого труда, однако в данном случае немаловажными являются последствия пародонтоза. Так как после уничтожения инфекции быстрее восстанавливаются мягкие ткани десны, а не соединения корня зуба с костью, происходит заполнение образовавшейся полости мягкими тканями, способствуя излишней подвижности зуба и опять таки, его последующего выпадения. Таким образом лечение пародонтоза складывается из двух основных частей: уничтожение инфекции, восстановление костной ткани и связи корней зуба с тканями кости.
После курса лечения пародонтоза пациенту длительное время необходимо уделять особое внимание гигиеническим процедурам, следить за состоянием зубов и систематически посещать стоматолога. Часто врач в качестве профилактики назначает особый уход за зубами и деснами при помощи использования специализированных средств для чистки зубов и гигиены полости рта.
Следует помнить, что даже полностью вылеченный пародонтоз, при неблагоприятных условиях может развиться снова. Профилактическими мерами являются: соблюдение гигиены полости рта, зубов, десен; своевременные посещения стоматолога; систематическое самонаблюдение за здоровьем зубов.
Эрозия тканей зубов
Некариозное поражение, сложно диагностируемое на ранних стадиях и серьезно ухудшающее внешний вид зубов фронтальной группы. Развивается постепенно, на ранних стадиях негативные изменения практически незаметны, поэтому патология зачастую диагностируется, когда деструктивные изменения становятся очевидными: зуб темнеет и начинает болеть. Если эрозию не лечить, то возникает угроза проникновения болезнетворных микроорганизмов, в том числе вызывающих кариес в глубокие слои дентина, что чревато развитием пульпита, а в дальнейшем и периодонтита.
Причины эрозии зубов:
- механические повреждения (царапины, потертости) появившиеся в результате использования зубных щеток с жесткой щетиной и паст или порошков, содержащих грубые абразивы и действующие по принципу наждачной бумаги;
- изменение структуры эмали и появление на ней микротрещин под действием кислоты, содержащейся в пище (маринады на основе уксуса и лимонного сока, фрукты, газированные напитки, свежевыжатые соки);
- сбои в работе щитовидной железы и пищеварительной системы, приводящие к нарушению обмена веществ, в том числе к потере кальция, содержащегося в эмали и дентине.
Симптомы эрозии эмали
Первый признак эрозии – появление на эмали пятен, лишенных естественного блеска. Образования имеют некариозную природу и хорошо заметны, так как из-за пористой структуры в них легко проникают пигменты, содержащиеся в пище. По мере развития патологии, пятна трансформируются в углубления круглой или овальной формы с гладким дном. Потеря тканей приводит к повышению чувствительности зубов, которые начинают болью реагировать на термические, химические и механические раздражители. Кроме того, вследствие убывания эмали и дентина зубы деформируются и выглядят стертыми у основания.
Лечение эрозии эмали зубов
Эрозия – это поражение, диагностируемое стоматологом в ходе визуального осмотра полости рта. На ранних стадиях заболевания проводится терапия, направленная на прекращение разрушения тканей зубов. Для этого делают аппликации препаратов, содержащих фосфор и кальций, с последующей обработкой пораженного участка фторосодержащим составом. При значительном разрушении тканей дефекты пломбируют, тем самым восстанавливая целостность и эстетику зубов. Однако без реминерализующих процедур не обходится и в этом случае – их делают, чтобы остановить эрозивный процесс и предупредить выпадение пломбы. Если зубы разрушены настолько, что восстановить их, используя методики художественной реставрации невозможно, проводят протезирование коронками или мостовидными конструкциями. Эрозию, в какой-то степени можно предупредить, если для гигиенических процедур использовать мягкую щетку и чистящие низкоабразивные пасты без отбеливающих веществ, всегда ополаскивать рот после кислой и сладкой пищи, а также ограничить до 5 минут длительность приема кислой и сладкой пищи.
Причины пришеечного кариеса
На сегодняшний день разработано более 400 теорий, касающихся причин возникновения кариеса.
- Между тем, большая их часть базируется на утверждении о том, что основным фактором, способствующим развитию болезни, является несоблюдение правил гигиены, влекущее за собой образование на поверхности зубной эмали мягкого или твердого налета.
- Бляшки налета представляют собой благоприятную среду для роста, размножения и развития болезнетворных бактерий. В процессе жизнедеятельности патогенная микрофлора вырабатывает молочную кислоту, вследствие которой происходит деминерализация зубной эмали.
- Повышенный риск развития кариеса в пришеечной зоне обуславливается тем, что у основания зуба слой эмали более тонкий, чем на других участках его поверхности.
- Кроме этого, пришеечная зона считается труднодоступной для ухода.
- Следует отметить, что кариес редко возникает опосредованно. Важнейшим патогенетическим звеном в его развитии становятся патологии ЖКТ, снижение местного и общего иммунитета, погрешности в диете и другие сбои в работе организма, внешние факторы.
Флюороз
Некариозное поражение, развивающееся в результате попадания в организм больших доз соединений фтора. Речь, как правило, идет о накопительном эффекте – микроэлемент попадает в организм в течение долгого времени, прежде чем вызовет патологические изменения твердых тканей, причем не только зубных эмали и дентина, но и костей. Даже незначительно превышение уровня содержания фтора в питьевой воде может оказаться роковым для людей с дефицитом кальция, особенно это касается детей в периоды закладки скелета и коренных зубов (молочные зубы флюорозом поражаются редко). Существует несколько форм заболевания, различающихся формой пятен и степенью разрушения зубов. Так, штриховая, пятнистая и меловидно-крапчатая формы характеризуются появлением на эмали белых полос, желтоватых, бурых и темно-коричневых пятен, а эрозивная и деструктивная формы сопровождаются глубокими поражениями твердых тканей, приводящим к разрушению зубов.
Причины флюороза:
- употребление воды, содержащей фтора более 1,5 мг (6,0 мг – критический показатель, приводящий к патологическим изменениям) Оптимальная концентрация фтора, оказывающая выраженное профилактическое действие на зубы: 0,6 — 1,5 мг/л.;
- работа на производстве в условиях избыточного содержания фтора в воздухе;
- недостаток кальция при избытке фтора.
Симптомы флюороза
Зубы становятся хрупкими, на них стирается эмаль, и появляются пятна темно-коричневого (бурого) цвета, со временем превращающиеся в эрозии. Некариозный характер заболевания подтверждает тот факт, что от него страдают и другие твердые ткани организма, о чем свидетельствуют боль в костях и снижение подвижности суставов. О развитии флюороза часто свидетельствуют мышечная слабость, а также нарушения в работе печени и вегетативной нервной системы.
Лечение флюороза зубов
Прежде всего, нужно устранить источник избыточного поступления фтора – поменять воду и условия работы, после чего приступить к приведению зубов в порядок. Лечение определяется формой флюороза – иногда, чтобы вернуть зубам эстетичный вид (в ряде случаев после сошлифовывания эмали), достаточно провести отбеливание и реминерализацию препаратами, обогащенными фосфором и кальцием, а если процесс зашел глубоко, то зубы реставрируют коронками или винирами. К слову сказать, жители России чаще страдают от недостатка фтора в воде, чем от его избытка. Но лучше точно узнать о содержании микроэлемента, в употребляемой воде, и не использовать фторосодержащие пасты и ополаскиватели полости рта, если фтора в ней достаточно.
В водопроводной воде Санкт-Петербурга содержание фтора составляет 0,15 – 0,20 мг/л воды, что существенно ниже оптимального уровня.
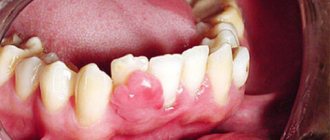
Травмы зубов
С любой травмой зубочелюстной системы нужно незамедлительно обратиться к стоматологу (при подозрении на перелом челюстной кости – к хирургу). Специалист проведет осмотр, изучит данные рентгенологического исследования и даст заключение о возможности восстановления зуба или необходимости его удаления. Травмы зубов бывают разные, от них страдают и взрослые и дети, причем в большинстве случаев проблем можно было избежать, прояви пациент больше внимания и осторожности.
Причины травм зубов:
- механические повреждения, полученные во время падения, драки, аварии;
- инородный предмет, попавший в полость рта с пищей;
- привычка грызть ногти и перекусывать нитки при шитье;
- использование зубов не по назначению, например, для того чтобы разгрызать скорлупу орехов;
- установка металлического штифта, неподходящего размера или ошибки, допущенные при изготовлении или установке ортопедической вкладки в корень зуба;
- несвоевременное лечение кариеса, периодонтита, гипоплазии, флюороза и других стоматологических заболеваний.
Симптомы травм зубов
Самая распространенная травма зуба – это частичный или полный отлом коронки (наддесневой части), реже встречаются ушибы и вывихи зубов. Утрата коронки видна невооруженным глазом, от травмы может пострадать и корень, получив продольный или диагональный перелом, но это определит только врач. Если дело ограничилось ушибом и зуб визуально сохраняет целостность, о его неблагополучии, в частности разрыве пульпы (нервно-сосудистого пучка) свидетельствует ноющая боль, усиливающаяся при смыкании челюстей. Если травма вызвала кровоизлияние, наддесневая часть пострадавшего зуба иногда приобретает красный оттенок. О вывихе свидетельствует смещение последнего относительно лунки. Если зуб выпадает из лунки, вывих называют полным (характерен для фронтальной группы, особенно центральных резцов).
Лечение травм зубов
Самый важный вопрос, возникающий при травме – подлежит ли зуб восстановлению. В случае частичной утраты наддесневой части, но сохранении целостности корня возможна художественная реставрация пломбировочным материалом (если сохранилось не менее 50% собственных тканей). Если наддесневая часть полностью разрушена или от нее мало что осталось, то зуб восстанавливают с помощью вкладки,накладки или коронки. Хуже, если корень не выдержал нагрузки и треснул – в этом случае зуб остается только удалить и установить на его место имплантат, причем сделать это можно (в отсутствии воспаления) одномоментно, совместив операцию по удалению с имплантацией и протезированием. Такое же лечение актуально при полном вывихе, а вот если зуб просто сместился, его возвращают в лунку и дожидаются приживления. На время лечения травмированных зубов рекомендуется исключить из рациона слишком твердую пищу.
Преимущества клиники «ГрандМед»
- В стоматологии создана отличная диагностическая база, позволяющая выявлять некариозные патологии зубов на ранних стадиях. В распоряжении врачей современная аппаратура (радиовизиограф, ортопантомограф, компьютерный томограф), а все необходимые уточняющие анализы можно сделать в биохимической лаборатории клиники.
- У нас работают профессионалы высочайшего уровня, опыт и квалификация которых позволяют проводить лечение сложнейших некариозных патологий, часто требующих применения особых методик и нестандартных подходов. Клиентам оказывается качественная терапевтическая и ортопедическая помощь, в том числе протезирование на имплантатах. Так что даже в самых запущенных случаях наши пациенты могут рассчитывать на восстановление красоты и функциональности зубного ряда.
- Данная болезнь лечится с применением местного обезболивания. Пациенты нашей клиники не испытывают боли и чувствуют себя комфортно во время процедуры, после инъекции одного из современных препаратов-анестетиков, не имеющих побочных эффектов (Ультракаина, Убестезина, Скандонеста). Не стоит бояться и самого укола – он выполняется быстро и точно, поэтому абсолютно безболезненно.
- В нашей клинике придерживаются самых высоких санитарных стандартов, что подтверждает применение новейшего стерилизационного оборудования, полностью исключающего инфицирование во время лечения; в распоряжении стоматологов все необходимые расходные материалы и одноразовые стоматологические инструменты.
На заметку: компьютерный некроз зубов
Об этом некариозном поражении зубов специалисты заговорили сравнительно недавно, его однозначно не было в XX веке, впрочем, как и людей, проводивших за компьютером большую часть рабочего и свободного времени. Отмирание тканей зубов грозит пациентам, готовым сидеть за компьютером свыше 8 часов в день, без выходных и полноценного ночного отдыха. После 3 – 5 лет жизни в таком режиме, человеку (а это, главным образом, молодые люди до 35 лет) гарантированы проблемы с передними зубами, расположенными на пути электростатического излучения монитора.
Симптомы компьютерного некроза зубов
Специалисты, сравнивая компьютерное и постлучевое поражения, находят между ними много общего: отмирающие участки в обоих случаях распространяются по всей поверхности наддесневой части зубов, которая приобретает темный, почти черный цвет. Очаг некроза заполнен размягченными тканями зуба коричневого цвета, их стоматолог легко удаляет специальными инструментами, при этом боли пациент не ощущает. Что касается зубов жевательной группы, на которые компьютерное излучение попадает относительно в меньшей степени, они также выглядят не лучшим образом: эмаль утрачивает блеск и приобретает серый оттенок. Исследования показали, что не только твердые ткани претерпевают негативные изменения, но и пульпа. Так, во время проведения электроодонтометрии, нервно сосудистый пучок не реагирует на электрический ток силой 25-30 мкА. Кроме того, наблюдаются изменения со стороны работы слюнных желез.
Лечение компьютерного некроза зубов
«Новизна» болезни усложняет диагностику, поскольку стоматолог мог никогда с ней не сталкиваться. Обязательно проводится рентгенологическое исследование (прицельный снимок, ортопантомограмма, компьютерная томограмма), на снимках зубы выглядят полупрозрачными и имеют нечеткие контуры, что говорит о дефиците минеральных веществ.
Лечение компьютерного некроза осложняется тем, что во время удаления поврежденных тканей бором зуб разваливается на части, в таких условиях нельзя сохранить витальность пульпы, а зачастую и сам зуб. Если восстановление возможно, оно займет немало времени, так как будет проведено в несколько этапов, включающих местную и общую терапию, предшествующих пломбированию или протезированию. На первом этапе лечения проводится удаление отмерших и реминерализация здоровых тканей, при этом пациенту рекомендуется прием минерально-витаминных комплексов, содержащих кальций, антиоксиданты, витамин А. После улучшения состояния в полости зубов закладывают лечебные подкладки и проводят временную пломбировку. Результатом этого этапа лечения, занимающего до двух месяцев, становится восстановление дентина, после чего зуб окончательно пломбируют.
Профилактика компьютерного некроза зубов
Компьютерный некроз зубов можно предупредить, рационально подходя к работе за компьютером. Во-первых, соблюдать санитарные нормы, которые требуют организации рабочей зоны не менее 6 кв.м., располагающейся в помещении площадью 20 – 24 кв.м. Монитор должен быть расположен не ближе 60 – 70 см. от лица; если в комнате установлено несколько компьютеров, расстояние между ними должно быть не менее 2 м. Каждые два часа следует делать перерыв 15 – 20 минут, во время которого проводится проветривание помещения. Во-вторых, следить за рационом питания, если антиоксидантов, витаминов и микроэлементов с едой поступает недостаточно, то принимать витаминно-минеральные комплексы. В третьих, использовать новые модели мониторов, оказывающих минимальное электростатическое влияние на организм.