Витилиго (лейкодермия) – своеобразное заболевание кожи, для которого характерна ее депигментация, проявляющаяся в виде светлых пятен по всему телу, в том числе и лицу. Появляются они из-за отсутствия выработки меланина. Заболевание может развиваться у людей любого возраста, но наибольший процент затрагивает детей и подростков. Витилиго у детей протекает с определенными особенностями.
Сама по себе болезнь не является заразной или опасной, однако приносит определенный дискомфорт и косметический дефект. Для данной патологии характерно постепенное развитие и продолжительное течение.
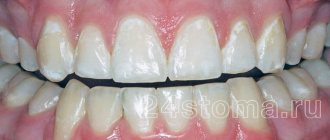
По мере того, как ребенок взрослеет, пятна увеличиваются в размере и принимают разную форму. Если очаги витилиго локализованы на открытых участках тела, то под влиянием солнечных лучей может появляться сухость, уплотнение кожи в области депигментации, а также шелушение и покраснение. Стоит отметить, что от солнечного загара пятна становятся более заметными.
Лечение витилиго у детей лосьоном Мелагенин Плюс
Виды детского витилиго
В зависимости от того, где распределяются очаги депигментации, выделяют следующие типы заболевания:
Тип А (Генерализованный вид)
Для данного типа характерно длительное течение болезни. Имеет следующие формы:
- Акрофасциальная. Для нее свойственно поражение дистальных частей конечностей.
- Универсальная. Довольно редко встречается у детей. Характеризуется поражением большой площади кожных покровов (более 80%).
- Смешанная. Включает в себя несколько подвидов, пятна локализуются по всей поверхности тела, в том числе и голове.
- Вульгарная. Развивается на двух и более участках тела.
Тип В (Локализованный вид)
Выделяют следующие формы:
- Фокальная. Пятна витилиго располагаются только на одной из сторон тела. Такой тип болезни не прогрессирует и не распространяется.
- Зостериформная. Характеризуется группированием мелких очагов на одном участке тела.
- Сегментарная. Депигментация распространяется по ходу расположения крупных нервов и сплетений.
- Слизистая. Пятна локализуются только на слизистых оболочках, а также на половых органах.
Атопический дерматит и его отличия от псориаза
При атопическом дерматите также могут появляться сухие пятна на теле. И как и в случае с псориазом, они вызывают зуд. Из-за повышенной чувствительности кожи к факторам окружающей среды нарушаются механизмы ее саморегуляции, в том числе страдает барьерная функция. То есть триггером к атопическому дерматиту служит аллергия, но вот склонность к такой кожной реакции закладывается генетически.
Чаще всего атопический дерматит возникает у детей. Болезнь имеет хроническое течение, когда обострения сменяются периодами ремиссии. Вот типичные признаки атопического дерматита:
- сухость кожи;
- шелушение и покраснение век;
- сухие бляшки телесного цвета на туловище и разгибательных участках тела;
- трещины.
Человеку, не имеющему медицинского образования, сложно отличить псориаз от атопического дерматита, но врач легко сможет провести дифференциальную диагностику. Есть несколько отличий, которые могут говорить в пользу той или иной патологии. Атопический дерматит чаще поражает детей, псориаз может дебютировать во взрослом возрасте. Псориатические бляшки приподняты над кожей, при этом можно разглядеть чешуйки. Сухие пятна при атопическом дерматите плоские. Также важно учитывать типичную локализацию.
Полезные ссылки: Государственный центр урологии в Москве — клиника урологии имени Р. М. Фронштейна Первого МГМУ имени И.М. Сеченова
Стадии детского витилиго
Заболевание у детей имеет те же стадии развития, что и у взрослых:
- Начальная. Сначала появляется одно небольшое пятно, которое продолжительное время может не увеличиваться в размере и является единичным.
- Прогрессирующая. Для нее свойственно появление большого количества новых пятен на протяжении нескольких недель и увеличение в размере старых.
- Репигментация. Данная стадия диагностируется, если на протяжении нескольких месяцев не наблюдалось появления новых очагов болезни, а уже имеющиеся пятна темнеют, не растут и в некоторых местах полностью исчезают.
Родители должны знать, что для витилиго характерен рецидив. Если удалось полностью избавиться от признаков болезни, через некоторое время она может вернуться.
Основные симптомы
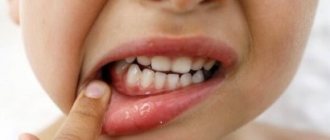
В основном симптомы витилиго у детей начинают проявляться к 9-10 годам. При этом клинические проявления заболевания у грудных малышей и детей постарше могут быть разные и развиваться в зависимости от общего состояния ребенка. Изначально они имеют небольшой размер, округлую форму и розоватый оттенок. По мере роста ребенка пятна также увеличиваются, принимают форму клякс и становятся молочно-белыми.
Как правило, депигментация не приносит боль. Однако слишком долгое нахождение на солнце может приводить к сухости, раздражению, а иногда и зуду. Если ребенок будет расчесывать пятна, то можно спровоцировать инфицирование ранок, а также их воспаление.
Если лейкодермия локализуется на коже головы, то в этих местах волос обесцвечивается и становится седым. При этом пораженные участки менее реагируют на холод или тепло. На внутренние органы и системы организма болезнь влияния не оказывает.
Симптомы и признаки
Первые признаки можно заметить с первых дней крохи. Самый пик проявления припадает на 5-7 день. Выглядит гормональная сыпь у грудничка по-разному. В основном это пятна красного цвета с белой головкой по центру. Прыщики могут иметь желтоватый или белесый оттенок, еле возвышаясь над кожным покровом. Высыпания локализуются в основном на лбу, носу, подбородке, на ушах, в области грудной клетки, но в более сложных случаях могут быть на спине и других частях тела. Комедоны закрытого типа бывают немногочисленные, проявляясь в виде отдельных образований. Возможно их слияние в небольшие пятна. Важный момент состоит в отсутствии зуда и болевых ощущений. Гормональная сыпь у новорожденных сопровождается рядом характерных признаков:
- набухание молочных желез у мальчиков и девочек;
- отечность области мошонки у мальчиков;
- вульвовагинит или кровянистые выделения у девочек.
Когда следует обратиться к врачу
Гормональная сыпь не причисляется к разряду болезней. По своей сути она безопасна. Пройти может за несколько дней, но не во всех случаях. Бывает, что требуется 1,5-2 и даже 6 месяцев для полного очищения кожи от папул. В зависимости от состояния здоровья высыпания могут мигрировать и периодически обостряться. Как быстро и когда проходит гормональная сыпь у грудничков – это зависит от оперативности самовыведения эстрогенов из организма. Насторожить родителей должны отличающиеся внешние признаки трехнедельной сыпи, а также затяжной период излечения. Максимум до 1 года гормональный фон ребенка должен прийти в норму, а все проявления сойти на нет. Обратиться к педиатру или дерматологу в АО «Медицина» (клиника академика Ройтберга) в ЦАО необходимо, если сроки выздоровления превышены. Сыпь при гормональном сбое у детей старше года приравнивается уже к патологическим состояниям.
Как отличить от аллергии
У детей аллергия бывает контактной и пищевой. Определить их можно по локализации и времени проявления. Контактная аллергия возникает на коже только в тех местах, где был контакт с раздражителем. Примером может быть подгузник. В местах контакта с его материалами по ножкам, в складках, на ягодицах, пояснице появляются высыпания без четких границ. Пятна красного цвета могут сливаться в обширные площади поражения. Для аллергии характерно также чувство зуда и соответственно беспокойство ребенка. К этому могут присоединиться насморк, конъюнктивит, капризность и др. Пищевая аллергия возникает в течение суток после употребления аллергенного продукта. Проявляется в виде шершавых пятен на щеках, напоминая нездоровый румянец. Гормональная сыпь у ребенка подобных проявлений не имеет.
Как отличить от инфекции
Корь, розеола, ветряная оспа, краснуха, скарлатина – болезни, которыми лучше переболеть именно в детстве. Для каждой из них характерно определенное расположение высыпаний в сопровождении специфических симптомов. Гормональная угревая сыпь не имеет с этими заболеваниями ничего общего. Она протекает без изменения температуры тела, смены аппетита и режима сна. Инфекция охватывает большую площадь кожного покрова, может локализоваться в разных местах одновременно. Для инфекционных высыпаний характерно следующее:
- четкие границы поражений;
- сыпь не имеет вид закрытых комедонов (мелких жировиков);
- наблюдается присоединение температуры и плохое самочувствие.
Причины появления лейкодермии у детей
Известно, что существует генетическая предрасположенность к витилиго. Также на развитие патологического процесса могут влиять следующие факторы:
- Неправильное функционирование иммунной системы. Детский организм воспринимает меланоцитыкак чужеродные клетки, и начинает к ним вырабатывать антигены.
- Хронические патологии.
- Обостренные инфекционные процессы.
- Нарушение в обмене веществ.
- Нехватка витаминов, а также микроэлементов.
- Химиотерапия.
- Влияние медикаментозных препаратов.
- Интоксикация организма.
- Химические ожоги.
- Аутоиммунные заболевания.
- Гельминтоз.
Иногда появление лейкодермии у детей взаимосвязывают с нестабильным гормональным фоном или психологической травмой.
Методы лечения
В основном лечение детского витилиго направлено на восстановление обмена веществ в детском организме, так как чаще всего именно метаболические нарушения становятся причиной, влияющей на недостаточную выработку пигмента кожи. Чтобы лечение принесло положительный результат, желательно применять комплексный подход.
Симптоматическая терапия
Ее главная цель – максимальное восстановление утраченной функции пигментообразования. Для этого применяют:
- Местное нанесение кортикостероидов.
- Фотосенсибилизирующие средства, восстанавливающие нормальную пигментацию на пораженных участках тела.
- В случае генерализованного вида заболевания используется фотохимиотерапия.
- Фитопрепараты.
- Ультрафиолетовое лечение ( его плюс в безопасности для детей от 3 лет)
Чтобы косметический дефект был менее заметен, для кожи проводят отбеливающие процедуры для уменьшения контраста между здоровой и депигментированной кожей.
Медикаментозное лечение
Для терапии лекарственными препаратами используют следующие группы медикаментов:
- Глюкокортикоиды.
- Антиоксиданты.
- Иммуномодулирующие средства.
- Фотосенсибилизирующие гормональные препараты.
- Поливитаминный комплекс.
Оперативное вмешательство
Основные методы данного лечения:
- Аутопластика (пораженная кожа заменяется здоровой).
- Пересадка собственных или донорских меланоцитов.
- Пересадка культивированного эпидермиса.
- Применение тканевой генной инженерии.
Такие действия проводятся только в крайних случаях, так как существует большая вероятность отторжения или нагноения пересаженных тканей.
Лейкодермию вылечить возможно, но на конечный результат прежде всего будет влиять своевременная диагностика заболевания и грамотно подобранный курс терапии.
Белые пятна на коже детей – витилиго, питириаз белый
Авторы: Christophe HSU, Global Dermatology Information Portal
Типичными причинами возникновения белых пятен на коже детей являются: 1) Питириаз белый (Pityriasis alba) 2) Витилиго (Vitiligo)
Что такое «питириаз белый»?
- Питириаз белый – это легкая форма дерматита (воспаления кожи).
- Это состояние характеризуется появлением многочисленных овальных слегка чешуйчатых гладких гипопигментированных (белых) пятен на лице, руках и верхней части туловища.
- Границы данных пятен нечеткие.
- Заболевание возникает у детей в возрасте от 3 до 16 лет; около 30% детей в таком возрасте могут быть подвержены этому недугу.
- Пятна не сопровождаются зудом.
- Часто это заболевание по ошибке принимают за грибковую инфекцию (микоз).
- Состояние имеет тенденцию к ухудшению при воздействии солнечных лучей.
Лечение питириаза белого и профилактические меры
- Это заболевание безопасно. Оно возникает в случае наследственной предрасположенности или на фоне атопического дерматита. Лечение по сути заключается в увлажнении кожи.
- Заболевание может длиться от нескольких месяцев до нескольких лет с медленным спонтанным процессом выздоровления.
- Иногда стероидные крема могут улучшить состояние.
- Не занимайтесь самолечением.
- Избегайте применения противогрибковых кремов.
- Ограничьте использование мыла при мытье кожи, используйте моющие средства, не содержащие раздражающих веществ.
Что такое «витилиго»?
- Витилиго – это исчезновение кожной пигментации на отдельных участках кожи. Эти участки кожи представляют собой гладкие белые пятна с четкими контурами. Волосяной покров в области пятен витилиго часто также имеет окрас белого цвета.
- Различают два типа витилиго:
- Тип А: витилиго появляется в виде многочисленных белых пятен, повсеместно распространенных и симметричных. Наиболее часто данный тип витилиго затрагивает такие участки тела, как конечности, лицо и шея.
- Тип Б: витилиго появляется в виде локализованных пятен сегментного распространения. Этот тип витилиго наиболее распространен среди детей.
- Витилиго типа A имеет тенденцию к распространению на другие участки кожи, образуя с течением времени новые очаги поражения кожи.
- Витилиго типа Б имеет тенденцию к быстрому распространению с последующей остановкой прогрессирования заболевания примерно через один год.
- Причины возникновения витилиго до конца не известны. Среди людей, страдающих витилиго, наиболее часто встречаются случаи заболевания сахарным диабетом и заболевания щитовидной железы.
Как лечат витилиго?
- Ваш доктор может прописать вам один или несколько методов лечения, представленных в нижеприведенном списке:
- Местные стероидные крема. Данный метод может способствовать репигментации кожи у некоторых пациентов.
- PUVA (псорален + ультрафиолет А) – комбинированное лечение, предусматривающее применение лекарства «Псорален» (P), а затем воздействие на кожу ультрафиолета А (UVA). Псорален может наноситься на кожу в виде лосьона или приниматься орально в виде таблеток с целью повышения чувствительности кожи к ультрафиолетовым лучам. Пациенты, проходящие лечение PUVA, должны учитывать, что длительность терапии может составить более года для достижения оптимальных результатов. Лучше всего, если данное лечение проходит под наблюдением дерматолога.
- Маскирующая косметика. Используя некоторые косметические средства, можно подобрать цвет, наиболее точно соответствующий естественному цвету вашей кожи. Маскирующая косметика оказывается эффективной для маскировки белых пятен на лице и на тыльной стороне ладоней.
- Солнцезащитные средства. Участки кожи, пораженные витилиго, склонны к солнечным ожогам. Рекомендуется использовать солнцезащитные средства на пораженных участках, подверженных воздействию солнечных лучей.
- Реакция на лечение может проявляться неодинаково на различных пораженных участках кожи и различаться между пациентами.
Источник