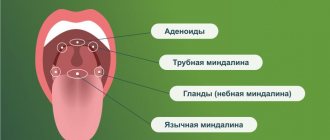
Виды анестезии в детской стоматологии
Современные стоматологические технологии весьма разнообразны. В качестве анестезии для детей при лечении зубов может выступать гипноз, музыкальная звуковая анальгезия, веселящий газ, электроанестезия, инфильтрационная анестезия. Но чаще используют методики на основе проверенных медикаментов и соединений.
Классифицировать протоколы можно по самым разным признакам. Общая градация:
- местная анестезия;
- ЗАКС, кислородная седация;
- глубокая седация;
- общий наркоз.
Также различают методики — как делают анестезию зуба детям:
- аппликационная анестезия — смазывание десен анестетиком для локальной «заморозки» нервных окончаний;
- инъекционная анестезия — введение препарата с помощью карпульного шприца с особенно тонкой иглой;
- маска для детей — используется в стоматологии для подачи наркоза или азотной смеси.
Отдельного упоминания заслуживают названия препаратов для детской анестезии при лечении зубов. Чаще всего это:
- Севоран для общего наркоза — высокоэффективный ингаляционный анестетик с высочайшим профилем безопасности.
- Пропофол для глубокой седации — полностью безопасный состав для внутривенной анестезии.
Способ обезболивания подбирают с учетом возраста пациента, показаний к применению, объема планируемых стоматологических работ.
Детская анестезиология представляет собой отдельный раздел анестезиологической науки. Подходы в проведении анестезиологического пособия ребенка в целом схожи с таковыми у взрослых пациентов, но вместе с тем в отдельных вопросах имеются весьма существенные отличия. Учитывая, что специализация по анестезиологии подразумевает способность врача проводить анестезиологическое пособие пациенту любого возраста, мы считаем, что данная статья может быть полезной для врачей, которые в основном работают со взрослыми пациентами, но периодически встречаются в своей практике и с детьми.
Анатомо-физиологические особенности сильно зависят от возраста ребенка и чем ребенок старше, тем этих особенностей становится меньше. Особую группу составляют новорожденные и дети в возрасте до одного года, так как у этой категории пациентов имеется достаточно много нюансов. Следует понимать, что ребенок — это не взрослый миниатюрного размера и веса, поэтому нельзя ограничиваться лишь коррекцией доз препаратов, применяемых для обезболивания. Каждому возрасту ребенка свойственны свои определенные особенности, подробная информация о которых доступна в педиатрической литературе.
Предоперационное обследование ребенка обязательно должно включать в себя сбор анамнеза, включая информацию о наследственности и возможной врожденной патологии, а также историю роста и развития ребенка. Необходимо подробно обсудить с родителями выбор анестезиологического пособия, объяснить все особенности, проинформировать относительно возможных осложнений и получить письменное согласие на проведение анестезии. При необходимости назначают дополнительное обследование и консультации специалистов. Проводят оценку состояния дыхательных путей. Оценивают периферическую венозную сеть на предмет возможности проведения катетеризации периферических вен. Плановые операции откладываются, если недавно ребенок перенес респираторную вирусную инфекцию, имеет обострение хронической патологии органов дыхания или другой патологии. Необходимо дать родителям четкие рекомендации относительно периода голодания перед анестезией, в соответствии с возрастом ребенка.
Необходимый мониторинг при проведении анестезии у детей включает в себя неинвазивное измерение артериального давления, пульсоксиметрию, ЭК-мониторинг, газовый мониторинг, мониторинг температуры тела. При необходимости к этому может быть добавлен расширенный гемодинамический и другой мониторинг.
Для проведения анестезиологического пособия у детей может использоваться общая анестезия, регионарная анестезия, а также их сочетание. Необходимо понимать, что ребенок в возрасте до 15 лет включительно не должен присутствовать на собственной операции, поэтому использование регионарных методик сочетают с общей анестезией, либо с глубокой седацией. Из регионарной анестезии у детей возможны спинальная, эпидуральная, каудальная, проводниковая анестезия. При проведении периферических регионарных блокад следует использовать УЗ-навигацию и нейростимулятор, что позволяет значительно снизить необходимое количество местного анестетика, ускоряет проведение блокады, делает ее менее травматичной и снижает число осложнений. Все периферические регионарные блокады у детей должны проводиться в условиях глубокой седации или общей анестезии.
Общая анестезия у детей обычно включает масочную и ларингеально-масочную анестезию, а также общую эндотрахеальную анестезию. В плановой детской анестезиологии при непродолжительных вмешательствах широко распространена масочная анестезия ингаляционными анестетиками (севофлуран) с сохранением спонтанного дыхания. Ларингеально-масочную анестезию проводят при более продолжительных операциях. При продолжительных вмешательствах, требующих применения мышечной релаксации, применяют общую эндотрахеальную анестезию с интубацией трахеи и искусственной вентиляцией легких. При проведении детям экстренных операций, учитывая опасность полного желудка и аспирационных осложнений, также используют общую эндотрахеальную анестезию.
В некоторых ситуациях у детей может использоваться общая внутривенная анестезия, когда внутривенные анестетики вводят через венозный доступ непосредственно в кровоток, при этом обязательно осуществляют контроль проходимости верхних дыхательных путей и респираторную поддержку.
После проведения операции ребенок пробуждается на операционном столе, либо, если для этого имеется необходимость, переводится в отделение реанимации и интенсивной терапии для проведения пролонгированной искусственной вентиляции легких в послеоперационном периоде. Если ребенок пробуждается на столе и не требует перевода в отделение реанимации и интенсивной терапии, то после завершения анестезии он переводится в палату пробуждения, где и находится до восстановления после анестезии под наблюдением врача-анестезиолога и медицинской сестры-анестезистки.
Местная анестезия в стоматологии для детей
Местная анестезия — обезболивание, при котором временно блокируется передача нервных импульсов. Это значит, что в момент лечения ребенок не чувствует боли или дискомфорта. В качестве препаратов стоматологи используют местные анестетики, подбирая состав после уточнения аллергических реакций пациента.
Местная анестезия для зубов детям обычно проводится в два этапа:
- аппликационная — для первичного снижения чувствительности;
- инъекционная — введение обезболивающего состава посредством укола анестетика.
Анестезия при лечении молочных зубов у совсем маленьких пациентов проходит в три этапа. Первый — аппликационная «заморозка». Второй и третий — инъекционное обезболивание. Первый ввод анестетика выполняется минимальной дозой, капелькой. Обезболивание действует почти сразу, после чего вводят весь объем препарата.
Родикова Татьяна
С детьми 3-4 лет мы обычно играем в сказку — по мотивам «Холодного сердца» или придумываем свою. Сначала мажем десну «волшебным ледяным вареньем», потом колдуем как Эльза «для заморозки микробов». И уже после этого «лепим снеговичка Олафа» или просто «морозим все вокруг». Малыши с удовольствием слушают и помогают, что позволяет исключить слезки и капризы при лечении зубов.
Регионарная анестезия у детей и подростков
Айзенберг В.Л., Цыпин Л.Е., Лянная Г.Ф. Российский государственный медицинский университет, Москва
Регионарная анестезия в педиатрии — бурно развивающееся направление отечественной анестезиологии. Только за последние четыре года она прочно вошла в арсенал восьми детских лечебных учреждений г. Москвы и используется в виде комбинированного или даже самостоятельного обезболивания при операциях на органах брюшной полости, в детской онкологии, урологии, в ортопедии и травматологии, при малых оперативных вмешательствах и манипуляциях, столь частых в детском возрасте.
У детей применяются все известные виды регионарных анестезий, но первыми наибольшее распространение получили центральные блокады: эпидуральная, каудальная, спинальная и спинально – эпидуральная [3,5,6].
С начала 70 годов прошлого столетия, благодаря работам отечественных ученых, были сняты ограничения на периферические блокады сплетений и нервных стволов у детей при операциях на конечностях [1,3].
И, наконец, с появлением эффективных анестезирующих кремов типа ЭМЛА, при катетеризации вен, манипуляциях на кожных покровах и при выполнении регионарных блокад широкое распространение у детей получила контактная / поверхностная анестезия. Причем, последнему методу обезболивания не надо учиться, необходимо только выполнять прилагаемую к крему инструкцию.
К редко используемым сегодня методам следует отнести внутривенную регионарную анестезию по Биру, внутрикостную и футлярную анестезии. Вспомогательное значение у детей и подростков имеет инфильтрационная анестезия.
Развитию регионарной анестезии у детей способствовал ряд факторов.
В первую очередь — это создание соответствующей материально-технической базы: специальные иглы, катетеры, наборы для различных блокад у детей, нейростимуляторы, местные анестетики амино–амидной группы, которые подняли на более высокий уровень качество регионарных блокад и позволили выполнять их и применять с выключением сознания больного за счет компонентов общей анестезии.
Определенную роль сыграла идеология многокомпонентного обезболивания и сознание того, что у ряда пациентов общая анестезия с искусственной вентиляцией легких не является методом выбора и дает ряд крайне нежелательных осложнений. Это касается анестезии недоношенных и грудных детей с легочными дисплазиями, больных, в роду которых имела место злокачественная гипертермия, а также дети с нейромышечными заболеваниями и некоторые другие категории пациентов.
Имеются три неоспоримых преимущества регионарной анестезии :
- Анестезия, релаксация и вегетативная блокада ограничены только областью оперативного вмешательства. Поэтому нет необходимости в искусственной вентиляции легких, если операция продолжается более одного часа. Естественно, это не относится к вмешательствам на органах грудной клетки и верхнем этаже брюшной полости. Важным является и то обстоятельство, что при регионарной анестезии у детей сохраняются фарингеальные и ларингеальные рефлексы.
- Комфортный, безболезненный и укороченный послеоперационный период.
- Комбинированная регионарная анестезия менее затратна и прямо или косвенно уменьшает расходы на операцию и послеоперационный период.
В детской практике регионарная анестезия может применяться в трех вариантах:
1. Как самостоятельный вид обезболивания без выключения сознания.
Это возможно у новорожденных, грудных и больных раннего возраста при соответствующей психологической подготовке, адекватной премедикации, не лишающей ребенка управляемости, и полного обезболивания, как самой регионарной блокады, так и операции. При аналогичных условиях можно проводить оперативные вмешательства у детей и подростков, которые боятся бессознательного состояния и потери самоконтроля при наркозе. Или у хорошо сотрудничающих больных старшего возраста с «полным желудком» и нуждающихся в экстренной операции в связи с травмой.
По нашим данным около 18% детей и подростков могут оперироваться без выключения сознания на время операции.
Абсолютным показанием к регионарной анестезии являются пациенты со злокачественной гипертермией в анамнезе.
2. В качестве компонента общей анестезии с искусственной вентиляцией легких через эндотрахеальную трубку или ларингеальную маску при оперативных вмешательствах на органах грудной клетки, брюшной полости и таза.
Как правило используются центральные виды блокад, в том числе и спинально — эпидуральная анестезия.
В таком варианте регионарная анестезия усиливает анальгетический компонент и вегетативную блокаду в зоне операции, а в дальнейшем обеспечивает анальгезию в послеоперационном периоде.
3. Регионарная анестезия выполняется у пациентов с выключенным сознанием, и бессознательное состояние сохраняется на все время операции.
Это наиболее часто используемый вариант анестезии у детей, которые по разным причинам не хотят или не должны «присутствовать» на операции. При этом чаще используются эпидуральная / каудальная или блокада сплетений и нервных стволов, а выключение сознания достигается ингаляционными или внутривенными анестетиками /гипнотиками/ в малых дозах. Комбинированная регионарная анестезия с выключением сознания у ребенка является методом выбора при оперативных вмешательствах на конечностях и промежности. В нашей клинике детской ортопедии и травматологии 25 – 30 % вмешательств проводятся под этим видом обезболивания.
Противопоказания.
Абсолютными противопоказаниями для регионарных анестезий в педиатрии являются:
- Инфекция в зоне выполнения блокад.
- Повторные судороги.
- Коагулопатии, не поддающиеся эффективной коррекции.
- Центральные регионарные блокады противопоказаны у детей имеющих анатомические аномалии в месте пункции или неврологические заболевания, которые могут прогрессировать.
- Выраженная гиповолемия или артериальная гипотензия, плохо поддающиеся экстренной коррекции.
- Несогласие больных или их родителей.
Местные анестетики
Из многих известных местных анестетиков в отечественной практике у детей преимущественно используются три препарата: лидокаин, маркаин и наропин. Ограниченно используется ультракаин.
Лидокаин, как правило, применяется в виде 1% раствора. При периферических блокадах к нему добавляется адреналин из расчета 5 мкг/мл. Препарат характеризуется коротким латентным периодом в 10 – 12 минут и средним временем анестезии, составляющим у детей 2 – 2,5 часа. Лидокаин обеспечивает без дополнительного введения послеоперационную анальгезию около 4 – 7 часов. Его общая доза при периферических блокадах составляет 7 – 9 мг/кг массы тела.
Маркаин /бупивакаин/ — имеет более длительный латентный период до 20 минут, но дает длительную анестезию до 7 часов, послеоперационная анальгезия при использовании маркаина может сохраняться до 20 и более часов. Его недостатком следует считать нейро и кардиотоксичность, которые проявляются при передозировке или случайном введении маркаина в ток крови. Общая доза маркаина при центральных и периферических блокадах у детей равна 2 – 2,5 мг/кг массы тела ребенка. Манипулируя дозой препарата, можно вызывать дифференцированный блок. Применяется у детей в виде 0,25% или 0,5% раствора.
Наропин /ропивакаин/– препарат во многом напоминает маркаин, но дает более короткий моторный блок и менее кардиотоксичен. В связи с чем может применяться при регионарной внутривенной анестезии по Биру. В детской практике используются 0,25% – 0,375% и 0,5% растворы в дозе 2 – 2,5 мг/кг массы тела.
Сравнительная характеристика препаратов по данным нашей клиники приведена в таблице 1.
Из таблицы 1 видно, что при аналогичной длительности анестезии латентный период у наропина короче, чем у маркаина. Вместе с низкой кардио и нейротоксичностью это создает большую привлекательность наропина в детской практике по сравнению с маркаином.
Нужно оговориться, что основной проблемой применения этих местных анестетиков является тот факт, что в фармакопее и других документах, регламентирующих применение фармакологических средств в нашей стране, не имеется четко прописанных рекомендаций относительно применения их в детском возрасте. Анестезиологи большинства стран с такими трудностями не встречаются.
Премедикация
Больные, оперируемые под регионарной комбинированной анестезией, нуждаются в премедикации. Исключение составляют дети до 6 месяцев.
Но премедикация не должна вызывать глубокую седацию и лишать анестезиолога контакта с ребенком. Не обязательно включение в предоперационную подготовку атропина, если нет специальных показаний, например, при искусственной вентиляции легких с использованием миорелаксантов, или высоких концентраций фторотана.
Атропин можно использовать в премедикации скорее у младенцев, из–за относительной слабости у них симпатической системы и доминирования парасимпатической, но можно обходиться без него у детей школьного возраста и подростков.
У большинства детей можно обойтись без включения в премедикацию наркотических анальгетиков, поскольку для выполнения регионарной блокады анальгезия не нужна, а во время операции проблема анальгезии надежно решается самой регионарной анестезией. Это особенно актуально в социальном плане в связи с ростом наркомании. Исключение из премедикации промедола уменьшает частоту рвоты при выключении сознания ингаляционными анестетиками. Наиболее часто применяемым анальгетиком для премедикации у детей при регионарной анестезии является парацетамол, его разовая доза составляет 15–25 мг/ кг массы тела. Наиболее удобны формы парацетамола в сиропе или в свечах. Его хорошо комбинировать с мидазоламом эндоназально в каплях или через рот в дозе 0,25 – 0,4 мг/кг. Сон наступает, примерно, через 10 минут. Но ребенка можно разбудить и вступить с ним в контакт, так как седативный эффект мидазолама через 30 минут ослабевает. Сочетание кетамина (2мг/кг) и мидазолама (0,4 мг/кг) дает наиболее эффективную седацию у непослушных и возбужденных больных. При регионарной анестезии логично осуществлять седацию с помощью барбитуратов короткого действия в дозе 2–4 мг/кг массы тела. У детей 2 – 3 лет лучше использовать ректальный путь, а старшие пациенты могут принимать барбитураты через рот за 1- 1,5 часа до операции.
Такая премедикация оказывает антиконвульсивное действие и может оказаться полезной при легких передозировках местных анестетиков.
Кроме названных препаратов применяются: вместо мидазолама — реланиум или диазепам, вместо парацетамола — препараты из группы нестероидных противовоспалительных средств, которые обладают хорошим анальгетическим эффектом, /нурофен, нимулид, кеторолак и т.д./ в возрастных дозировках.
Выключение сознания
У большей части пациентов детского возраста и подростков выключение сознания во время выполнения регионарной анестезии и на время оперативного вмешательства – необходимо. По нашим данным в этом нуждается более 70% оперируемых детей.
С этой целью применяются как ингаляционные анестетики, так и внутривенные, а также препараты гипнотического действия типа пропофола.
Ингаляционные анестетики, такие как закись азота с кислородом (1:1) и фторотан в дозе 0,4–0,6 об/%, более управляемы и применяются наиболее часто, особенно в начале, когда ребенку необходимо наладить перед операцией венозный доступ, да и введение пропофола в вену сопровождается болезненными ощущениями.
Закись азота и сегодня остается одним из самых привлекательных и наиболее популярных ингаляционных анестетиков у детей в мире. Ингаляционные анестетики позволяют при необходимости быстро углубить общую анестезию и быстро возвратиться к ее исходно низкому уровню. Использование фторотана в минимальных дозах для выключения сознания при регионарной анестезии не желательно у детей с повышенным внутричерепным давлением, но добавление адреналина к местным анестетикам в дозе 5 мкг/мл на фоне фторотана не противопоказано.
Использование местно-анестезирующего крема типа ЭМЛА позволяет у детей школьного возраста применять и внутривенный способ выключения сознания с помощью маленькой иглы – «бабочки» установленной в периферическую вену на руке. Обычно применяют тиопентал натрия в дозе 5-6 мг/кг или кетамин (1–2 мг/кг). Широко используется в последние годы пропофол (2-3 мг/кг). Болезненные ощущения по ходу вены от его введения нивелируются смесью пропофола с раствором лидокаина.
Центральные блокады
В детском возрасте применяются любые центральные блокады. Это возможно с периода новорожденности. Дети имеют ряд преимуществ по сравнению с взрослыми пациентами, о которых необходимо знать.
У них редко имеются хронические заболевания сердечно–сосудистой системы, нарушения сердечного ритма, артериальная гипертензия, а тенденция к гипотонии под влиянием центральных блокад до определенного возраста не проявляется.
Так спинальная анестезия у детей до 5 лет не сопровождается заметной артериальной гипотензией, эпидуральная анестезия не дает снижения артериального давления у детей до 8 летнего возраста, а каудальная анестезия вообще не влияет на гемодинамику. Поэтому у этих категорий больных не требуется проводить предварительный «венозный подпор» или прибегать к применению симпатотонических средств.
У детей раннего возраста ускорен обмен ликвора по сравнению с взрослыми, поэтому даже применение маркаина для спинальной анестезии обеспечивает у них обезболивание до 1,5 – 2 часов, а это не достаточно для проведения серьезных и длительных операций. Поэтому именно у детей необходимо развивать комбинированную спинально – эпидуральную анестезию, которая при полостных операциях является методом выбора у детей.
Имеются три метода спинально–эпидуральной анестезии: одноуровневый, двууровневый и с помощью иглы « Epistar » ., которая позволяет провести эпидуральный катетер, ввести эпидурально тест – дозу анестетика, а затем выполнить спинальную анестезию, через другой канал этой же иглы. Такая последовательность манипуляций исключает травму субарахноидального пространства эпидуральным катетером.
Следует также учитывать при центральных блокадах уровень расположения спинного мозга и твердой мозговой оболочки в зависимости от возраста.
К моменту рождения плода его спинной мозг оканчивается на уровне L 3, а твердая оболочка у новорожденных детей заканчивается на уровне S 4. К годовалому возрасту в силу диспропорций роста уровень спинного мозга поднимается до L 1, твердая мозговая оболочка заканчивается на S 2-3. Линия, соединяющая гребни подвздошных костей, пересекает срединную линию у грудных детей на уровне пятого поясничного позвонка, а у новорожденного еще ниже – на уровне L 5 – S 1. Таким образом, пункция, проведенная выше, чем L 4, у грудных детей чревата опасностью травмы спинного мозга иглой.
Необходимо отметить и тот факт, что у новорожденных и грудных детей в эпидуральном пространстве содержится гораздо меньше жировой ткани и сосудов, чем у более старших пациентов и взрослых, поэтому в периоде новорожденности и грудном возрасте реально провести эпидуральный катетер из каудального доступа до любого нужного уровня для эпидуральной анестезии при условии последующей верификации его расположения.
Таким образом, особенности детского возраста скорее больше располагают к применению центральных блокад при комбинированной анестезии для оперативных вмешательств у детей, чем накладывают ограничения к их применению.
Периферические блокады сплетений и нервных стволов.
Ограничения на периферические блокады сплетений и нервных стволов у детей были сняты в начале 70 годов после появления и широкого внедрения в разных странах метода нейростимуляции для безболезненного поиска смешанных и двигательных нервных стволов, о достижении которых судили по ответной реакции соответствующей группы мышц [1,3].
Тогда нам казалось, что с применением нейростимуляторов в любом возрасте уйдут неудачи при выполнении периферических блокад. Сегодня созданы десятки видов нейростимуляторов, но определенный, небольшой процент неполной анестезии все–таки наблюдается и по разным авторам составляет 3–7%. Это может быть связано с недостаточным объемом анестетика, или меньшей, чем требуется для данной операции его концентрацией, а также с анатомическими вариантами нервных стволов, которые не могут быть заранее известны.
Поиск нервных стволов идет вначале при силе тока 1 –2 ма с частотой в 2 герца. Это позволяет подойти к нерву, примерно, на расстояние в 1 см. Сближение иглы и нерва происходит при силе тока 0,3 – 0,4 ма, расстояние при этом уменьшается до 2мм, но игла подходит к нерву с какой – то одной стороны и срез иглы может быть направлен в сторону от нервного ствола. В тех случаях, когда раствор анестетика туго заполняет фасциальное влагалище, содержащее нервные стволы и сосуды, анестезия обычно бывает достаточной. Примером может служить аксиллярная блокада плечевого сплетения при операциях на кисти или нижней трети предплечья. Но когда нервное сплетение расположено в виде «гусиной лапки», или от него отходят ветви, иннервирующие зону операции, выше уровня анестезии, тогда возможны неудачи. Это касается поясничного сплетения и всех отделов плечевого сплетения, кроме подмышечной ямки. В этих случаях приходится вводить анестетик по предполагаемому фронту расположения сплетения или выявлять каждый нервный ствол в отдельности по характерным движениям кисти или предплечья и анестезировать его. Так мы поступаем при анестезии плечевого сплетения инфраклявикулярным доступом в собственной модификации, анестезируя по очереди два или три нервных ствола. Метод обеспечивает анестезию до середины плеча при отсутствии осложнений [5].
Блокада седалищного нерва, самого крупного нерва у человека, требует достаточно высокой концентрации анестетика в соответствии с возрастом ребенка и независимо от доступа при максимальном приближении иглы к нервному стволу.
В литературе последних двух лет появились сообщения об идентификации нервных стволов для регионарной анестезии с помощью ультразвуковой диагностики высокочастотными датчиками, в том числе и в детском возрасте. Подобные исследования начаты и в нашей стране.
Осложнения.
Осложнения при выполнении периферических регионарных анестезий у детей при современном оснащении чрезвычайно редки. Так в нашей ортопедо– хирургической клинике за последние 4 года имели место три непреднамеренных прокола сосуда на 1500 анестезий, что составляет 0,2%.
При центральных блокадах осложнения наблюдаются чаще и могут быть разделены на две группы: специфические и неспецифические.
Группа специфических осложнений, как правило, связана с техническими погрешностями или специфическими свойствами отдельных анестетиков и технических средств. Обычно они наблюдаются в период освоения методик
Гораздо серьезней неспецифические осложнения, среди которых надо выделить токсические реакции, связанные с передозировкой анестетика или случайным прямым введением его в сосудистое русло, асептические и инфекционные воспаления в виде менингита, эпидурита, асептического арахноидита и, конечно, тотальный блок при спинальной анестезии. Общее количество таких осложнений по данным разных авторов не превышает 0,16-0,4%, и они могут не иметь серьезных последствий, если анестезиолог подготовлен к их ликвидации [2,4].
В заключение необходимо подчеркнуть, что главной задачей сегодняшнего дня является необходимость широко внедрять эффективные, достаточно безопасные и экономичные методы регионарных анестезий в практику анестезиологов, работающих с детьми, хотя бы до такого уровня, как это имеет место при оперативном лечении взрослых.
Литература.
- Айзенберг В.Л. // Вестн. хирургии.-1972.-№5 – стр. 88 – 92.
- Айзенберг В.Л., Погодаева Е.Н.// Клиническая хирургия. – 1975. — №5. стр.43 – 44.
- Айзенберг В.Л., Цыпин Л.Е. Регионарная анестезия у детей. – М. Олимп. – 2001.- 240с.
- Стеор Р.Я., Блаженов М.Б., Айзенберг В.Л. // Вестн.интенсивной терапии. – 1998. — №1. – стр. 27 – 29.
- Айзенберг В.Л., Цыпин Л.Е., Лянная Г.Ф. // Анестезиология и реаниматология. – 2003. — №1. – стр.56 – 59.
- Dalens B.J. Pediatric regional anaesthesia. CKC Press Ration. Florida, — 1990.- p.491.
Регионарная анестезия и лечение боли. Тематический сборник. Москва-Тверь 2004 г., стр.211-221
ЗАКС — кислородно-азотная седация
ЗАКС — смесь кислорода и закиси азота, зачастую известная как «веселящий газ». Подается через маску. После вдыхания газа ребенок впадает в расслабленное сонное состояние, спокойно воспринимает окружающую действительность, слышит и понимает обращенную к нему речь.
- сохраняет позитивное настроение — одновременно с лечением ребенок смотрит мультфильмы и получает от этого огромное удовольствие;
- нейтрализует боль — болевой порог повышается, что позволяет переносить лечение зубов комфортно и спокойно;
- снижает естественные реакции — ребенка перестают пугать яркие лампы и жужжание бормашины.
Поверхностная седация ЗАКС рекомендована пациентам старше трех лет и у опытного врача может заменить детский наркоз при лечении зубов.
ЧАСТЬ I
Отвечает ведущий анестезиолог-реаниматолог детской стоматологической клиники «Малыш и Карлсон» Артамонов Константин Владимирович
Скажите, с какого возраста уже можно применять общий наркоз при лечении зубов у детей?
Возрастных ограничений к проведению лечения под общей анестезией не существует. Например, под общей анестезией проводятся реконструктивные операции при врожденных аномалиях строения челюстно-лицевой области, например, расщелинах нёба у детей первых месяцев жизни.
В нашей клинике мы проводим лечение стоматологических заболеваний детям в условиях общей анестезии в возрасте от полутора лет и старше. Недавно мы проводили лечение разрушенных передних верхних зубов у девяти месячной малышки. Родители привезли ребенка из-за границы, так как там подобное лечение не проводится.
На сайтах ведущих детских стоматологических клиник буквально восхваляют севорановый наркоз, но ни слова не пишут о его недостатках. Скажите, неужели у препарата Севоран нет никаких минусов?
Неверно было бы утверждать, что Севоран (севофлуран) – это идеальный препарат в анестезиологии. Идеально препарата просто не существует. Однако, наркоз Севоран (ABBOT Laboratories США) действительно практически не имеет побочных эффектов. Благодаря низкой растворимости препарата в крови, введение и выведение из анестезии происходят достаточно быстро, что сводит метаболизм препарата в организме к минимуму. А в процессе метаболизма образуются нетоксичные продукты (в отличие от других ингаляционных анестетиков).
К побочным эффектам Севорана можно отнести головокружение после пробуждения, сохраняющееся около 30 минут, а также быстрое восстановление болевой чувствительности после выхода из анестезии (поэтому обязательно проводится местная анестезия при травматичных процедурах), возможно возникновение тошноты и рвоты.
У генетически предрасположенных пациентов может возникнуть синдром гиперметаболизма скелетных мышц (синдром злокачественной гипертермии), частота встречаемости 1:50 000 – 1:100 000 (согласно статистическим данным различных российских и зарубежных источников).
Помогите, пожалуйста, разобраться, какой наркоз безопасней для ребенка: ингаляционный или внутривенный.
Выбор анестезиологического пособия определяется совокупностью факторов, в первую очередь, общесоматическим статусом пациента и объёмом предстоящего лечения. Лечение зубов у детей в амбулаторных условиях возможно как с применением ингаляционной анестезии Севораном (общая анестезия), так и внутривенной анестезии пропофолом (поверхностная и глубокая седация) с одинаковой степенью безопасности. Безопасность пациента в нашей клинике обеспечивается применением современного наркозно-дыхательного оборудования и гемодинамического мониторинга. Анестезиолог подбирает индивидуальную дозу препарата для каждого ребенка, что означает получение маленьким пациентом ровно того количества анестетика, которое ему необходимо.
Как ребенок засыпает?
Применение ингаляционных анестетиков при проведении общей анестезии тем предпочтительнее для малышей, что для введения в наркоз нужно просто подышать через маску, а в случае с внутривенной анестезией необходимо наличие внутривенного катетера. Поэтому в нашей клинике, если нет противопоказаний, используется ингаляционная анестезия севофлюраном, и уже во сне устанавливается внутривенный катетер (для трансфузии необходимых препаратов).
Во время наркоза ребенок не чувствует боли при лечении и удалении зубов, а какие ощущения у него будут после пробуждения?
Севоран обладает достаточным обезболивающим эффектом для проведения стоматологического лечения. Действительно, болевая чувствительность после пробуждения восстанавливается быстро — это один из немногих недостатков при проведении ингаляционной анестезии Севораном. Поэтому при удалении зубов под наркозом наши детские стоматологи дополнительно проводят местную анестезию, стараясь проводить травматичные манипуляции в начале лечения, чтобы снизить дискомфорт у малыша после пробуждения. Кроме того, интраоперационно перед лечением проводится упреждающая аналгезия. В послеоперационном периоде назначаются нестероидные обезболивающие препараты (нурофен или парацетамол) в возрастных дозировках.
Как ребенок будет чувствовать и вести себя после выхода из наркоза? На сайтах клиник, предлагающих лечение зубов под наркозом, в основном пишут, что уже через 20 минут ребенок бегает и играет. Так ли это?
Самочувствие и поведение ребенка после проведения общей анестезии зависит от нескольких составляющих.
Во-первых, исходный психоэмоциональный статус ребенка.
В том числе и ранее приобретенный негативный опыт стоматологического лечения «с удержанием». Часто родители решаются на лечение зубов под наркозом, когда ситуация во рту у ребенка просто катастрофическая. В полости рта имеется много воспаленных и разрушенных зубов. Естественно, когда малыш не спит несколько ночей, мучаясь от зубной боли, практически не ест у него плохое самочувствие.
Во-вторых, объём проводимого стоматологического лечения и длительность наркозного лечения.
Естественно, когда проводится лечение нескольких пульпитов (удаляются нервы и пломбируются каналы) и восстанавливаются сильно разрушенные коронки зубов, а в некоторых случаях не удается избежать и удаления зубов, ребенок при пробуждении будет испытывать дискомфорт. Часто после длительного лечения (более трех часов) малыши плачут, потому что хотят кушать.
Иногда после анестезии у детей наблюдается ажитация (возбуждение). Связано это с тем, что когда ребёнок просыпается у него полусонное состояние, не до конца восстановлена координация движений. Поскольку с этим состоянием ребёнок сталкивается впервые, это может его беспокоить.
Это основные факторы, которые определяют состояние ребенка после проведения общей анестезии. Хочется отметить, что настроение родителей, их тревога и настороженность, а также вопросы типа — «У тебя зубки болят, тебе больно?», — также ухудшают настроение ребенка после просыпания. Напротив, спокойный настрой и умение отвлечь ребенка ведет к быстрому, положительному результату: ребенок спокоен, пьет воду, смотрит мультики.
Что предпочтительнее для проведения наркоза маленькому ребенку интубационная трубка или ларингеальная маска?
В детской стоматологической клинике «Малыш и Карлсон» для обеспечения проходимости дыхательных путей во время общей анестезии используются ларингеальные маски фирмы LMA. Ларингеальная маска сделана из тонкого мягкого латекса. Вот так она выглядит. Маски разного размера, подбираются в зависимости от веса пациента.
Коренным её отличием от интубационной трубки является то, что она располагается только в ротоглотке и не проникает в гортань, что предупреждает раздражение дыхательных путей, травматизацию голосовых связок, которые случаются при использовании интубационной трубки. Именно поэтому, общая анестезия с применением ларингеальной маски переносится маленькими пациентами гораздо комфортнее, чем общая анестезия с применением интубационной трубки. Но в некоторых случаях без интубации трахеи не обойтись. В таких случаях, конечно, применяется интубация (у нас для этого есть все необходимое).
Глубокая седация Пропофолом — медикаментозный сон
При лечении зубов может использоваться наркоз для детей или глубокая седация. Эти понятия часто путают, так как и в том, и другом случае ребенок погружен в медикаментозный сон. Но разница существенная:
- Общий наркоз в стоматологии детям дают через маску. Искусственный сон максимально глубокий, с полной потерей чувствительности.
- Седация Пропофолом подразумевает внутривенную подачу препарата и требует дополнительного обезболивания.
Пропофол гарантирует:
- естественное физиологичное состояние сна;
- засыпание за 1-2 минуты;
- исключительно высокую безопасность для ребенка;
- простое пробуждение и отдохнувшее состояние;
- крайне низкий риск аллергических реакций и побочных явлений.
Качество и глубину сна контролирует анестезиолог. Стоматологи в это время лечат и спасают зубки, удаляют полностью разрушенные единицы, ставят протезные конструкции.
В чем преимущества для детей?
Аппликационная анестезия в стоматологии для детей начинает действовать практически через пять-десять минут. Анестетики производятся в качестве различных гелей, мазей, спреев. Перед тем, как выполнить стоматологическое вмешательство, чаще всего применяется специальный антисептик, после которого используется анестетик, наносимый на:
- твердые зубные ткани;
- пульпу;
- слизистые оболочки.
Аппликационное средство оказывает мягкое влияние без поражения глубоких тканей. При этом глубина воздействия – в пределах трех миллиметров. Эффект обезболивания продолжается в течение получаса, что дает возможность врачу провести лечение. Если нужно больше времени, препарат наносится повторно.
Аппликационная анестезия у детей не вызывает страха, поскольку она делает стоматологические процедуры фактически безболезненными. Основные вещества препаратов – это тетракаин, лидокаин, бензокаин. Представленные вещества предназначаются для притупления болевых ощущений, блокирования чувствительности нервных окончаний. К преимуществам процедуры относится полная безопасность и доступная стоимость.
Глубокая седация Пропофолом — медикаментозный сон
Стоматологический наркоз для детей
Лечение зубов маленьким детям под наркозом вызывает максимальный объем вопросов у взрослых. Основные из них касаются безопасности процедуры, побочных явлений. Также родителей интересует, какой наркоз делают детям при лечении зубов — велики ли риски негативных последствий.
Вреден ли наркоз при лечении зубов детям
Севоран — ненаркотический, нетоксичный, полностью безопасный препарат, который используют в стоматологиях при лечении под общим наркозом. Ребенку он подается через маску, моментально погружая в сон.
Среди достоинств препарата, подтверждающих его безопасность для маленьких пациентов:
- выводится из организма в неизмененном виде;
- не оказывает влияния на внутренние органы;
- не угнетает сердце;
- сохраняет физиологические показания артериального давления.
Севоран просто отключает сознание, не вызывает побочных эффектов. Дополнительные положительные моменты:
- обезболивание — врачи не вводят ребенку дополнительные препараты;
- приятный запах — дети сами с удовольствием дышат через маску;
- быстрый выход из наркоза — пробуждение занимает всего 10-15 минут.
Высокое качество состава гарантирует, что использование наркоза для лечения зубов детям исключает любые неприятные последствия.
Наркоз у стоматолога для детей: особенности
Разобравшись, можно ли лечить зубы ребенку под общим наркозом, родители начинают готовить ребенка к процедуре.
Для этого юному пациенту назначают серию обследований:
- Консультацию стоматолога-терапевта.
Врач должен оценить объем работ — определить кариес, пульпит, интенсивность разрушения зубов. Вместе с родителями будет принято решение, сколько зубов лечить, что удалять и необходимо ли протезирование. - Сдача анализов, первичная диагностика.
Базовый набор исследований — общий и биохимический анализы крови, электрокардиограмма (ЭКГ).
- Получение разрешения педиатра.
При наличии хронических диагнозов ребенок также направляется на консультацию к профильному специалисту, чтобы исключить какие-либо риски при проведении стоматологического лечения.
Когда все вопросы согласованы, врач назначает дату лечения и дает последние рекомендации.
Солдатенкова Алина
При удалении молочных зубов очень важно сохранить место под будущий постоянный. Для этого или проводят протезирование, или идут на прием к ортодонту для установки ортодонтического держателя места.
Родителям об анестезии
Операция — всегда очень важный момент в жизни ребенка. Приходится оставить привычную и безопасную обстановку дома, быть в необычном месте, общаться с незнакомыми людьми. Но этот сложный период может стать и положительным опытом в жизни ребенка, если научить его адаптироваться в незнакомой обстановке. Как пройдет этот период во многом зависит от помощи и поддержки родителей, которая как никогда нужна ребенку в это время. Цель этого сообщения дать рекомендации как правильно подготовить ребенка к операции и помочь ему наиболее безболезненно пережить данный период. В дни перед госпитализацией советуем родителям просмотреть буклет вместе с ребенком, рассказать ему о его заболевании или проблеме, о цели хирургического вмешательства и об анестезии. Пусть ребенок расскажет, что он об этом думает, родители должны постараться ответить на все его вопросы. В этой беседе следует избегать обмана, даже если он кажется успокаивающим.
Что такое анестезия? Компоненты и виды анестезии
Анестезия — это состояние, при котором у пациента отсутствует сознание, тело его неподвижно, расслаблено и не чувствует боли. Анестезия буквально значит уменьшение чувствительности тела или его части, вплоть до полного прекращения восприятия информации об окружающей среде и собственном состоянии. Основной целью анестезии является обеспечение адекватной защиты организма человека (в данном случае ребенка) от болевого, метаболического, эмоционального стресса. У взрослых пациентов анестезия проводится в большинстве случаев во время выполнения хирургических операций. В то же время у детей практически все болезненные манипуляции, например, болезненные перевязки, исследования мочевого пузыря (цистоскопия) или дыхательных путей (бронхоскопия), различные рентгеновские исследования (часто магнитно-резонансная или компьютерная томография, требующие продолжительного нахождения ребенка в неподвижном состоянии] также проводятся под анестезией.
Компоненты анестезии
Современная анестезия должна обеспечивать несколько компонентов:
- выключение сознания — ребенок не должен «присутствовать» на собственной операции, он должен находиться в состоянии медикаментозного сна;
- аналгезию — устранение болевой чувствительности;
- амнезию — отсутствие памяти (ребенок не должен помнить период операции/манипуляции и проснуться без негативных воспоминаний);
- иногда требуется дополнительный, четвертый компонент современной анестезии- миоплегия. Так бывает, когда необходимо расслабить во время операции все мышцы. Это касается «больших» операций: на легких, органах брюшной полости, позвоночнике, крупных суставах, полости черепа;
- наконец, сегодня анестезия не проводится без мониторинга — под этим термином в настоящее время понимается тщательный контроль функций и процессов организма в целях предупреждения осложнений операции и анестезии.
Именно мониторный контроль позволяет обеспечить безопасное и качественное проведение анестезии.
Виды анестезии
Современное анестезиологическое пособие может быть обеспечено с помощью большого арсенала методов и используемых средств. Можно выделить следующие основные виды общей анестезии:
- однокомпонентная анестезия — проводится с помощью одного препарата, вводимого различными путями: через дыхательные пути (ингаляционно), внутривенно, внутримышечно. Такая анестезия используется для проведения «малых» операций, болезненных манипуляций и исследований;
- комбинированная анестезия — применяется сочетание различных препаратов — ингаляционных и/или внутривенных. Это дает возможность использовать выгодные качества каждого компонента общей анестезии;
- Региональная анестезия — заключается в блокаде проведения боли от периферических нервов к центральной нервной системе путем введения раствора местного анестетика. Таким образом, область оперативного вмешательства становится нечувствительной к боли. Следует отметить, что методы региональной анестезии как самостоятельные у детей практически не используются, зато их сочетание с общей анестезией находит все более широкое применение в практике детской хирургии. В этом случае для выключения сознания применяют общие анестетики, а остальные компоненты обеспечиваются с помощью региональной анестезии;
- Сочетанная анестезия — метод анестезии, когда общая анестезия сочетается с региональными методами обезболивания.
По способу введения препаратов анестезию можно разделить на:
- ингаляционную — анестетик поступает в организм пациента через дыхательные пути, которая может быть: масочная — анестетик подается через маску, расположенную на лице. При этом виде анестезии уколы ребенку делаются, когда он находится уже без сознания и ничего не чувствует. Современные ингаляционные препараты позволяют вызвать выключение сознания в течение нескольких вдохов. Под этим видом наркоза у детей проводится большинство «малых» операций и манипуляций. эндотрахеальная — в этом случае после выключения сознания в трахею ребенка вводят интубационную трубку, через которую проводят искусственное дыхание и подают ингаляционные анестетики. Этот вид анестезии используется при «больших» операциях (на органах грудной и брюшной полости и других) и специальных манипуляциях.
- внутривенную — препараты вводят внутривенно через катетер, поставленный в вену.
Кто проводит анестезию?
Врач-анестезиолог — специалист, который проводит анестезию. Для того, чтобы получить сертификат специалиста-анестезиолога в России, врачу необходимо не только получить диплом о высшем медицинском образовании, но и закончить двухгодичную ординатуру по выбранной специальности. В задачи анестезиолога входит не только выбор препаратов для анестезии, но и, главным образом — обеспечение безопасности жизни и комфортных условий для пациента. В ходе операции анестезиолог постоянно контролирует и управляет всеми жизненно важными функциями организма в условиях операционного стресса: дыханием, кровообращением, обменом веществ. Анестезиолог неотлучно находится рядом с пациентом и непрерывно наблюдает за его состоянием/ немедленно реагируя на малейшие изменения. Таким образом, от опыта, знаний и практических навыков анестезиолога во многом зависит успешный результат хирургического лечения в целом и безопасность пациента.
Встреча с анестезиологом
Обычно ребенок и родители в первый раз встречаются с анестезиологом перед операцией/манипуляцией. Врач осматривает ребенка и собирает у родителей необходимые сведения об истории развития ребенка и его заболеваниях (анамнез). Очень важно сообщить врачу все интересующие его сведения. Это поможет анестезиологу определить план необходимого анестезиологического обследования и метод анестезии, который должен максимально снизить риск в ходе предполагаемой операции/манипуляции. Анестезиолог должен оценить степень подготовленности пациента, окончательно определиться с методикой анестезиологического обеспечения, объяснить особенности проведения выбранной анестезии и правила подготовки к ней, а также обсудить с родителями ребенка все интересующие вопросы. Что важно узнать у анестезиолога?
- Препараты, вводимые до операции (премедикация) и во время нее;
- Что потребуется от ребенка во время вводной анестезии;
- До какого момента вы сможете находиться рядом с ребенком;
- Какова предполагаемая продолжительность анестезии;
- Когда ребенок придет в себя, как будет проходить восстановление и когда вы сможете его увидеть;
- Как правильно себя вести после анестезии (операции), чтобы помочь ребенку максимально комфортно восстановиться;
- Если ребенок принимает лекарства, важно узнать у анестезиолога, нужно ли принимать их в день операции, и если да, то когда и в каких количествах.
Беседа родителей и анестезиолога заканчивается подписанием документа, именуемого «Информированное согласие на проведение анестезии». В Информированном согласии фиксируются результаты беседы, включая информацию о том, какие методы лечения родители считают неприемлемыми для их ребенка. Если операция проводится по экстренным показаниям и родителей нет в больнице, ребенок может быть оперирован без получения информированного согласия с оформлением такого решения консилиумом специалистов. Перед тем как родители подпишут информированное согласие, анестезиолог должен предоставить достаточно информации для того, чтобы они приняли осознанное решение. Общение родителей с врачом предполагает высокую степень доверия к профессиональной компетенции анестезиолога. Родители вправе высказать, а анестезиолог, по возможности, выполнить пожелания о методе проведения анестезии. Однако также важно понимать, каким бы уникальным ни казался родителям случай их ребенка, нечто подобное в практике анестезиолога наверняка уже случалось. Ни при каких обстоятельствах анестезиолог не стремится нарушить запрет родителей на проведение тех или иных мероприятий. Но, если родители налагают подобное ограничение, они должны отдавать себе отчет в том, что каждый врач отвечает за здоровье пациента — это его профессиональная задача. Любое предлагаемое лечение направлено исключительно на пользу, а категорический запрет может затруднить эффективность медицинского процесса.
Подготовка ребенка к анестезии
Особое внимание следует уделить подготовке детей к анестезии. При плановой операции накануне вечером ребенок может принять легкий ужин и должен соблюдать обычный питьевой режим. Также следует тщательно вымыть ребенка. Очень важно, чтобы желудок ребенка был пуст перед операцией. Эта мера позволяет повысить безопасность анестезии. Во время проведения анестезии рефлексы человеческого организма действуют слабо, поэтому, если остатки пищи или жидкости присутствуют в желудке, то в случае возникновения тошноты и рвоты, есть риск попадания их в легкие, а это очень опасно. Пожалуйста, узнайте у своего анестезиолога, каким ограничениям должен следовать ваш ребенок. Особое внимание следует обратить на психологическую подготовку ребенка к операции. При общении с ребенком очень важно соблюдать несколько простых правил:
- Будьте спокойными! Детская тревога совпадает с тревогой родителей. Идеальная психологическая подготовка ребенка к операции заключается в том, что родители сами спокойно и мудро относятся к предстоящему процессу. Недавние исследования показали, что снижение тревоги у родителей в свою очередь, способствует снижению тревожности и у детей.
- Будьте честными с ребенком. Родители должны обязательно объяснить ребенку, зачем необходима операция, и честно рассказать о ней ребенку, учитывая ею возраст и развитие. Рассказ лучше воспринимается ребенком в простой, разговорной форме без медицинских подробностей предстоящего процесса.
- Ребенок должен точно понимать, что все делается только для его блага.
- В разговоре с ребенком можно использовать следующие слова: «Доктору нужно поправить кое-что, чтобы твое тело было здоровым и красивым».
- Очень важно, чтобы ребенок понимал, что во время операции он будет спать. Во сне люди ничего не чувствуют, не слышат, не видят. Доктор даст ему лекарство, от которого он заснет, и он проснется только тогда, когда операция закончится.
- Следует тщательно подбирать слова.
Некоторые медицинские термины могут напугать ребенка. Например, говоря об анестезии, вам лучше использовать такие выражения: «ввести в специальный медицинский сон» или «подышать сладким воздухом». Выбирайте более позитивные слова, такие как: «укольчик» (вместо «игла»), «кроватка на колесиках» (вместо «каталка»), «исправить» или «починить» (вместо «отрезать» или «удалить»). Будьте осторожнее, используя такие слова, как «усыпить». Это может иметь двойственный смысл для детей, чьи животные не вернулись домой после того, как их «усыпили». Родители должны давать обещания, которые точно смогут выполнить. Говорите: «Пока! Я буду тебя ждать, и мы увидимся, когда ты проснешься!», вместо: «Я никуда не уйду от тебя»- так как это невозможно. Не следует подкупать или, напротив, запугивать ребенка. Такие действия могут помочь только на короткое время, но плохо отразятся на психологическом состоянии ребенка в длительной перспективе.
Используйте оптимольные способы борьбы со стрессом на разных возрастных этапах ребенка:
| 1-3 года | Раннее детство | 1. Присутствие любящих спокойных родителей 2. Арт-терапия (рисование, лепка предстоящих событий) 2. Сказка-терапия (придумываем сказку с хорошим концом об операции у зайчонка, медвежонка или мальчика/девочки) |
| 3-6 лет | Возраст игры | 1. Присутствие любящих спокойных родителей 2. Арт-терапия (рисование, лепка предстоящих медицинских событий, где важно позволить ребенку самому быть «автором» спасения пациента) 3. Сказка-терапия (придумываем сказку с хорошим концом об операции у зайчонка, медвежонка или мальчика/девочки) 4. Ролевые игры (поиграть в больницу с куклами, мягкими игрушками, с игрушечным набором доктора) |
| 6-12 лет | Школьный возраст | 1. Присутствие любящих спокойных родителей 2. Моделирование ситуации с удачно проведенной операцией 2. Использование книг или компьютера для сбора информации об операции |
| 12-18 лет | Юность | 1. Присутствие любящих спокойных родителей 2. Информирование: подростку необходимо понимать, чего ему ожидать и какова последовательность операционной процедуры. Предоперационная информация должна соответствовать возрасту. Например, подростков больше интересует информация из интернета о своей болезни, а не результаты научных исследований. |
В день операции необходимо:
Помнить о том, что ребенок не должен принимать пищу до операции. Даже жевательная резинка и леденцы находятся под запретом! Тщательно вымыть ребенка. В день операции необходимо снять с ребенка все лишнее:
- украшения, серьги, лак с ногтей;
- если ребенок носит контактные линзы, их также необходимо снять;
- если ребенок носит зубные пластины, проконсультируйтесь с анестезиологом, следует ли их удалять и когда.
Если у ребенка шатается молочный зуб, сообщите об этом анестезиологу. Медицинский персонал проверит, нет ли риска того, что зуб выпадет во время операции. Если ребенок принимает лекарства, то в день операции он должен принимать их в соответствии с рекомендациями анестезиолога. Еще раз поговорите с ребенком о том, что задача врачей и медсестёр состоит в том, чтобы помогать ему и заботиться о его здоровье. Убедитесь, что он понимает зачем нужна операция и воспринимает предстоящее медицинское вмешательство как помощь его организму.
Послеоперационное восстановление
Процесс пробуждения после общей анестезии заключается в постепенном возвращении к самостоятельному дыханию, восстановлению чувствительности, движения. Анестезиолог постарается сделать этот процесс максимально комфортным для ребенка. Возможно после операции у ребенка на какое-то время сохранятся болевые ощущения, но персонал клиники имеет все необходимое, чтобы справится и с этой болью. По возвращении домой ребенок, вероятно, будет проявлять себя более зависимым: он может просыпаться по ночам, стараться быть с вами чаще, чем обычно, бояться незнакомых людей. Все это со временем нормализуется. Самое главное в это время — спокойствие и любовь родителей. Если ребенок захочет вернуться к теме пережитого медицинского вмешательства, похвалите его и скажите, что гордитесь тем, как мужественно он себя проявил и какой молодец, что смог преодолеть эту ситуацию. Затем переключайте внимание ребенка на позитивные мысли и действия.
Часто задаваемые вопросы пациентов:
1.Когда плановая операция может быть отменена? Ответ: Самой частой причиной такой отмены является острое заболевание ребенка: ОРВИ, детская инфекция (корь, скарлатина и др.}, простуда, повышенная температура тела, диарея, многократная необъяснимая рвота. Проведение анестезии в этих случаях может вызвать различные осложнения.
2.Есть ли риск возникновения осложнений при проведении анестезии? Ответ: Непредсказуемые реакции конкретного организма возможны, именно поэтому проходит такая тщательная подготовка к анестезии. В современной медицине врач-анестезиолог обладает достаточными знаниями, навыками и инструментами для того, чтобы справиться даже с самой сложной ситуацией.
3.Есть ли риск проснуться во время анестезии? Ответ: В мировой литературе описаны редкие случаи интраоперационного пробуждения, но в настоящее время анестезиологи используют современные объективные методы контроля уровня сознания, что позволяет успешно предупреждать такие эпизоды даже в тех случаях, когда пациент не может об этом сообщить. Таким образом, риск проснуться во время операции почти сведен к нулю.
4.Будет ли больно во время операции? Ответ: Первостепенной задачей анестезиолога является защита пациента от возникновения болевых ощущений. В ряде случаев из-за особенностей организма анестезия может не полностью обеспечить выключение болевой чувствительности, однако в арсенале анестезиолога всегда имеется ряд альтернативных методик, которые помогут ему справиться с любой ситуацией и не допустить наличие боли. Анестезиолог в течение всей операции находится рядом с пациентом и обладает всеми необходимыми знаниями и средствами для обеспечения безопасной и комфортной анестезии.
5.Может ли анестезия отразиться на дальнейшем развитии ребенка, его памяти, внимании, способностях к обучению? Ответ: Общая анестезия — процесс, по своей сложности и глубине воздействия на организм вполне сопоставимый с оперативным вмешательством. Соответственно, «малые» оперативные вмешательства не оказывают какого-либо видимого воздействия на дальнейшее развитие ребёнка, «большие» же оперативные вмешательства заставляют на какое-то время менять режим жизни, уменьшать умственную и физическую нагрузку, проводить специальные процедуры, ускоряющие восстановление организма ребёнка. Нечто подобное прослеживается и в отношении общей анестезии. В настоящее время современные препараты для наркоза максимально сберегают когнитивные способности ребёнка. После длительных анестезиологических пособий иногда требуется послеоперационная восстановительная терапия, которая способствует окончательному выздоровлению. Таким образом, использование современных препаратов для общей анестезии обеспечивает благоприятный исход медицинского вмешательства.
Статья -Детская стоматология
Особенности анестезии у детей в стоматологии
В детской практике обезболивание играет первоочередную роль. Если взрослый пациент в состоянии перенести легкий дискомфорт и провести в кресле несколько часов подряд, то психика ребенка к этому пока не готова. Болезненная процедура может привить страх перед стоматологами на всю жизнь и помешать качественному лечению. Более того, анестезия дает нужный психологический эффект и помогает ребенку довериться врачу.
Особенности обезболивания у детей
- Большинство препаратов могут применяться только с четырехлетнего возраста, что накладывает жесткие ограничения при лечении совсем маленьких пациентов.
- Анестезиолог должен обладать высокой квалификацией и уметь правильно рассчитать дозировку.
- Ребенок может испытывать страх перед лечением и стоматологическими инструментами, в особенности это касается игл.
- У детей часто бывает аллергия на анестетики.
Выбор того или иного вида зависит от процедуры, которую должен провести врач, возраста и психологического настроя ребенка.
Аппликационная анестезия
- Местная анестезия у детей в стоматологии не обходится без применения специальных обезболивающих растворов или гелей (чаще всего на основе лидокаина), которыми обрабатывают десну перед началом лечения. Действующее вещество легко проходит через тонкий слой слизистой оболочки и притупляет чувствительность. Как правило, аппликационную анестезию используют для того, чтобы обезболить место будущего укола, — это типичная особенность проведения анестезии у детей в стоматологии. Но и одной «заморозки» гелем или спреем бывает достаточно для некоторых процедур — например, для удаления подвижных молочных зубов, у которых уже практически рассосались корни.
- Средства аппликационной анестезии в детских клиниках имеют приятный вкус и аромат, чтобы ребенку было проще переносить лечение.
Инъекционная анестезия
- В детской практике чаще всего используют анестетики на основе артикаина, которые вводят с помощью шприца. Этот препарат примерно в пять раз мощнее новокаина, но менее токсичен и реже вызывает аллергию. Его можно назначать с четырех лет.
- Инъекционное обезболивание имеет свои разновидности. Детские стоматологи применяют инфильтрационную или проводниковую анестезию в зависимости от показаний. В первом случае укол делают в слизистую оболочку на границе альвеолярного отростка и переходной складки, чтобы анестетик попал к окончаниям зубных нервов. Во втором же случае раствор оказывает действие на ветви тройничного нерва. Проводниковая анестезия у детей в стоматологии допустима с шестилетнего возраста и показана при удалении зубов — в основном на нижней челюсти.
Гигиена полости рта ребенка
Стоматологи рекомендуют заботиться о профилактике зубных недугов у детей еще до появления первых зубов. С чем это связано, как правильно ухаживать за зубками деток и различаются ли правила гигиены полости рта у детей и взрослых
По данным ВОЗ (Всемирной организации здравоохранения), 92% людей во всем мире неправильно чистят зубы, следовательно, взрослые неправильно учат чистить зубы и своих детей. Только единицы обращают внимание на то, что детская ротовая полость имеет существенные отличия от полости рта взрослого, а значит, и гигиена молочных зубов тоже отличается. Стоматологи советуют обращать внимание на строение молочных зубов, особенно на первые моляры. Шестые зубы уязвимы более остальных. Прорезываются они быстрее других и часто дистальные бугры поздно освобождаются от «капюшона», который служит местом скопления зубного налета. Кроме того, именно в детском возрасте вероятность возникновения кариеса близка к 100%. Это связано с неспособностью детского организма противостоять бактериям, со строением и уязвимой структурой самого зуба и с другими факторами.
Наиболее оптимальный вариант для родителей – проконсультироваться с гигиенистом, который покажет вашему малышу, как правильно чистить зубы, и расскажет, с какой регулярностью нужно это делать. В гигиене полости рта есть одно золотое правило, которое актуально как для взрослых, так и для малышей: поел – почисти зубы. Однако следовать ему удается далеко не всегда , особенно, если дело касается перекусов на ходу, в гостях или в транспорте. Дома же эту правилу нужно следовать неукоснительно. Самое главное – не забывать об этой важной процедуре и довести ее до автоматизма. Каковы же основные правила детской гигиены?
Первые месяцы жизни – ухаживаем за деснами
В первые полгода жизни происходит массовое заселение ротовой полости микробами, что создает благоприятные условия для возникновения кариеса, детской молочницы, стоматита и других болезней. Случаев, когда микробы не дремлют, очень много, например, когда взрослые-носители кариеса целуют ребенка, облизывают соску, пренебрегая кипяченой водой, пробуют пищу той ложечкой, которой будут кормить малыша. Риск инфицирования при этом увеличивается в десятки раз. Чтобы не произошло непоправимого, после каждого кормления малютке следует протирать десны специальными напальчниками или салфетками со слабым содовым раствором.
Учимся чистить молочные зубы
Малыши, которые уже обзавелись зубками, с родительской помощью начинают сами чистить первые молочные зубы специальной зубной щетки для детей. При этом начинать нужно с 15-20 секунд на каждую чистку, постепенно увеличивая продолжительность. Главная задача мамы на этапе знакомства ребенка с щеткой – пробудить интерес к рутинному, но необходимому занятию. Существует, как минимум, два беспроигрышных способа:
- Обучение гигиене полости рта у детей идет на ура, если родители предлагают ребенку игру. Услышав, как добрая зубная «тетя-щетка» один за другим чистит зубки, делая их красивыми и выгоняя вредных микробов, большинство малышей с охотой откроет рот и терпеливо дождется окончания процесса.
- Еще один действенный метод приучения – делать, как мама. Зачастую, дети копируют поведение родителей, их речь и мимику. Тем же способом они узнают, как правильно чистить зубы. Совершая ежедневную чистку вместе с малышом, и при этом помогая ему, вы убедитесь, что через какое-то время чадо само потянется за зубной щеткой. Главное, чтобы ребенку нравился вкус зубной пасты!
Профессиональная гигиена полости рта у детей
Под профессиональной гигиеной принято понимать комплекс процедур, цель которых – оздоровить ткани и органы ротовой полости и предупредить возникновение стоматологических недугов. Сюда входит снятие мягкого и твердого налета с зубов, закрытие фиссур, то есть зубных ямочек, придание им меньшей уязвимости, а также покрытие зубной поверхности специальным лаком. Кабинет зубного врача – не такой коварный, каким выглядит на первый взгляд. Помимо профилактической процедуры врач может провести урок гигиены полости рта, подобрать для ребенка пасту и щетку, исходя из индивидуальных особенностей строения ротовой полости, а также дать полезные и грамотные советы по уходу.
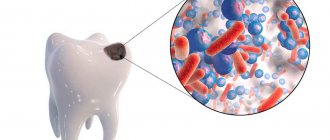
Кариес у детей
Кариес зубов у детей: особенности заболевания
Учитывая распространенность кариеса у детей, с момента появления первых зубов родителям следует обращать особое внимание на гигиену и питание ребенка, а также регулярно посещать стоматолога для осмотра и проведения профилактических процедур. Все это нужно для того, чтобы максимально обезопасить молочные зубы до того момента, когда они сменятся коренными. Посмотрите на статистику: у малышей в возрасте года-полутора кариес диагностируется в среднем в 10 — 15% случаев, а к пятилетнему возрасту этим заболеванием страдают уже более 70% детей. Более того, кариес у детей дошкольного возраста развивается гораздо более быстрыми темпами, чем у взрослых, поэтому при отсутствии лечения ребенок рискует потерять все молочные зубы еще до того момента, когда они начнут сменяться коренными. Причины возникновения кариеса могут быть самыми разными, во многом именно поэтому он является массовым стоматологическим заболеванием.
Виды кариеса у детей
Существует несколько параметров для классификации детского кариеса. Ключевые из них — это тип кариеса по месту возникновения и степень его развития. Ниже вы можете увидеть, как выглядит кариес у детей в различных его проявлениях.
- Апроксимальный кариес
- Кариозные поражения присутствуют и на одном, и на другом зубах-антагонистах. Часто встречается и кариес между зубами у ребенка, который некоторые специалисты также относят к апроксимальному типу.
- Пришеечный кариес
- Образуется в месте соприкосновения коронковой части зуба с мягкими тканями. Часто уходит вглубь зуба.
- Циркулярный кариес
- В отличие от пришеечного кариеса, который локализируются в конкретной области, циркулярный зубной кариес у детей распространяется по всей десневой линии, окружающей конкретный зуб, так что со временем коронковая часть попросту отпадает. Данный вид кариеса весьма распространен у детей с молочными зубами.
- Фиссурный кариес
- Поражает фиссуры — бороздки на жевательной поверхности зубов. Считается одним из наиболее распространенных видов кариеса как молочных, так и постоянных зубов.
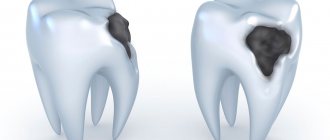
Стадии детского кариеса
- Начальный кариес. На первый взгляд практически незаметен и представляет собой небольшое пятнышко на эмали. Данный вид кариеса отлично поддается лечению, поскольку еще не успел проникнуть в слои эмали и дентина.
- Поверхностный кариес. Этот вид кариеса поражает слой эмали, однако не настолько глубоко, чтобы достигнуть дентина. Кариес эмали у детей также достаточно быстро и эффективно лечится.
- Средний кариес у детей. В данной стадии кариес поражает не только эмаль, но и дентин.
- Глубокий кариес. При глубоком кариесе поражаются уже все ткани зуба (эмаль, пульпа, дентин). Кариес корня у детей является финальным этапом.
Помимо вышеописанных параметров специалисты различают кариес по темпу развития: от компенсированного (медленно протекающего кариеса) до декомпенсированного (когда поражение тканей зуба происходит очень быстро). Кроме того, болезнь может быть как локальной (то есть охватывать один зуб), так и очаговой, когда кариес переходит с одного зуба на другой. Кариес на передних зубах у ребенка часто проходит по второй схеме, особенно при отсутствии своевременного лечения.
Лечение кариеса зубов у детей раннего возраста
Когда мы говорим о кариесе зубов у детей раннего возраста, мы подразумеваем возрастную категорию от полугода до 5 лет, — именно в этом возрасте полностью формируется ряд молочных зубов, но процесс их выпадения еще не начинается. Кариес временных зубов у детей обычно протекает достаточно быстро, поэтому родителям всегда нужно быть начеку, чтобы вовремя обнаружить болезнь и отвести ребенка к стоматологу.
Кариес у детей до года и в 1 год
Когда ребенку год, кариес на зубах — это весьма неприятная проблема, которую нужно срочно исправлять. Это так называемый ранний кариес у детей, который сегодня встречается все чаще. В возрасте до года у ребенка обычно появляются передние резцы. Лечение носит щадящий характер и проводится без бормашины. Обычно это фторирование и реминерализация зубов. Чем покрывают зубы детям от кариеса? Происходит насыщение зубов полезными минералами (кальцием, фтором и так далее).
Кариес у ребенка в 1.5 года, в 2 года и в 3 года
Кариес у детей до 3 лет также обычно лечится щадящими методами. В этом возрасте врачи активно используют методику серебрения, когда зубы обрабатывают раствором нитрата серебра. Это весьма действенная методика, недостаток которой — окрашивание эмали зубов. При более очевидных признаках кариеса эффективна фотодинамическая терапия — удаление поврежденных тканей и обработка зуба лазером. При прорезывании жевательных зубов кариес у 3-летнего ребенка может быть предупрежден герметизацией фиссур (обработкой бороздок жевательных зубов). Кариес жевательных зубов у ребенка может развиваться очень быстро, поэтому герметизация фиссур — это хорошая предупредительная мера.
Кариес у ребенка в 4 года и в 5 лет
После достижения детьми 3 лет для лечения зубов активно применяется технология ICON (полимеризация зубов с обработкой кариозных полостей инструментами). На ранних стадиях применяется озонотерапия, что позволяет уничтожить кариозные бактерии. При глубоком кариесе эффективен депофорез: в пораженную кариесом область вводится гидрооксид меди и кальция. Раствор проникает в корневые канальцы и уничтожает болезнетворные бактерии.
Кариес у ребенка в 6 лет, в 7 лет, в 8 лет, в 9 лет
В этом возрасте происходит активная смена молочных зубов коренными. В эти годы врачи не рекомендуют ставить световые и фотополимерные пломбы. На развитых стадиях кариеса на молочные зубы сегодня ставятся, как правило, стеклоиономерные пломбы или цветные компомеры.
Кариес у ребенка в 10 лет, в 11 лет, в 12 лет
После десяти лет ребенок получает набор уже постоянных зубов. Часто коренные зубы лечатся по «взрослым» методикам, однако здесь также существуют свои нюансы, в частности — различные протоколы депульпации и более активное применение бормашины. Особенно распространен кариес 6 зуба у детей с коренными зубами, поэтому герметизация фиссур жевательных зубов актуальна и в этом возрасте
Кариес постоянных зубов у детей
Если у ребенка кариес коренных зубов, то в перспективе это может принести больше проблем, чем в случае с молочными зубами, ведь они уже не сменятся. Особенности кариеса у детей с коренными зубами заключаются в том, что их нужно лечить в особом формате. Что мы имеем в виду? Во-первых, и в 15 лет ребенок остается ребенком и имеет все те же страхи. Именно поэтому рекомендуется применять щадящие методики и седациюв качестве анестезии. Во-вторых, на детские коренные зубы все так же не рекомендуется ставить полимерные и некоторые другие виды пломб. С другой стороны, анатомия и структура коренных зубов отличаются от молочных, поэтому в большинстве случаев без бормашины достаточно трудно обойтись.