193
Дисплазией называется нарушение формирования тканей, органов или отдельных частей тела. Дисплазия кости – это патологическое замещение костной ткани фиброзной с наличием или без элементов диспластически трансформированных костей и кальцификатов.
Чаще всего патология бывает врожденной, но не исключено ее развитие в постнатальный период и даже у взрослых.
Что такое цементома
Речь идет о разновидности доброкачественной опухоли, которая формируется в области зубного корня. Она состоит из волокнистой цементоподобной ткани и на первых порах никак себя не проявляет – диагностировать проблему может только специалист. Развитие патологического процесса сопровождается постепенным разрушением костной и эпителиальной ткани в полости рта. Когда новообразование достигает крупных размеров, происходит деформация челюсти. В отдельных случаях болезнь может привести к перелому челюстной кости. Патологии в большей степени подвержены женщины, а также лица в возрасте до 20 лет.
Диагностировать проблему может только специалист
Чаще всего цементома формируется в области центральных зубов нижней челюсти. В других случаях опухоль может локализоваться на верхней челюсти, но такая ситуация особенно опасна, поскольку здесь патологический процесс может затронуть гайморовы пазухи. По МКБ-10 цементома относится к категории D16 – доброкачественное новообразование костей и суставных хрящей, подвид D16.4 – костей черепа и лица.
Врожденные пороки развития скелета. Дисплазия
В связи с тем что основной молекулярно-биохимический дефект для большинства ОХД не установлен, этиопатогенетического лечения этих заболеваний до настоящего времени не существует. Поэтому единственно возможным является симптоматическое лечение. Так как ОХД являются системными заболеваниями соединительной ткани, при них часто имеют место и внескелетные изменения, на которые следует своевременно обратить внимание. Поэтому большинство больных ОХД нуждаются в наблюдении и лечении многими специалистами (кардиологами, невропатологами, педиатрами, окулистами и др.). Большая роль принадлежит ортопедическому лечению — как консервативному, так и хирургическому.
Консервативное лечение при ОХД необходимо применять с момента установления диагноза.
Консервативное лечение может идти по трем направлениям:
- профилактическое лечение;
- коррекция деформаций;
- лечение сопутствующих осложнений.
Профилактическое лечение
Профилактические мероприятия эффективны лишь при раннем выявлении ОХД и заключаются в создании для ребенка таких условий во время роста, которые дают возможность замедлить патологический процесс.
На первом году жизни лечение должно быть направлено на предупреждение развития деформаций или их прогрессирования. В первые месяцы жизни ребенка при ОХД могут наблюдаться общая мышечная гипотония, неправильное положение головы и/или туловища, небольшая деформация позвоночника и контрактуры суставов конечностей. При слабости мышц с первых дней жизни необходимо создать условия, при которых ребенок может делать больше активных движений. Для этого надо надеть на ребенка ползунки и не пеленать его. Хорошо укрепляет мышцы плавание. Начиная с 2-месячного возраста, ребенку следует проводить повторные курсы общего массажа и постоянную лечебную гимнастику. Эти процедуры благоприятно действуют на трофику мышц и способствуют увеличению их силы. Лечебная гимнастика состоит из пассивных и активных движений. Пассивные движения поддерживают подвижность суставов. Для получения активных движений в первые дни жизни ребенка приходится использовать рефлекторные движения. Так, чтобы заставить ребенка с силой разогнуть ноги, можно применить рефлекс ползания. Для этого ребенка кладут на живот, его ноги сгибают в тазобедренных и коленных суставах (поза лягушки), а к стопам подставляют ладонь. При этом ребенок упирается стопами в руку, разгибает ноги и ползет вперед. Все эти упражнения входят в комплекс для занятий также и со здоровым ребенком.
В последующем можно применять игровые приемы: давать игрушку так, чтобы ребенок тянулся за ней то правой, то левой рукой; заставлять его переворачиваться то в одну, то в другуюсторону; лежа на животе изгибать туловище то вправо, то влево и др.
При АХ, кроме общей гипотонии, имеет место разболтанность коленных суставов из-за укорочения бедренной кости и сближения мест прикрепления мышц бедра. Поэтому особое внимание уделяют укреплению этих мышц.
Ребенка нельзя высаживать в подушки, учить ходить, держа за руки. Такая поспешность приводит к деформации скелета. Детей после 6-7 мес жизни лучше положить на пол и предоставить возможность делать все, что они могут. Ребенок садится и встает на ноги только в том случае, если у него достаточно крепкие мышцы.
При уже существующих деформациях все лечебные мероприятия должны быть направлены на то, чтобы предотвратить их прогрессирование. При неправильном положении туловища или видимой деформации позвоночника детей следует держать в кроватях с ровным матрацем, который не продавливается под тяжестью ребенка.
При кифозе в грудопоясничном отделе позвоночника детей первых месяцев жизни следует чаще укладывать на живот и приучать их спать в этом положении. Лежа на животе, ребенок пытается поднять голову. Эти движения укрепляют мышцы спины. В более старшем возрасте ребенок начинает подтягивать ноги под туловище и пытается встать на колени, при этом позвоночник выгибается вперед, что в какой-то мере выравнивает кифоз. При неправильном положении головы (наклон набок) рекомендуется укладывать ребенка в симметричном положении, кладя по бокам головы (от надплечья вверх) тяжелые валики. Когда у ребенка имеются наклон головы и изгиб туловища, которые невозможно корригировать укладкой с валиками, приходится изготовлять гипсовую кроватку с захватом головы в положении возможной коррекции. Кроме того, этим детям показаны повторные курсы асимметричного массажа, лечебная гимнастика, плавание. При активной гимнастике необходимо заставлять ребенка повернуться в противоположную сторону от привычного положения. Для этого можно позвать его или поставить игрушку со стороны выпуклости искривления. После того как ребенок самостоятельно начнет садиться, необходимо максимально ограничить сидение, а когда это невозможно, то надо сажать его на стул с прямой, высокой, твердой спинкой и привязывать к стулу так, чтобы ребенок не наклонялся вперед или вбок. Для этого необходимо сшить лифчик, который фиксирует всю грудную клетку; с боков к лифчику пришивают лямки, которыми привязывают к спинке стула туловище ребенка.
У больных с прогредиентным течением заболевания профилактические мероприятия заключаются в щадящем режиме, запрещении длительной ходьбы, занятиях физкультурой и спортом. Разрешаются плавание, хождение на лыжах и катание на велосипеде по ровной местности.
Санаторное лечение снимает боли, если они имеются; общее состояние улучшается, ребенок становится более подвижным. При повторных курсах санаторного лечения у детей долго сохраняется подвижность в суставах, не образуются или не прогрессируют контрактуры в суставах, замедляется прогрессирование деформаций конечностей в области эпифизов. В перерывах между курсами санаторного лечения показаны ЛФК, повторные курсы массажа, плавание.
Коррекция деформаций скелета. При ОХД наблюдается большое количество разнообразных деформаций. Однако не надо пытаться исправлять каждую деформацию.
Контрактуры в локтевых суставах при ОХД вследствие подвывиха головки лучевой кости обычно не поддаются консервативному лечению, но в подавляющем большинстве случаев они не влияют на функцию конечности..
Косорукость довольно легко исправляется при помощи ЛФК и наложения съемных лонгет, которые придают кисти среднее положение. Лонгеты можно делать из гипса или полимерных материалов.
Деформации позвоночника, как правило, не поддаются коррекции.
Наибольшие трудности представляют патологические изменения тазобедренных суставов. Необходимо учитывать, что вывих и подвывих бедра при ДД не подлежит лечению. Вправить вывих при этом заболевании обычно не удается, а упорное и длительное лечение может привести к резким контрактурам и к еще большей деформации головки бедра.
При ВСЭД высоко стоящие проксимальные концы бедер из-за резкой coxa vara принимаются за вывих бедра, несмотря на то что на рентгенограмме таза вертлужные впадины хорошо развиты. «Вывих» бедра пытаются вправить — вначале на шинах, а иногда и одномоментно под наркозом. Такое лечение дает резкое прогрессирование coxa vara, еще больше задерживается появление ядер окостенения головки бедра. Во избежание ошибок надо быть очень внимательным при осмотре ребенка, а при выявлении диспропорции телосложения очень тщательно изучить рентгенограмму тазобедренных суставов. Если исключить вывих невозможно, то до начала лечения следует произвести контрастную артрографию, которая поможет установить правильный диагноз и не нанести ребенку вред.
Деформации стоп при ОХД лечат с помощью этапных гипсовых повязок. Исключение составляет косолапость при ДД, так как она плохо поддается коррекции. При этом начинать лечение необходимо с первых дней жизни ребенка. Методика лечения несколько отличается от таковой при обычной врожденной косолапости. На нижнюю конечность накладывают гипсовую повязку от средней трети бедра до конца пальцев, но так как у больных имеются сгибательные контрактуры в коленных суставах, то при наложении гипса стараются, насколько возможно, разогнуть конечность. При выведении стопы из порочного положения в основном исправляется варусное положение. Одновременно пытаются выровнять эквинусное положение, но не следует стремиться полностью вывести стопу из этого положения, так как оно плохо поддается коррекции, а при форсированном выведении стопы из эквинусного положения может произойти рецидив варусной деформации. После того как стопа выведена из положения варуса, а в коленном суставе несколько исправлена сгибательная контрактура, детям изготовляют туторы из поливика до верхней трети бедра, с каблуком. В туторах ребенка начинают обучать ходьбе. Только при этом заболевании мы рекомендуем детей обучать ходьбе, так как они могут вообще не начать ходить, а наша задача — дать им возможность передвигаться на ногах.
При некоторых заболеваниях (ТХ, болезнь Оллье и др.) наблюдается асимметричное укорочение нижних конечностей. В этих случаях необходимо выравнять длину конечностей. Для этого «подбивают» обувь на укороченной ноге, при этом подбивается отдельно передняя часть и каблук для того, чтобы сохранить перекат стопы при ходьбе. Укорочение компенсируют не полностью, так как иначе может прогрессировать вальгусное искривление. Обычно оставляют разницу в длине конечности на 0,5 см. За этими детьми необходимо постоянное наблюдение, так как в первые годы жизни ребенок быстро растет и разница в длине конечностей может быстро меняться.
Лечение сопутствующих осложнений. К таким осложнениям относятся ранние артрозы, острые артриты и асептические некрозы головки бедра.
Ранние артрозы наблюдаются у детей с резкой деформацией сустава или при несоблюдении щадящего режима. В самом начале заболеваний покой и тепловые процедуры временно снимают боли, но вследствие большой нагрузки на сустав они могут возобновиться. Этим больным показаны санаторно-курортное лечение, занятия лечебной гимнастикой (можно в воде), массаж. Повторные курсы санаторно-курортного лечения (грязелечение, рапные ванны, массаж, плавание, общеукрепляющее лечение и др.) задерживают развитие артроза. При отсутствии лечения в большинстве случаев деформирующий артроз быстро прогрессирует, вызывая увеличение контрактур. Болевой симптом становится более интенсивным и постоянным.
Лечение артритов при СЭД и ДД очень сложно. При обычных артритах для снятия болей иммобилизируют сустав. Учитывая особенности течения этих артритов, в остром периоде рекомендуются постельный режим, небольшие движения в суставе (лучше в воде при температуре 36-37°С), болеутолящие медикаментозные средства. Когда боли купированы, проводят физиотерапевтическое лечение. Наиболее эсрфективны парафино-озокеритовые аппликации с последующим электрофорезом гумизоля.
Парафино-озокеритовые аппликации накладывают на пораженный сустав (иногда на оба) при температуре 40-42°С. Процедуры производят ежедневно или через день (в зависимости от возраста и индивидуальной переносимости процедуры больным). Всего на курс лечения рекомендуют до 20 процедур. Сразу после процедуры больной получает электрофорез гумизоля на этот же сустав, который производят через день (в день проведения парафино-озокеритовых аппликаций), также до 20 процедур на курс лечения. Гумизоль можно вводить с обоих полюсов. В комплекс лечебных мероприятий включают инъекции витамина B12.
Асептический некроз головки бедренной кости при НСЗС может наблюдаться при МЭД, МПС и других заболеваниях. Лечение такое же, как и при болезни Пертеса, но только без иммобилизации сустава. Разгрузку сустава необходимо проводить до возможного восстановления головки бедренной кости.
Хирургическое лечение диастрофической дисплазии. Хирургическое лечение ДД чрезвычайно трудно, что объясняется распространенностью и тяжестью деформаций, их неуклонным прогрессированием.
Первоочередная задача хирурга — составить программу многоэтапного консервативного и оперативного лечения, конечная цель которой — дать возможность ребенку передвигаться без посторонней поддержки, хотя бы с помощью костылей.
На первом этапе готовят ткани к проведению вмешательства. Стопы корригируют с помощью этапных гипсовых повязок, устраняя варусную и эквинусную деформации. Одновременно проводят массаж мышц бедер и ягодичных мышц.
Второй этап — собственно оперативное лечение по схеме, разработанной в ЦИТО. В ее основе — интенсивное хирургическое лечение в короткие сроки с последующим длительным восстановительным лечением.
Первую операцию проводят на бедренном сегменте. Осуществляют субспинальную миотомию. На уровне малого вертела пересекают кость, из проксимального отломка выбирают клин основанием кзади и кнаружи. Сопоставляют отломки, устраняя сгибание и приведение бедра. При сильном натяжении мышц укорачивают бедренную кость либо внедряют ее проксимальный метафиз по типу подзорной трубы. Проводят остеосинтез накостной пластиной или внутрикостным гвоздем Богданова, что предпочтительнее, так как следующая остеотомия проводится в надмыщелковой области бедра для устранения тяжелой сгибательной контрактуры. При невыраженной контрактуре производят остеотомию по Репке, при тяжелой — метаплазию по Вредену. Операцию заканчивают пластикой мягких тканей по Ру-Фридланду-Волкову с целью открытого вправления вывиха надколенника или его фрагментированных рудиментов. Таким образом, в один этап исправляется порочное положение в тазобедренном и коленном суставах.
Коррекцию эквиноварусной деформации стопы проводят через 3-4 нед после операции на бедре. Выполняют операцию по Зацепину, в необходимых случаях дополняемую экономной серповидной резекцией стопы. Иммобилизация гипсовой повязкой на 2 мес. Затем проводят восстановительное лечение.
Аналогично планируется и оперативное лечение деформаций на другой ноге. Полный цикл интенсивного лечения рассчитан на 5-6 мес. При вывихе бедра допустимы только внесуставные операции.
Реабилитация больного дополняется изготовлением туторов или облегченных ортопедических аппаратов, ортопедической обуви. Больной подлежит длительному наблюдению ортопедом.
Прогноз для жизни больных ДД благоприятный.
Хирургическое лечение спондилоэпиметафизарных дисплазий. При врожденных спондилоэпиметафизарных дисплазиях показанием к операции служат приводящие сгибательные контрактуры тазобедренных суставов, высокие вывихи бедра в сочетании с варусной деформацией шейки и деформацией тазобедренного сустава.
Попытки закрытого и открытого вправления вывихов заканчиваются неудачей. Показаны внесуставные операции: межвертельные остеотомии. Проксимальный конец дистального отломка бедренной кости смещают на 1-1,5 см кнутри и бедро отводят, образуя на уровне остеотомии угол, открытый кнаружи и кзади. В корригированном положении проводят металлоостеосинтез накостной пластиной. У подростков после остеосинтеза пластиной Нуждина-Троценко гипсовая иммобилизация не проводится. У детей младшего возраста накладывают гипсовую повязку до сращения в зоне остеотомии.
Нагрузка на оперированный сустав разрешается после разработки движений. В связи с прогрессированием артроза у лиц после 20-30 лет возникает необходимость эндопротезирования.
У больных с поздней спондилометафизарной дисплазией (тип Козловского) показания к хирургическому лечению возникают только при прогрессировании вальгусных деформаций коленного сустава. Проводят корригирующие остеотомии по Репке с фиксацией отломков спицами и гипсовыми повязками.
При дисплазий Книста операции на тазобедренных суставах проводят лишь в подростковом возрасте, как правило, при выраженном коксартрозе с болевым синдромом. Чаще показания к операции возникают при косолапости. Выполняют операцию Зацепина с последующим назначением ортопедической обуви.
Больные с метатропической дисплазией и болезнью Диггве- Мельхиора-Клаузена в основном не оперируются, первые — из-за дыхательной недостаточности, вторые — по причине умственной отсталости.
Хирургическое лечение спондилоэпифизарной дисплазий. Хирургическое лечение детей с СЭД, проведенное в старшем школьном и подростковом возрасте, дает возможность радикально помочь больному. Цель оперативных вмешательств — избавление детей от боли, увеличение объема движений и улучшение опорной функции конечностей.
Показания к операции: сгибательные контрактуры тазобедренного и коленного суставов, вывихи надколенников, коксартрозы и гонартрозы.
Сгибательные контрактуры тазобедренных суставов — первый признак коксартроза. При нарастании контрактуры, если она еще не сопровождается отчетливым болевым синдромом, т. е. в возрасте до 10-12 лет, проводят декомпрессию сустава путем миотомии приводящих мышц бедра, субспинальную миотомию, а также отсечение места прикрепления на малом вертеле подвздошнопоясничной мышцы. В тех случаях, когда контрактура полностью не устраняется, производят межвертельную остеотомию с фиксацией отломков спицами, прямыми пластинами, биополимерными фиксаторами. Операцию выполняют поэтапно или в один этап с двух сторон. Накладывают гипсовую повязку с тазовым поясом на обе ноги. После снятия гипса (через 3 нед после мягкотканных операций и через 6 нед после остеотомии) положение разведения ног поддерживается шиной Виленского. Назначают занятия в бассейне, ходьбу только на костылях, ЛФК. Через 4-6 мес после операции нагрузку на суставы увеличивают, но перегрузки должны быть исключены.
С ростом ребенка контрактуры рецидивируют и прогрессируют, появляется и нарастает боль в суставах. В этот период развития болезни показаны реконструктивные операции на проксимальном отделе бедренной кости в связи с прогрессированием коксартроза.
Методика операции следующая. В положении больного на боку наружным доступом Лангенбека длиной 12-15 см обнажают наружную поверхность бедренной кости от вершины большого вертела книзу. На наружной поверхности кости проводят метки. У основания малого вертела кость поперечно остеотомируют. Из проксимального отломка выбирают клин основанием кнаружи, высотой 2 см и кзади 1-1,5 см в зависимости от выраженности сгибательной контрактуры. Затем осуществляют остеосинтез фиксатором Троценко-Нуждина. Операция по показаниям дополняется миотомией приводящих мышц и сгибателей бедра. Ногу укладывают на шину. Движения в суставе начинают с б-7-го дня. Ходьбу на костылях разрешают спустя 2-3 нед; дозированную нагрузку — через 2 мес и полную — через 5-6 мес после остеотомии. После реабилитации пациента аналогичную операцию проводят на другой стороне.
Изменение формы эпифизов, неполноценный суставной хрящ неизбежно ведут к прогрессированию процесса, и в юношеском или молодом возрасте движения в тазобедренном суставе прекращаются. Развивается коксартроз III-IV степени. В этих случаях операцией выбора становится тотальное эндопротезирование тазобедренного сустава.
Коленный сустав по частоте клинического проявления СЭД занимает второе место. Это сгибательные контрактуры, формирующиеся как самостоятельно, так и в комбинации с контрактурами тазобедренных суставов. В значительном проценте наблюдений они обусловлены вывихом надколенника. В этом случае операцией выбора является открытое вправление вывиха по Ру — Фридланду — Волкову.
Методика операции следующая. Кожный разрез проводят по наружной поверхности бедра от его верхней трети книзу по наружной поверхности коленного сустава, закругляясь до бугристости большеберцовой кости. После рассечения фасции выделяют прямую мышцу бедра от ее верхней трети до места прикрепления к надколеннику. Латеральную широкую мышцу бедра отсекают у места ее перехода в сухожильное растяжение. Коленный сустав сгибают и отсеченную порцию четырехглавой мышцы подшивают к наружной поверхности прямой мышцы. С внутренней стороны прямую мышцу подшивают к медиальной широкой мышце бедра. Отсекают вместе с фрагментом кости место прикрепления связки надколенника и фиксируют его лавсановыми нитями на 1-2 см книзу и кнутри. Убеждаются, что при сгибании голени надколенник не вывихивается.
Иммобилизацию конечности гипсовой повязкой осуществляют в течение 3 нед. В это время назначают изометрические напряжения мышц бедра, проводят электростимуляцию прямой и медиальной широкой мышц бедра. По снятии гипсовой повязки проводят функциональное лечение. Назначают физиотерапевтические процедуры (парафиновые аппликации на коленный сустав), массаж внутренней поверхности бедра. Нагрузка на оперированную ногу возможна через 6 нед, полностью движения восстанавливаются через 6 нед после операции.
Врожденный вывих надколенника может сочетаться с вальгусным отклонением голени за счет гипоплазии латерального мыщелка бедренной кости. В этих условиях операция Ру — Фридланда — Волкова может быть неэффективна и должна сочетаться с одновременной коррекцией деформации кости. Из наружного доступа, произведенного для операции на мягких тканях, на ограниченном участке освобождают кость от надкостницы и поперечно пересекают у основания мыщелков. Вращением дистального фрагмента кнутри на 8-10° добиваются такого положения, что медиальный и латеральный мыщелки бедренной кости своей передней поверхностью располагаются в . одной плоскости. Достигнутое положение фиксируется спицами, а у подростков — накостной пластиной. Движения в суставе назначают при наличии признаков сращения.
Прогноз при СЭД благоприятный для жизни, но больной всю жизнь должен находиться под наблюдением ортопеда. Особо важны рациональное трудоустройство больного, борьба с избыточной массой тела.
Хирургическое лечение множественной эпифизарной дисплазии. Хирургические вмешательства при МЭД показаны при развитии деформации в зоне коленного сустава, вывихах надколенников, при коксартрозах и гонартрозах.
При искривлениях производят остеотомию в надмыщелковой области бедра или в подмыщелковой области болыпеберцовой кости. Чаще практикуют остеотомию по Репке. Учитывая наклонность к анкилозам при фиксации гипсовой повязкой целесообразен остеосинтез аппаратами внешней фиксации. По этой же причине при операции на проксимальном конце бедренной кости необходимо использовать для остеосинтеза пластину Нуждина — Троценко.
Вывих надколенника у больных МЭД может сопровождаться его фрагментацией, из-за чего возникает пателлофеморальный артроз. Поэтому операцию Ру — Фридланда — Волкова целесообразно сочетать с резекцией надколенника во фронтальной плоскости с закрытием опила местными тканями.
Неуклонное прогрессирование артроза приводит к необходимости эндопротезирования тазобедренного и коленного суставов в молодом возрасте.
Хирургическое лечение псевдоахондроплазии. Ортопедические операции при ПАХ направлены на коррекцию деформаций нижних конечностей, борьбу с артрозами тазобедренного и коленного суставов, коррекцию низкорослости.
Деформацию голеней исправляют подмыщелковой или надлодыжечной остеотомией. Фиксацию фрагментов костей осуществляют аппаратами для чрескостного остеосинтеза. Вмешательство на обеих голенях в один этап значительно ускоряет процесс реабилитации больных.
Сгибательные контрактуры в тазобедренном суставе устраняют межвертельной остеотомией с накостным металлоостеосинтезом, контрактуры коленного сустава — надмыщелковой остеотомией.
Особой осторожности требуют вмешательства, направленные на коррекцию низкорослости. Показания к удлинению сегментов ног ограничиваются наличием резкой деформации эпифизов костей, особенно это относится к тазобедренному суставу. Допустимы лишь незначительные удлинения при асимметрии в длине ног.
Хирургическое лечение болезни Волкова. На начальных этапах лечение консервативное: назначается ортопедическая обувь на здоровую ногу с целью компенсации избыточного роста больного. Как профилактическое мероприятие возможен превентивный эпифизеодез пальцев кистей и стоп. При значительном удлинении ноги проводят санацию сустава путем удаления хрящевых разрастаний вместе с надколенником с последующим восстановительным лечением. При хрящевом анкилозе сустава в комбинации с резким удлинением показана резекция коленного сустава с последующим компрессионным артродезом. В случае, когда движения в суставе сохранены, проводят сегментарную резекцию костей голени или бедра с последующим остеосинтезом одним из аппаратов внешней фиксации. В случае тяжелых поражений коленного, голеностопного суставов, стопы с выраженными трофическими расстройствами показана ампутация ноги с последующим протезированием. Разрастания на костях черепа, если они носят косметический дефект, удаляют. При нарастании общемозговой симптоматики больной подлежит лечению у нейрохирургов.
Прогноз жизни при поражении костей черепа неблагоприятный или сомнительный. Заболевание в конечном итоге приводит к анкилозам пораженных суставов.
Хирургическое лечение гемимелической эпифизарной дисплазии. Операции следует проводить на ранних стадиях, пока не развились вторичные деформации и артроз. Проводят артротомию, удаляют костно-хрящевые разрастания, осторожно моделируют эпифиз.
Восстановительное лечение начинают через 1-2 дня после операции. Проводят лечебную физкультуру, при показаниях назначают ортопедическую обувь.
Как правило, ГЭД рецидивирует. При рецидиве проводят аналогичную операцию в ранние сроки. Предпочтительнее проводить 4-5 экономных резекций без массивного повреждения суставного хряща, чем радикальные операции с резекцией кости эпифиза, что всегда приводит к выраженному артрозу. При развитии деформации сегмента производят корригирующую остеотомию, при выраженном артрозе у подростков — артродез.
Хирургическое лечение дисхондроплазии. Диапазон оперативных ортопедических пособий при дисхондроплазии чрезвычайно широк и зависит от локализации и распространенности поражений костей, возраста пациента, выраженности деформации и укорочения сегментов конечностей и др.
Показаниями к операции являются разрастание хрящевой ткани, деформирующее кость и смежный сустав; деформации и укорочение сегмента конечности или нескольких сегментов; угроза озлокачествления или озлокачествление хрящевых узлов.
Ортопед чаще встречается с дисхондроплазией в случае поражения пястных костей и фаланг пальцев кистей и стоп. Оперативное пособие при этой локализации показано при утолщении фаланг и пястных костей до развития вторичных искривлений и опухолевидных разрастаний, уродующих кисть и снижающих ее функциональные возможности.
Производят этапную краевую резекцию пястных костей и фаланг пальцев с удалением очагов хрящевой ткани. Возникающие дефекты заполняют аллотрансплантатами. При рецидивах операции повторяют. Такой подход обеспечивает хороший косметический результат и полное сохранение функции пальцев кисти. Аналогичный принцип используют и при локализации хрящевых узлов в лопатке, подвздошной кости, где резекция кости в пределах здоровой ткани сочетается с костной пластикой.
Множественные деформации конечностей с их укорочением вызваны поражением проксимальных и дистальных метафизов, а также диафизов. Понятно, что все очаги эмбрионального хряща удалить невозможно из-за их многочисленности. Поэтому большинство ортопедических операций при дисхондроплазии носит паллиативный характер.
При поражении плечевой кости, сопровождающемся ее укорочением и деформацией, в возрасте до 8-10 лет проводят закрытую коррекцию путем наложения аппарата Илизарова с учетом искривления. Закрытую коррекцию также сочетают с компактотомией или остеотомией через патологический очаг на вершине искривления. Дистракцией исправляют деформацию, компенсируют укорочение.
При наличии искривления у детей старше 10 лет, а также у пациентов с рецидивами деформаций проводят краевую резекцию кости. Затем удаляют патологическую ткань, исправляют ось плеча и дефект заполняют длинными кортикальными трансплантатами. Накладывают аппарат Илизарова так, чтобы проксимальные спицы прошли через трансплантаты, а дистальные — вне их. В процессе дистракции в аппарате смещение дистального фрагмента идет вдоль, а формирование регенерата резко ускоряется.
При локализации очагов хряща в костях предплечья принцип лечения такой же, как и при локализации на плече. Используют аппарат Илизарова, в котором удлиняют пораженную лучевую или локтевую кость путем тракции дистального фрагмента кости после ее остеотомии. Возможна коррекция укорочения и стержневым аппаратом.
Коррекцию искривлений и деформаций бедренных костей проводят так же, как и при искривлениях другой этиологии. Используют аппараты Илизарова и стержневые.
Исправление деформаций и укорочений голеней проводят в аппаратах Волкова — Оганесяна и Илизарова. Возможно сочетание компрессионно-дистракционного остеосинтеза с костной пластикой.
Особенность дисхондроплазии в том, что рецидивы укорочения и деформации развиваются всегда и этапное оперативное лечение должно завершаться ко времени естественной остановки роста больного.
Дисхондроплазия — заболевание, при котором отдельные узлы или несколько очагов сразу или последовательно способны озлокачествляться. Озлокачествление проявляется болью и бурным ростом одного из очагов. При угрозе озлокачествления проводят сегментарную резекцию кости в пределах здоровых тканей с последующей костной пластикой. Это требует пристального наблюдения за больным на протяжении всей жизни.
Хирургическое лечение метафизарных хондродисплазий. Хирургическое лечение МХД (тип Шмидта, Янсена, Мак-Кьюисика, болезнь Пайла, кранио- и фронтометафизарная дисплазии) симптоматическое. Чаще проводят корригирующие надмыщелковые и подмыщелковые остеотомии бедренной и берцовых костей. Следует учесть, что при метафизарных дисплазиях типа Шмидта, Янсена и Мак-Кьюсика деформации склонны к рецидивированию и требуют повторных коррекций. Наиболее оптимальный период для производства корригирующих операций при метафизарных дисплазиях совпадает со временем наступления оссификации метафизов.
Хирургическое лечение мезомелических дисплазии. Показания к оперативной коррекции деформаций чаще ставятся при дисхондростеозе. Коррекции требуются при искривлениях предплечий, напоминающих такие при деформации Маделунга, а также при варусных искривлениях с укорочением голеней.
Коррекцию деформации предплечья и кистевого сустава осуществляют путем остеотомии дистального метафиза лучевой кости с ее удлинением в аппарате Илизарова. Техника лечения та же, что и при деформации Маделунга. Коррекцию деформаций и укорочения голеней проводят путем остеотомии с последующим удлинением сегмента и исправлением оси голени в аппарате внешней фиксации.
Исправление голеней при дисплазии Нивергельта сложнее, ибо оно сочетается с деформацией эпифизов болыпеберцовой кости, нарушением формы и функции голеностопного сустава, с плоско-вальгусной деформацией стоп. Таким детям производят щадящие остеотомии с последующим чрескостным остеосинтезом. Удлинение голеней у них нецелесообразно, равно как и у детей с дисплазией Роббинова.
Хирургическое лечение мукополисахаридозов. Оперативное лечение деформаций нижних конечностей целесообразно проводить только у детей с сохраненным интеллектом, т. е. при мукополисахаридозе IV типа (синдром Моркио).
Искривления корригируют подмыщелковыми остеотомиями. Операции проводят под обескровливанием оперируемой конечности, максимально быстро, без гемотрансфузий. В связи со склонностью деформаций к рецидивам в послеоперационном периоде назначают тутор с шарниром на коленный сустав.
Хирургическое лечение ахондроплазии и гипохондроплазии. Хирургические вмешательства при АХ направлены на коррекцию варусных деформаций ног и низкорослости.
Варусные искривления голеней корригируют подмыщелковой и надлодыжечной остеотомиями, используя для остеосинтеза аппараты внешней фиксации.
Удлинение ног при ахондроплазии ставит перед ортопедом ряд проблем. При составлении программы многолетнего лечения необходимо четко представлять, в каком возрасте ребенка рациональнее проводить вмешательство, с каких сегментов начинать удлинение, какую использовать технику, знать преимущества и недостатки всех аппаратов внешней фиксации, четко знать о возможных местных и общих осложнениях, уметь прогнозировать результат и возможные отрицательные последствия в отдаленный период после окончания лечения.
Удлинение ног для ребенка представляет сложный комплекс отрицательных эмоций, вызванных практически постоянной, хотя и неинтенсивной, болью в месте остеотомии и проведения спиц, неудобствами в ходьбе, самообслуживании, развитием симптомо-комплекса госпитализма. Лишь редкие дети до 10-летнего возраста осознают необходимость проводимого удлинения, основная масса пациентов страдают от лечения. Поэтому 12 лет представляется тем оптимальным сроком, когда следует начинать удлинение ног.
Существуют различные схемы удлинения сегментов ног: одновременное симметричное удлинение сегментов, удлинение двух смежных сегментов одновременно и др. Опыт диктует дифференцированный подход к этой проблеме.
У пациентов с завершенным в 14-15 лет ростом в 135-138 см рационально одновременное удлинение бедер. У больных, которым планируется многолетнее многоэтапное лечение, рациональнее перекрестное удлинение по схеме: правое бедро — левая голень, затем левое бедро — правая голень. В промежутке между этапами диспропорция в длине сегментов при такой схеме мало заметна, а в процессе удлинения больной лучше переносит наличие аппаратов внешней фиксации. Пользуясь такой схемой, возможно за 4-5 лет, начиная с 10-летнего возраста, увеличить рост на 40-45 см.
При удлинении голеней целесообразнее применять аппараты Волкова — Оганесяна, Илизарова. Перекрестное удлинение, особенно у больных с гипертрофированным мышечным и жировым слоем, переносится легче при комбинации: удлинение голени аппаратом Волкова — Оганесяна или Илизарова и удлинение бедра стержневым аппаратом. При такой комби
Причины развития патологии
Эксперты в области стоматологии до сих пор не могу выявить конкретных причин, гарантированно приводящих к формированию доброкачественной опухоли на челюстной кости. На сегодняшний день специалисты выделяют несколько факторов, способных спровоцировать развитие патологии:
- хроническое течение воспалительных процессов в полости рта – остеомиелит, актиномикозное поражение, фиброзный периодонтит и прочие,
- сильное травмирование челюстной кости вследствие удара, ушиба,
- систематическое механическое повреждение твердых или мягких тканей полости рта – неправильно установленные пломбы, протезы, ортодонтический аппарат (брекет-система).
На фото показан остеомиелит
К возможным предпосылкам также можно добавить генетическую предрасположенность. Поспособствовать развитию патологии может и негативное воздействие извне, например, курение или лучевая терапия.
Развитие заболевания в крестце и пояснице
Заболевание поясничного отдела проявляется в различных формах.
| Форма | Описание |
| Люмбализация | Образование одного или нескольких лишних позвонков в области поясницы. При этом количество позвонков в крестцовом отделе сокращается. |
| Спондилолиз | В результате развития заболевания позвонковые дуги размыкаются. |
| Расщепление позвоночника в районе поясницы | Бывает открытого и закрытого типа. Болезнь проявляется выпиранием спинного мозга через спинномозговой канал. |
| Сакрализация | Сращивание позвонков (S1 и L5). |
Важно! Обнаружить дисплазию поясницы можно при помощи томографа и рентгена. Ортопеду под силу выявить проблему на первом обследовании.
Такая патология провоцирует серьезные изменения в позвоночном столбе – чаще всего наблюдается изменение походки. В более запущенных случаях ребенок теряет способность самостоятельно ходить. Помимо этого, болезнь становится причиной развития проблем с почками, мочеиспускательными органами.
Такая патология провоцирует развитие других отклонений, связанных с локомоторной системой и внутренними органами
Все это относится к врожденной патологии. Однако кроме нее существует и приобретенная дисплазия. Чаще всего она развивается в результате родовой или послеродовой травмы.
В детском возрасте часто обнаруживают миелодисплазию поясницы. Заболевание провоцирует:
- боли в области спины;
- нарушение работы тазобедренных органов;
- плоскостопие;
- трофические нарушения.
При миелодисплазии у новорожденного резко повышается опасность летального исхода.
Характерная симптоматика
Одной из самых опасных характеристик цементомы является бессимптомность ее течения. На первых стадиях развития патологии пациент не испытывает какого-либо дискомфорта или болезненности. Поэтому чаще всего опухоль удается обнаружить лишь на приеме у стоматолога.
«Опасная болячка! У меня ее заметили уже на последней стадии, когда пришла к стоматологу зуб лечить, хотела просто поставить пломбу, а один удалить. В итоге обнаружили цементому… И действительно, вообще никакой боли не было, ничего не чувствовала. Уверена, что мне еще очень повезло, что все так совпало…»
Nataly, из переписки на форуме www.32top.ru
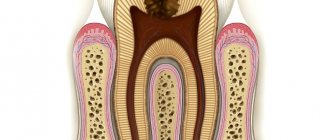
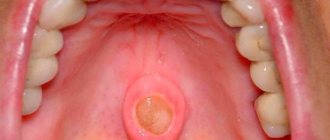
Опухоль можно определить по рентгеновскому снимку
По мере увеличения размеров опухоли происходит уменьшение толщины кортикальной пластины, что создает излишнее давление на надкостницу. На этой стадии развития патологии пациент может столкнуться со следующими симптомами:
- дискомфорт и умеренная болезненность во время приема пищи или разговора,
- неприятные ощущения в момент механического воздействия на причинную область,
- незначительная деформация структуры эмали, изменение ее цвета.
Когда новообразование достигнет крупных размеров, это может привести к разрыву слизистой оболочки и мягких тканей в полости рта. В самых запущенных случаях возникает риск деформации черт лица и даже перелома челюстной кости.
Виды цементомы зуба – классификация
Эксперты выделяют несколько форм цементомы. Каждая разновидность характеризуется своими особенностями и симптоматикой. Рассмотрим каждый вид чуть подробнее.
Доброкачественная цементобластома
Речь идет об истинной цементоме, под которой понимают новообразование из грубой волокнистой ткани с разной степенью минерализации. Опухоль покрывает своеобразная пленка – эта капсула отделяет ее от здоровых клеток. Данная форма характеризуется довольно медленным течением, но сама опухоль может прорастать до неограниченных размеров. Начальные стадии этого процесса не сопровождаются какими-либо симптомами, но с течением времени наблюдается выраженная резорбция кортикальной пластины. Как следствие, у пациента возникает дискомфорт и неприятные ощущения во время механического воздействия на причинную область, например, при чистке зубов или приеме пищи.
Опухоль покрывает своеобразная капсула
Запущенная стадия может привести к деформации челюстной кости и прорезыванию новообразования, что чревато проникновением инфекции и развитием воспалительных процессов. Обычно опухоль возникает на нижней челюсти в области премоляров.
Цементообразующая фиброма
Опухоль разрастается медленно, а сам процесс ее развития обычно сопровождается слабо выраженной симптоматикой. В костной ткани формируется очаг поражения со слабой минерализацией новообразования, что обусловлено его фибробластической структурой. При этом цементоподобная ткань формируется уже на запущенной стадии патологии, когда рост опухоли прекращается. Это форма цементомы особенно опасна при локализации на верхней челюсти, где ее распространение чревато поражение верхнечелюстной пазухи1.
Периапикальная цементная дисплазия
Патологический процесс протекает в зубном цементе и костной ткани, что приводит к истончению стенок корневой системы моляров. Такая ситуация опасна переломом корня. Цементная дисплазия обычно имеет много патологических очагов, но все они, как правило, не превышают 1 см в диаметре. Формирование опухоли также протекает бессимптомно. В этом случае не происходит деформации челюсти. Чаще всего новообразование локализуется в передних отделах нижнего зубного ряда.
Периапикальная цементная дисплазия часто локализуется на нижней челюсти
Гигантоформная цементома
Данная форма цементомы характеризуется интенсивным развитием, а именно стремительным преобразованием соединительной ткани в цементную. На рентген-снимке отчетливо просматриваются патологические очаги овальной формы, расположенные в непосредственной близости от корневой системы зуба. При этом локализация может быть самая разная, но обычно опухоли возникают в симметричных относительно друг друга местах. Многие эксперты сходятся во мнении, что гигантоформная цементома имеет генетические предпосылки, поэтому часто подобный диагноз ставят нескольким членам одной семьи.
Такая разновидность имеет очаги овальной формы
Общая характеристика
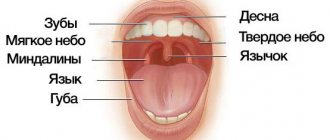
Дисплазия челюсти – замещение кости челюсти соединительной тканью, содержащей элементы цементноподобных кальцификатов. Фиброзная масса состоит из клеток, отвечающих за синтез коллагена, эластина и иных компонентов.
Пораженные челюстные кости теряют нормальную структуру, прочность, изменяется состав и морфология. Патологический процесс приводит к возникновению факторов:
- Изменения формы кости.
- Асимметрии лица.
- Переломов.
- Деструкции окружающих областей.
- Появления воспалительного процесса, болезненности и других клинических признаков.
В большинстве случаев заболевание отличается бессимптомным течением.
Первый случай патологии был описан Реклингаузеном – патологоанатомом из Германии в 1891 году.
Среди врачей отсутствует единое мнение насчет классификации, стадий и видов указанной аномалии. В статье описаны общепризнанные формулировки и характеристики.
Локализация очагов и распространенность заболевания обусловлены его видом. Женщины более подвержены указанной аномалии в сравнении с мужчинами. Средняя частота заболеваемости – 1-6 %.
Ключевая причина возникновения — генные мутации ненаследственного характера, которые нарушают нормальный процесс формирования кости.
Как проводится диагностика
Диагностика цементомы возможна только в условиях стоматологической клиники. Часто выявить ее удается по факту обращения пациента, но с иной целью, например, для лечения кариеса или стандартной профилактики. Если в ходе визуального осмотра у специалиста появятся соответствующие подозрения или будут иметь место характерные симптомы, пациента обязательно отправят на рентген.
Гистология помогает провести тщательное исследование строения и структуры деформированных тканей. Образец размещают на микропрепарате (предметное стекло для исследуемого объекта), после чего его внимательно изучают в многократно увеличенном формате, то есть под микроскопом. Это позволяет точно определить конкретную форму опухоли и поставить окончательный диагноз. Гистологическое исследование также дает возможность дифференцировать цементому от других видов опухолей, в том числе злокачественных.
Гистологическое исследование также проводится для диагностики
Какое требуется лечение
Выбор направления терапии напрямую зависит от формы патологии. Так, доброкачественная цементобластома и цементирующая фиброма лечатся путем хирургического удаления, в том числе с частичным иссечением пораженного участка костной ткани. При этом приходится удалять причинный зуб.
В случае с периапикальной цементной дисплазией рост новообразования происходит не так интенсивно. Хирургический метод практически не применяется, поскольку такое вмешательство может создать угрозу развития некроза тканей. Если нет никаких симптомов, терапия основывается на регулярном наблюдении у специалиста, усиленной гигиене полости рта, внимательном контроле за областью периапикального поражения.
При наличии выраженных симптомов и развитии воспалительного процесса происходит отторжение склеротических масс. Данный процесс может заняться внушительный отрезок времени, но по его завершении будет достигнуто полное выздоровление. Чтобы его ускорить, специалист может сформировать небольшое углубление в области пораженной кости.
Для лечения гигантоформной цементомы также применяются консервативные методы терапии. Врач обязательно назначит противовоспалительные препараты и поставит пациента на регулярное наблюдение.
Лечебный процесс
Дисплазия челюстей требует осторожного подхода. Хирургическое вмешательство без острой необходимости считается нежелательным.
Если патология протекает бессимптомно, выбирается тактика наблюдения с плановыми посещениями пациентом врача. При этом необходима качественная гигиена ротовой полости, контроль периапикальных зубных болезней, принятие мер, предотвращающих потерю зубов.
Выжидательная тактика целесообразнее всего при ЦКД. При склерозе, обусловленном гиповаскуляризацией, биопсия или удаление зубов в условиях ЦКД провоцируют некроз. Этих провокаций следует избегать.
Если болезнь протекает с клиническими проявлениями и болевыми ощущениями, с опасностью перерождения доброкачественных образований в злокачественные опухоли, используют хирургическое вмешательство с иссечением вновь образованных и пораженных тканей. Чаще всего необходимость в этом возникает при фиброзной форме.
Основной способ оперативного вмешательства – выскабливание фиброзного или фиброзно-костного образования из здоровой кости. Отличить патологические от здоровых тканей несложно.
Измененная кость похожа на пропитанный сиропом сахар. Костная полость заполнена мягкой скользкой тканью серого цвета. Все патологические ткани удаляются. По показаниям могут использоваться костезамещающие материалы.
При возникновении в патологически измененных тканях воспалительного процесса может быть назначено консервативное лечение в виде приема антибиотиков. Однако это оказывается не всегда эффективным.
Возможные осложнения
Осложнения чаще всего возникают при локализации цементомы в переднем отделе верхней челюсти. По мере разрастания опухоли возникает серьезный риск ее распространения на носовые пазухи, что в дальнейшем может привести к развитию патологий носоглотки.
Другим возможным осложнением цементомы может стать прорыв слизистой в полости рта с выходом опухоли на поверхность. Перфорация приводит к появлению отверстия в костной ткани и слизистой оболочки. В результате повышается риск инфицирования пораженных тканей, развития воспаления и распространения патологических процессов на соседние участки челюсти.
Профилактические меры
Чтобы минимизировать риск развития цементомы, важно обеспечить грамотную и полноценную гигиену полости рта, а также по возможности исключить риски случайного травмирования зубов и челюстной кости. Эксперты на этот счет приводят еще ряд конкретных рекомендаций:
- чистить зубы дважды в день, ополаскивать полость рта после каждого приема пищи, пользоваться нитями-флоссами и профилактическими ополаскивателями, два раза в год посещать стоматолога-гигиениста для снятия налета и зубных отложений,
- своевременно обращаться за стоматологической помощью при травмах зубов и слизистой оболочки,
- не откладывать визит к врачу при наличии травмирующего фактора в полости рта, например, неправильно установленной пломбы, коронки или протеза.
Два раза в год стоит проводить профессиональную чистку зубов
Позднее выявление цементомы может привести к нарушению целостности костной ткани, распространению новообразования на здоровые отделы челюсти, появлению перфорации в челюстной кости и слизистой. Чтобы избежать всех этих осложнений, необходимо внимательно следить за состоянием зубов и полости рта, а также регулярно посещать кабинет стоматолога для профилактик – не реже двух раз в год.
- Триголос Н.Н., Македонова Ю.А., Фирсова И.В., Старикова И.В., Питерская Н.В., Марымова Е.Б., Поройская А.В. Цементно-костная дисплазия челюстей, 2015.
Как остановить отклонения у плода?
Для предотвращения образования дисплазии у родившегося ребенка, его родители должны следовать правильному образу жизни. На момент вынашивания ребенка стоит предотвратить возможные случаи получения травмы. Не стоит забывать о профилактике вирусных заболеваний.
Женщина, которая в скором времени родит, должна своевременно наблюдаться у своего врача, если:
- ее возраст превышает 35 лет;
- она замужем за близким родственником;
- имелись случаи вынашивания ребенка с отклонениями.
Несмотря на то что дисплазия – очень серьезное заболевание, часто заканчивающееся летальным исходом, с ней непременно можно и нужно бороться при своевременном выявлении проблемы.
Женщине во время беременности стоит тщательно следить за своим здоровьем и регулярно проходить обследования
Молодые люди, желающие в будущем иметь детей, должны внимательно и серьезно подойти к вопросу, касающемуся здоровья. Не стоит пренебрегать врачебными наставлениями.