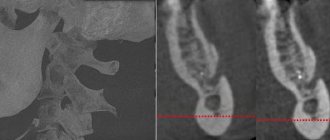
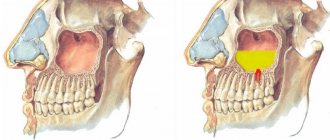
По статистике нижний альвеолярный нерв (НАН) во время вживления импланта страдает достаточно часто.
Нерв, проходящий в непосредственной близости от нижнего альвеолярного отростка — это часть тройничного лицевого нерва, отвечающего за чувствительность мускулатуры лица. Нарушение работоспособности данного нерва во время вживления импланта 15-20 лет назад считалось распространенным явлением. Однако в современной стоматологии используемая аппаратура позволяет снизить риски повреждения НАН.
Статистика утверждает, что только 3% пациентов сталкиваются с послеоперационным осложнением в виде нарушения работы нижней ветки лицевого нерва. Но стоматологи-практики уверены: более 30% людей становятся жертвами невропатии, при этом навсегда остаются с данным диагнозом около 15% пациентов.
Вероятность возникновения
Нижнечелюстной нервный пучок является фрагментом тройничного нерва. Он обеспечивает чувствительность внутриротовых и лицевых тканей, отвечает за сокращение мышц лица и зубочелюстного аппарата. Пучок состоит из двигательных и чувствительных волокон и ядер.
Нижний альвеолярный нерв (НАН) расположен в нижней челюсти и является одним из трех окончаний тройничного нерва. НАН граничит с корневой системой нижнечелюстной дуги. В связи с этим имеется высокий риск его повреждения при проведении стоматологического лечения.
Статистика повреждений нервов особенно высока в тот период, когда стоматологические операции проводились без применения современных технологий.
По последним данным частота случаев повреждения нерва при дентальной имплантации не превышает 3%. Из этого числа только 1,7% заканчиваются постоянной невропатией.
По мнению некоторых дантистов, указанные данные занижены, и процент повреждения НАН достигает 30%. В любом случае этому вопросу следует уделять достаточно внимания.
Факторы, влияющие на неврологический ответ при травме нерва
— Необходимо проводить предоперационный скрининг невропатической боли. Предшествующая невропатическая зубная боль (PDAP тип 1), которая существует до операции, может быть вызвана множеством различных системных состояний, принимаемыми медикаментами и другими поражениями. Крайне важно, чтобы хирурги признавали предхиругические невропатические состояния, поскольку невропатическая боль не реагирует на хирургическое вмешательство, а часто может привести и к ухудшению боли. Кроме того, плохо контролируемая предоперационная боль и повреждение нерва могут вызвать хроническую послеоперационную боль.
— Основными показателями прогнозирования хронической постхирургической боли являются психологические факторы, в том числе уровень беспокойства, невротизм (фундаментальная черта личности в психологии, характеризуется тревожностью, страхом, быстрой сменой настроения, фрустрацией и чувством одиночества. Считается, что невротические люди хуже справляются со стрессом, склонны преувеличивать отрицательную сторону той или иной ситуаций.), катастрофизация и интроверсия. Таким образом, у врача есть возможность не проводить хирургию выбора (имплантацию) у таких пациентов, а принять решение в пользу альтернативого плана лечения.
— Концентрация используемого анестетика — до 2% лидокаин — принятый стандарт, т.к. более высокая концентрация обладает бо́льшым нейротоксичным эффектом, что может стать причиной постоянной нейропатии. Избегайте использования нескольких (повторных) анестезирующих блокад в одной области по той же причине.
— Предоперационный медицинский осмотр должен исключить следующие заболевания: Болезнь Рейно, Эритромелалгию (болезнь Митчелла), Синдром раздраженного кишечника (IBS), Мигрени, Фибромиалгию.
— Локализация хирургии — это еще один фактор, связанный с неврологическим ответом. Травма в дистальном отделе челюсти более значительна (например, область угла и ветви челюсти) чем в области ментального отверстия, т. к. чем ближе проксимальный участок повреждения нерва, тем выше риск повреждения клеток ганглия тройничного нерва и инициирование ретроградных эффектов дифференцировки в центральную нервную систему.
Таким образом, тщательное собеседование и обследование пациента, детальное предварительное планирование имплантации на основе данных КЛКТ, соответствующая визуализация плана имплантации и использование хирургических шаблонов, выбор оптимальных размеров имплантатов с расширенными зонами безопасности, использование ограничителей свёрления и, конечно, опытная команда врачей, которые проведут имплантацию с последующим ранним послеоперационным наблюдением — все эти факторы будут способствовать более безопасной практике и оптимизации результатов для пациента.
Первые симптомы
Клинические признаки поражения нижнечелюстного нерва выражается в дискомфорте в области иннервации: зона ментального отверстия, нижняя губа, оболочка десен и щек до границ II моляра.
Патология выражается:
- Парестезией – изменение чувствительности (нет болезненных ощущений при уколе и т.д.).
- Дизестезией – изменение чувствительности, приносящее дискомфорт (боль, «мурашки»).
- Анестезией – утрата чувствительности в полном объеме.
При экстракции зубов мудрости чаще повреждается язычный нерв (до 2,1%). При имплантации повреждение этого нерва встречается реже и проявляется признаками:
- повышенное слюнотечение;
- дефекты речи;
- непроизвольное прикусывание языка;
- проблемы с глотанием;
- утрата или изменение вкуса;
- ощущение жжения языка;
- онемение слизистой оболочки языка и десен.
До 90% повреждений язычного нерва самостоятельно излечиваются через 7-10 недель после появления.
Классификация проявлений
По классификации Седдона повреждения тройничного нерва бывают нескольких видов:
- Невропраксия. Повреждения обратимого характера. Оболочка нервных волокон не страдает. Отсутствует дегенерация. Чувствительность возвращается через несколько недель после лечения.
- Аксонотмезис. Требует длительной терапии сроком до полугода. Происходит повреждение волокон, развивается дегенерация. Поражение обратимое.
- Невротмезис. Затрагиваются нервные структуры, волокна и соединительные оболочки. Образуются рубцы. Патологический процесс необратим. Требуется оперативное вмешательство.
По классификации ВОЗ выделяют пять категорий поражения НАН:
- компрессия или травматическое повреждение;
- отек;
- разрыв;
- окончательный разрыв;
- посттравматический фиброз.
Оценка сложности клинической ситуации
Для диагностики неврологических патологий проводятся два метода исследования:
- Механоцептивные. Регистрируют ответ тканей на механическое действие и стимуляцию.
- Двухточковое раздражение.
- Тест кисточкой.
- Ноцицептивный. Определяют восприятие боли.
- При помощи булавки.
- Температурный тест.
Определить дефицит вкуса можно при помощи ватного диска с сахаром или солью.
Исследования проводятся одновременно на пораженной и здоровой стороне челюстно-лицевого аппарата.
Симптоматика документируется. Зоны нейросенсорного дефицита измеряются с точностью до 1 мм.
Концепция терапии
Врачебные тактики при появлении боли и дискомфорта:
- Наблюдение за пациентом и отслеживание динамики состояния в течение определенного времени.
- Медикаментозная терапия. Применение обезболивающих препаратов, блокаторов водородной помпы, глюкокортикостероидов и других средств.
- Удаление или выкручивание стержня на несколько оборотов. Проводится в течение суток после вживления. Критический период лечения – три месяца. Именно в этот срок должно наступить улучшение.
- Проведение микрохирургической операции.
Не предусмотрено строгих протоколов лечения. Врач подбирает оптимальный вариант исходя из практического опыта и знаний.
Принято считать, что клинический результат от операции достигается только при ее проведении в течение года после имплантации.
Хирургическое лечение
Показания к проведению операции:
- Подтвержденное поражение нерва.
- Стойкое нарушение чувствительности в течение трех месяцев.
- Боль из-за защемления нерва.
Результат оперативного вмешательства зависит от определенных факторов:
- Срока прошедшего от повреждения до операции.
- Типа и выраженности проявлений.
- Особенностей кровоснабжения в патологической зоне.
- Правильного выбора и подготовки стержня.
- Общего состояния здоровья пациента.
- Возраста.
- Наличия зон натяжения.
- Опыта и практических навыков хирурга.
Ключевое значение имеет скорость постановки диагноза. Особенно при незначительных повреждениях. Позднее диагностирование грозит формированием туннельного синдрома.
Посттравматическое повреждение сенсорного нерва. Терминология.
Ассоциация по изучению боли стандартизировала номенклатурную систему, которая определяет наиболее часто используемые невросенсорные описательные термины Classification of Chronic Pain, Second Edition: International Association for the Study of Pain Task Force on Taxonomy, ed.: H Merskey and N. Bogduk. IASP Press IASP Council in Kyoto, November 29-30-2007.
- Парестезия — не болезненное измененное ощущение. Может описываться пациентами как мурашки, легкое ощущение жжения или покалывания. НОВЫЕ ощущения — растягивание, тянущие ощущения.
- Дизестезия — извращенные ощущения. Аномальные, иногда неприятные ощущения, испытываемые человеком с частичным повреждением чувствительных нервных волокон во время прикосновения к коже. — Неприятное ненормальное ощущение, спонтанное или спровоцированное. Примечание: дизестезия — это не боль, когда больно и не парестезия. Особые случаи дизестезии — гипералгезия и аллодиния. Дизестезия всегда должна быть неприятной, а парестезия не должна быть неприятной, хотя признается, что граница может создавать определенные трудности, когда речь идет о том, приятные или неприятные эти ощущения. Всегда следует указать, являются ли ощущения спонтанными или спровоцированными.
- Невропатическая боль (IASP) — боль, вызванная поражением или заболеванием соматосенсорной нервной системы.
- Невропатия (IASP) — нарушение функции или патологическое изменение в нерве: в одном нерве — мононейропатия; в нескольких нервах — мононейропатический мультиплекс; если диффузная и двусторонняя — полинейропатия. Примечание: Неврит является особым случаем нейропатии и в настоящее время термин предназначен для воспалительных процессов, влияющих на нервы. — чувствительный (прикосновение, тепло, боль) — двигательный (движение).
- Аллодиния — боль от непагубных стимулов (боль при лёгком прикосновении / на холоде / в жару). Появление боли в ответ на стимул, который у здоровых людей ее не вызывает. Термическая аллодиния, особенно холодовая аллодиния — особенность экстраорального дерматома у пациентов с IANIs. Некоторые пациенты сообщают о сниженной вкусовой и тепловой чувствительности. Извращение чувствительности характеризуется повышенным порогом чувствительности и увеличенной длительностью восприятия, отсутствием точной локализации ощущений имеющих неприятный характер, склонностью к иррадиации. Боль продолжается при удалении стимула.
- Гипералгезия — повышенная чувствительность к болевым раздражителям
- Анестезия — онемение
- Гиперестезия и Гипостезия — это термины, которые часто используются для описания изменений чувствительности в большую или меньшую сторону соответственно.
Рис. 5 Анатомия II (верхнечелюстной) и III (нижнечелюстной) веток тройничного нерва. Важно заметить, что ветви верхнего альвеолярного нерва ретроградно «вливаются» в подглазничный нерв, что объясняет симптоматику отека и боли подглазничной области при повреждении верхнего зубного сплетения.
Посттравматическая сенсорная невропатия – это боль, развивающаяся после медицинского вмешательства (операция, лечение, анестезия), минимальной продолжительностью 2 месяца при этом исключены другие причины боли (инфекция, стойкая малигнизация, неправильное диагностирование и др.), также должна быть исключена предоперационная боль от других причин.
Важно добавить, что невропатическая область не обязательно должна четко указываться пациентом, однако около 80% пациентов могут локализовать и указать на невропатический участок.
ЗДЕСЬ можно больше прочитать о частоте «фантомной зубной боли» (атипичная одонтальгия) после эндодонтического лечения, которая классифицируется как стойкая дентоальвеолярная боль (persistent dentoalveolar pain PDAP тип 2) и встречается до 3% случаев.
Причины боли в десне
Пациенты начинают паниковать, чувствуя сильную боль в десне после удаления зуба. Это происходит спустя 2-3 часа, когда действие анестезии заканчивается. Однако, физиологически все в порядке.
Свободное пространство, образовавшееся после экстракции, называется лункой. В ней запускаются процессы заживления, сопровождаемые активным кроветворением и остеорегенерацией.
Более длительное и болезненное заживление может быть связано со следующими обстоятельствами:
- чем дальше был расположен проблемный зуб, тем неприятнее ощущения пациента;
- извлечение зуба проводилось по частям, например, из-за сильного разрушения коронки или неправильной формы корней;
- в процессе удаления потребовалось дополнительное промывание лунки в связи с обнаружением гранулемы (нагноения верхушечной части корня).
Любая сложная экстракция таит в себе ошибки, из-за которых возможны осложнения и длительная боль в десне.
Удаление нерва зуба мышьяком
Удаление пульпы с помощью мышьяка считается устаревшей методикой лечения, которая сегодня почти не применяется. Процедура проводилась довольно просто: с помощью бормашины препарировался зуб, затем расширялись корневые каналы, закладывалось лекарство для удаления нерва в зубе, после чего устанавливалась временная пломба на 2 — 3 дня. Негативная сторона подобного лечения состоит в том, что мышьяк — это сильнейший яд, который губительно влияет как на зуб, так и на окружающие его ткани. С появлением новых безопасных методик необходимость в мышьяке отпала.