АВТОРЫ: Daniel London, Oded Nahlieli
Ключевые слова:
сонография (ультразвуковое исследование), слюнные железы, околоушная железа, подчелюстная железа, подъязычная железа, камни, опухоль, воспаление
Ключевые моменты
- Слюнные железы поверхностно расположены и поэтому могут быть подробно исследованы с помощью ультрасонографии.
- Важно сканировать каждую железу последовательно согласно протоколу.
- Слюнные железы могут поражаться воспалительной, доброкачественной и злокачественной патологией, которая может быть обнаружена сонографически.
- Слюнные железы могут иметь врожденные анатомические аномалии и могут содержать конкременты, которые также обнаруживаются сонографически.
- Цель статьи – получить глубокие знания о структуре здоровых желез, доступной методике сонографии, патологических изменениях и дифференциальной диагностике заболеваний.
Физические основы и оборудование
Ультразвук представляет собой высокочастотную акустическую волну, которая использует частоту вне нормального слухового диапазона (20 Гц-20 кГц). Большинство оборудования для головы и шеи, а также челюстно-лицевой области настроено на частоту 8 МГц (8 миллионов циклов в секунду) или выше. Это отличает аппараты ультразвуковой диагностики, которые используются в общей хирургии или акушерстве, которое, как правило, работает на частоте 5-6 МГц, что обеспечивает большую глубину проникновения в ткани, но уменьшает разрешение изображения. Датчики, генерирующие частоты до 20 МГц и, в случае ультразвуковой биометрии до 50 МГц, теперь также используются для визуализации слюнных желез. Это позволяет различать очень небольшие структуры.
Три большие слюнные железы (околоушная железа, подчелюстная железа и подъязычная железа) являются парными и легко доступны из-за их поверхностного расположения для сонографической диагностики с помощью высокочастотных линейных датчиков (8-18 МГц).
В настоящее время использование высокопроизводительных ультразвуковых устройств генерирует сонографическое изображение подобно книге по анатомии, даже с использованием УЗИ для смартфона. Разрешение и глубина проникновения ультразвука зависят от заданной частоты. Чем выше частота, тем лучше разрешение, но при этом ухудшается проникновение. Для визуализации слюнных желез наиболее эффективны линейные датчики с частотой 7,5 МГц (5,0-13,5 МГц). Во вставке 1 представлена последовательность сканирования.
| Вставка 1 Последовательность сканирования
|
В обычных условиях три большие слюнные железы имеют сходную гомогенную промежуточную эхогенность с резкими границами. Маленькие слюнные железы становятся доступными для сонографической диагностики только при наличии патологических изменений (например, увеличение за счет опухолевого или неопластического процесса). Показания к сонографическому исследованию включают отек или увеличение объема в области слюнных желез и болевой синдром. Ультразвуковое исследование (вставка 2) позволяет врачу уточнять локализацию, а именно: расположено ли образование в железе, или просто прилегает к контуру слюнной железы. Эта дифференциальная диагностика зачастую не может быть проведена исключительно на основе клинического обследования.
| Вставка 2 Компоненты ультразвукового исследования
|
Патологическая анатомия
Дистрофические изменения в Слюнных железах часто сочетаются с нарушением их функций. Белковые дистрофии (см. Белковая дистрофия) характеризуются мутным набуханием железистых клеток (зернистая дистрофия) и гиалинозом интерстициальной ткани (см. Гиалиноз). Зернистая дистрофия железистых клеток наблюдается при сиаладените (см.), кахексии (см.), а также при отравлении солями тяжелых металлов (ртуть, свинец и др.), выделяющимися со слюной и повреждающими железистые клетки. Гиалиноз интерстициальной ткани приводит к утолщению междольковых перегородок, гиалин может быть обнаружен в стенках мелких сосудов и в базальных мембранах концевых (секреторных) отделов С. ж. При общем амилоидозе (см.) в стенках сосудов и базальных мембранах изредка откладывается амилоид. Жировая дистрофия железистых клеток (см. Жировая дистрофия) наблюдается при инфекционных болезнях (дифтерии, туберкулезе) и хронических сердечно-сосудистых болезнях. Липоматоз С. ж. выражается в разрастании между их дольками жировой ткани (см. Липоматоз). Избыточное развитие жировой ткани в толще С. ж. встречается при общем ожирении (см.) и старческой атрофии С. ж.
Углеводные дистрофии (см.) наблюдаются при сахарном диабете и характеризуются появлением включений гликогена (см.) в цитоплазме железистых клеток.
Некроз С. ж. встречается редко и возникает гл. обр. при гнойных спала денитах.
Расстройства крово- и лимфообращения в С. ж. самостоятельного значения в общей патологоанатомической картине не имеют. Они представляют собой лишь местные проявления общих расстройств кровообращения, протекающих в виде венозной гиперемии (см.). Артериальная гиперемия наблюдается, как правило, при местных воспалительных процессах в С. ж. и при нарушении иннервации. Кровоизлияния в С. ж. отмечаются при болезнях крови, травмах и нек-рых инф. болезнях (напр., брюшном и сыпном тифах).
Острый неспецифический воспалительный процесс в С. ж.— с пал аденит — возникает в результате внедрения возбудителей вирусной пли бактериальной инфекции, проникающих в железу через выводной проток, а также гематогенным или лимфогенным путем. Различают диффузную форму воспаления С. ж. и ограниченную (в виде абсцесса). Хронический неспецифический спал аденит может возникать первично и реже, как исход острого воспаления С. ж. При хрон. воспалении С. ж. уменьшаются в размерах, приобретают плотную консистенцию. Микроскопически отмечается инфильтрация стромы и паренхимы желез лимфоидными элементами, атрофия концевых (секреторных) отделов и выраженный склероз стромы.
Поражение С. ж. при туберкулезе проявляется в виде одностороннего поражения и возникает вторично в результате лимфо- и гематогенной диссеминации. Развитие туберкулеза С. ж. начинается с поражения регионарных лимф, узлов железы, в последующем в процесс вовлекаются ее паренхима и строма. В С. ж. обнаруживают милиарные бугорки или мелкие узелки, подвергающиеся казеозному некрозу. Иногда отмечается расплавление казеозных масс с образованием туберкулезного абсцесса, при к-ром могут возникать свищевые ходы. При гистол. исследовании обнаруживают туберкулезные бугорки обычного строения (см. Туберкулез), при расплавлении ткани присоединяются неснецифические воспалительные изменения.
Поражение С. ж. при сифилисе встречается редко. Воспалительные изменения обнаруживаются лишь во вторичном и третичном периодах заболевания и могут иметь диффузный или ограниченный характер. При диффузной воспалительной инфильтрации (чаще всего во вторичном периоде) С. ж. поражается на всем протяжении, нередко развивается абсцедирование и некроз отдельных участков железы. Ограниченные формы поражения характеризуются склерозом и атрофией С. ж. Гистологически в С. ж. обнаруживают изменения, соответствующие картине специфического воспаления при сифилисе (см.).
Актиномикоз Слюнных желез может развиваться первично, в результате проникновения актиномицетов в железу по ходу протоков, или вторично, при распространении воспалительного процесса с окружающих С. ж. мягких тканей. Первичный актиномикоз (см.) протекает медленно, с периодическими обострениями. В С. ж. выявляется плотный, ограниченный инфильтрат, к-рый в последующем распространяется на всю железу с образованием множественных абсцессов. Вторичный актиномикоз имеет менее четкую симптоматику в связи с развитием диффузного воспалительного процесса в окружающих тканях. Специфические воспалительные изменения при актиномикозе С. ж. характеризуются развитием грануляционной ткани с мелкими гнойничками и выраженными признаками рубцевания. В воспалительном инфильтрате нередко обнаруживают друзы актиномицетов, к-рые при локализации в выводных протоках могут быть основой для образования слюнных камней.
Из паразитарных заболеваний С. ж. крайне редко встречаются случаи эхинококкоза. При этом С. ж. поражаются вторично, причем макро- и микроскопические изменения в них аналогичны таковым при поражении других органов (см. Эхинококкоз).
Гипертрофия С. ж. является ответной реакцией на патол. процессы, протекающие в организме. Увеличение С. ж. наблюдается при эндокринных заболеваниях (напр., при диффузном токсическом зобе, гипотиреозе), циррозе печени и обычно происходит в результате реактивного разрастания интерстициальной ткани, что приводит к интерстициальному сиаладениту. Гипертрофия интерстициальной ткани наблюдается также при синдроме Микулича (см. Микулича синдром). В физиол. условиях гипертрофия С. ж. отмечается при беременности и в послеродовом периоде. Иногда после удаления одной из парных желез на противоположной стороне развивается викарная гипертрофия.
Атрофия С. ж. характеризуется уменьшением их размеров. Атрофические изменения наблюдаются при нарушении иннервации С. ж., возрастной инволюции, а также при затруднении оттока секрета железы с последующей атрофией паренхимы. Гистологически отмечается разрастание соединительной ткани с утолщением междольковых перегородок, уменьшение размеров гландулоцитов и подчеркнутая дольчатость С. ж.
Посмертные изменения в С. ж. наступают рано (через 3—4 часа), что связано с самопереваривающим действием ферментов слюны. Макроскопически железы приобретают красноватый оттенок и размягчаются. При патогистол. исследовании в железистых клетках определяются деструктивные изменения, в то время как интерстициальная ткань сохраняет структуру значительно дольше.
Методы обследования включают, кроме общих методов (опрос, осмотр, пальпация и др.), такие специальные методы, как зондирование протоков, сиалометрию (см. Слюноотделение), цитол. исследование секрета, ультразвуковую биолокацию (см. Ультразвуковая диагностика), термовизиографию (см. Термография), сканирование (см.), сиалографию (см.), пантомографию (см.), пневмосубмандибулографию (см.), томографию компьютерную (см.).
КАК СКАНИРОВАТЬ (ПРОТОКОЛЫ)
Околоушная железа
Околоушная железа может быть легко изучена, когда голова пациента повернута на бок и находится в положении переразгибания. Краткое изложение процедуры сканирования содержится во вставке 3.
| Вставка 3 Процедура сканирования околоушной железы
|
Сначала сканируется железа в поперечном сечении, начиная от угла челюсти до точки, слегка выше козелка. Затем сканируется продольная проекция. Ультразвуковой датчик должен быть адекватно приложен к поверхности кожи, с применением достаточного количества геля, особенно в области угла челюсти.
Подчелюстная железа
Если голова пациента умеренно разогнута, то подчелюстная железа может быть ультрасонографически исследована без каких-либо проблем. В первую очередь по средней линии шеи ультразвуковой датчик перемещается в поперечном направлении от подъязычной кости до горизонтальной ветви нижней челюсти. Иногда обе подчелюстные железы могут отображаться одновременно. Затем, при движении датчика в сторону, параллельно горизонтальной ветви нижней челюсти, можно получить четкое изображение соответствующей подчелюстной железы. Здесь необходимо обеспечивать хороший контакт геля с датчиком на коже.
Подъязычная железа
Исследование подъязычной железы не имеет существенных различий в процедуре, по сравнению с исследованием подчелюстной железы. Датчик помещается на кожу в поперечной плоскости по срединной линии сразу под нижней челюстью, что позволяет визуализировать обе подъязычные железы. Важно отметить, что все усредненные структуры должны находиться в пределах 0,2 мм друг от друга, и любые резко выделяющееся значения тщательно оцениваются и отбрасываются и, если необходимо, повторно анализируются.
Патология
Патол, процессы в П. ж. сходны с таковыми при поражении других слюнных желез. На патол, состояние железы указывает увеличение подъязычных складок, болезненных при остром воспалении, безболезненных при хроническом, плотной консистенции при опухоли и мягкой консистенции при кистах П. ж.
Повреждения
П. ж. встречаются относительно редко. При огнестрельном ранении они, как правило, сочетаются с повреждениями костей лицевого черепа. Кроме того, встречаются случаи повреждения П. ж. диском в процессе препаровки зубов нижней челюсти под коронки, во время операции по поводу острых воспалительных процессов в подъязычной области, при удалении слюнного камня (см. Сиалолитиаз) из среднего или заднего отделов подчелюстного протока. Диагностировать повреждение железы можно при осмотре раны, в к-рой бывает хорошо видна железистая ткань. Больных беспокоит боль при разговоре, приеме пищи. В результате рубцевания раны отток секрета из протоков П. ж. может нарушаться, что ведет к возникновению ранулы — ретенционной кисты (см. Киста).
Заболевания
П. ж. включают реактивно-дистрофические процессы, острое и хроническое воспаление, кисты, опухоли (см. Слюнные железы).
Реактивно-дистрофические заболевания обычно не являются изолированным поражением П. ж.: они развиваются при системном поражении слюнных и слезных желез — болезни Микулича (см. Микулича синдром), всех экскреторных желез — синдроме Шегрена (см. Шегрена синдром), а также при других аутоиммунных и эндокринных заболеваниях (см. Слюнные железы). П. ж. при этом увеличивается в размерах, уплотняется, в дальнейшем наблюдается снижение ее функции.
Рис. 2. Подъязычная область при остром воспалении подъязычных слюнных желез: подъязычные складки неравномерной толщины (указано стрелками), слизистая оболочка подъязычной области отечна. Рис. 3. Подъязычная область при хроническом воспалении подъязычных слюнных желез: 1 — язык, 2 — уздечка языка, 3 — утолщенные, приподнятые подъязычные складки, 4 — бугристая поверхность правой подъязычной железы.
Воспаление П. ж. бывает острым и хроническим. Причиной острого могут быть вирусы эпидемического паротита при атипичном течении (см. Паротит эпидемический), гриппа (см.) и др. Заболевание начинается остро, сопровождается повышением температуры тела. Железа увеличена в размерах, при пальпации резко уплотнена, болезненна. Подъязычные складки при этом утолщены, слизистая оболочка полости рта отечна (рис. 2). Эти явления сохраняются 4—5 дней, затем инфильтрат медленно рассасывается, и состояние нормализуется. На 2—3-й день заболевания возможно развитие абсцесса. Лечение консервативное, в случае абсцесса — оперативное. Хрон, воспаление П. ж. наблюдается относительно редко, обычно бывает двусторонним и сочетается с поражением околоушных или подчелюстных слюнных желез (см. Околоушная железа, Подчелюстная железа). Клинически проявляется припухлостью П. ж. При отсутствии лечения железа медленно увеличивается, уплотняется, становится бугристой (рис. 3). Болезненность появляется лишь при обострении процесса. Лечение включает общие мероприятия, направленные на повышение резистентности организма, местно применяют новокаиновую блокаду. Кроме того, необходимо лечение сопутствующих заболеваний.
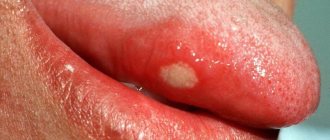
Наиболее частым патол, процессом в П. ж. является ретенционная киста, к-рая возникает при нарушении оттока секрета из П. ж. Оболочка кисты состоит из богатой кровеносными сосудами соединительной ткани, пучки к-рой проникают в соединительнотканные прослойки долек П. ж. В периферических отделах оболочки кисты располагаются вытянутые клетки типа фибробластов, очень редко на внутренней поверхности оболочки обнаруживаются один — два ряда клеток кубического или многорядного цилиндрического эпителия. Первый клин, симптом кисты — появление припухлости в подъязычной области (безболезненной, мягкой или упругоэластической консистенции), к-рая, медленно увеличиваясь, может распространиться в подчелюстную область. При истончении слизистой оболочки дна полости рта в подъязычной области может наступить самопроизвольное вскрытие кисты и ее опорожнение. В этом случае она уменьшается в размерах или вовсе не определяется, но спустя нек-рое время (недели, месяцы) вновь появляется и увеличивается. Лечение кисты — оперативное: проводят цистотомию (вскрытие кисты и опорожнение) или удаляют кисту вместе с П. ж.
АНАТОМИЯ
Обновите свои знания по анатомии
Околоушные железы состоят из призматического тела и двух удлиненных частей: передняя часть расположена на глубокой части жевательной мышце, а более глубокие удлиненные части, которые достигают боковой стенки глотки, проходят между прешиловидными мышцами и шилонижнечелюстной связкой.
Подчелюстные железы расположены в подчелюстном пространстве под дном ротовой полости, они имеют мезиальное расширение, называемое «крючком». Выводной Вартонов проток исходит из этого расширения, которое расположено у основания уздечки языка и открывается в подъязычный сосочек.
Подъязычные железы представляют собой группу желез, расположенных в подъязычном пространстве, которые ограничены впадиной языка, дном полости рта и подбородочно-подъязычной мышцей.
Железы внешней, внутренней и смешанной секреции
Нормальное функционирование человеческого организма зависит от регуляторных систем. К ним относят системы желез человека.
Железы заставляют работать все органы и ткани с помощью ферментов и гормонов. Таким образом организм существует как единое целое.
Железа
– это орган, который производит какое-либо вещество необходимое для организма.
Эти вещества могут выделяться в качестве секрета, на поверхность тела, либо в полость тела. А также в качестве гормона прямо в кровь.
· Железы внешней секреции называют − экзогенные.
· Железы внутренней секреции – эндогенные.
Приставка экзо- от греческого слова (eхo) обозначает «вне, снаружи»;
Приставка эндо — (endon) – внутри.
Железы внешней секреции
– экзогенные. Они вырабатывают вещества («секрет») и выводят их во внешнюю среду организма либо в его полость.
Потовые железы
.
Это кожные железы, выделяющие секрет в виде пота на поверхность тела.
Пот
— это водный раствор солей и органических веществ.
В результате обильного потоотделения в жаркое время года, происходит охлаждение организма.
А также удаление вредных для него продуктов обмена, ядовитых веществ, которые могли попасть в организм вместе с пищей или лекарствами.
Потовые железы распределены практически по всей поверхности тела. Большое количество их находиться на ладонях, ступнях, а также на лбу.
Молочные железы
— это видоизменённые потовые железы. Они есть как у женщин, так и у мужчин. По структуре схожи, но отличаются только степенью развития.
Железы состоят из отдельных долей. Они образуют ветвящиеся трубочки –млечные протоки. На конце их имеются расширения в виде долек.
В каждой дольке находиться млечные желёзки. Они образуют секрет
– молоко.
Доли разделены слоями рыхлой соединительной и жировой ткани.
Особенность молочной железы состоит в том, что она функционирует лишь в период вскармливания младенца.
Сальные железы.
Расположены в коже человека и состоят из разветвлённых концевых отделов в виде мешочка и выводного протока.
Сам мешочек наполнен секреторными клетками с жировыми вакуолями.
В ходе секреции эти клетки полностью разрушаются и все их содержимое превращается в секрет, то есть кожное сало.
Сальные железы имеют выводные протоки, которые впадают в волосяной канал.
Они находятся практически во всех частях тела. Отсутствуют на ладонях и ступнях.
Следующие железы внешней секреции
–слёзные.
Состоят из нескольких групп небольших альвеолярно-трубчатых желез, которые располагаются в лобной кости. Железы имеют выводные протоки
, которые открываются в
слёзный мешок
. Из него и выделяется прозрачная слёзная жидкость.
Слезы на девяноста восемь процентов состоят из воды, а оставшиеся два процента приходиться на белок, мочевину, минеральные соли, фермент лизоцим
.
Функции секрета слёзной железы
, то есть слез.
Они очищают поверхность глаза от пыли, ворсинок и других загрязнений.
Слезы регулярно омывают глаз. При этом предохраняют его от пересыхания.
Слезы участвуют в питании роговицы. А также защищают от вредоносных микроорганизмов;
Так же к железам внешней секреции относят слюнные железы
, которые расположены в ротовой полости. Их выводные протоки выходят в полость тела.
У человека, кроме мелких слюнных желез, которые находится в слизистой оболочке языка, нёба, щёк и губ, есть ещё три пары крупных слюнных желез: околоушная, подчелюстная и подъязычная.
Железы выделяют секрет ─ слюну
.
Это бесцветная жидкость, которая в основном состоит из воды и неорганических веществ.
Так же слюна содержит белок муцин, который придаёт слюне слизные свойства. Он необходим для образования пищевого комка, который затем легко проглатывается.
В слюне содержится фермент лизоцим, который убивает бактерии.
У человека за сутки выделяется примерно 1,5 литра слюны.
Железы желудка,
также относят к железам внешней секреции.
Как вы знаете слизистая оболочка желудка имеет складки, благодаря которым площадь перевариваемой поверхности увеличивается.
В эпителии желудка имеются желудочные ямочки, которые представлены железами желудка.
Они выделяют желудочный сок, в составе которого имеется соляная кислота и пищеварительные ферменты.
Железы кишечника.
Слизистая оболочка тонкого кишечника выделяет сок. Он содержит ферменты, аминокислоты, мочевину, лейкоциты и слизь.
Ферменты необходимы для расщепления поступивших частиц до молекул пищевых веществ. Слизь необходима для защиты слизистой оболочки, а также для прикрепления ферментов.
Железы внутренней секреции.
Гипофиз
─ мозговой придаток в форме округлого образования, который расположен на нижней поверхности головного мозга.
Гипофиз
— это главная железа внутренней секреции. От его работы зависит деятельность других желез.
Он состоит из 2 частей желез, которые объединены в одном органе.
Первая железа — передняя доля вырабатывает гормоны, которые регулируют работу других желез.
Вторая железа — задняя доля гипофиза и промежуточная часть состоят из нервных клеток. Здесь происходит накопление гормонов гипоталамуса.
Подробнее гормоны и их действие на организм человека мы рассмотрим в следующем уроке
.
Ещё одна железа внутренней секреции ─ эпифиз
─ шишковидное тело серовато-красного цвета, которое расположено в центре мозга. По форме напоминает сосновую шишку, поэтому его так и называют.
Секреторная функция этой железы зависит от освещённости.
Эпифиз регулирует биологические ритмы организма (суточные биори, сезонные и другие).
Так же он тормозит работу гипофиза. Регулирует рост организма и половое развитие.
Так же к железам внутренней секреции относят щитовидную железу.
Она расположена в области шеи и состоит из двух долей.
Гормоны щитовидной железы учувствуют:
· В регуляции обмена веществ,
· В росте отдельных клеток,
· В созревании тканей и органов.
· В обмене белков, жиров и углеводов.
Гормоны щитовидной железы имеют в своём составе йод. Поэтому щитовидная железа её и накапливает. Этот элемент необходим для её здоровья и благополучия.
Организму требуется всего 0,3 мг йода в день. Обратите внимание на продукты, которые содержат йод.
В области щитовидной железы имеются ещё четыре небольшие паращитовидные железы.
Их количество может варьировать у разных людей от двух до восьми. Типичное количество 4 железы.
Они вырабатывают гормон, который контролирует уровень кальция в организме.
Надпочечники
, также относят к железам внутренней секреции.
Они расположены над правой и левой почками. Надпочечники состоят из двух структур — коркового вещества и мозгового вещества.
Правой надпочечник имеет треугольную формы, а левый форму полумесяца.
Надпочечники вырабатывают большое количество гормонов. Они регулируют обмен веществ организма, а также адаптируют его к неблагоприятным условиям.
Один из гормонов который вы все знаете это адреналин. Его выработка резко увеличивается во время стрессовых состояниях, ощущении опасности, при тревоге, страхе, и шоковых состояниях.
Железы внешней секреции
выделяют секрет на поверхность тела, либо в полость тела.
Железы внутренней секреции
выделяют — гормон непосредственно в кровь.
Также промежуточные железы
смешанной секреции. Они выделяют одновременно и гормоны, и такие вещества как ферменты, пищеварительные соки, как в кровь, так и полость тела.
К ним относят половые железы семенники
у мужчин
, и
яичникиу женщин
.
Эти железы выделяют половые клетки сперматозоиды у мужчин и яйцеклетки у женщин. Благодаря чему осуществляется внешняя секреция.
А также выделяют половые гормоны в кровь. Таким образом осуществляется внутренняя секреция. У мужчин преобладают гормоны андрогены, а у женщин эстрогены, которые определят пол, половое созревание и поведение.
Ещё одна железа смешенной секреции – печень
.
Является самой крупной железой человека. Она расположена справа в брюшной полости под диафрагмой.
Печень состоит из долей
,
правойи левой
. Каждая из которых состоит из тысячи долек призматической формы.
В печени вырабатывается желчь. Которая поступает в желчный пузырь. Его протоки открываются в двенадцатиперстную кишку.
Печень является важнейшим депо крови. В ней задерживается четвертая часть всей крови организма.
Она контролирует постоянство внутренней среды организма — гомеостаз. В ней образуется и накапливается витамин А.
Печень выводит из организма токсины, например, алкоголь. Поддерживает постоянную температуру тела.
Кроме того, печень способна к регенерации, то есть к восстановлению утраченных частей.
Ещё одна железа смешанной секреции – поджелудочная железа.
Является второй по величине после печени.
Представлена дольчатым образованием, которое расположено в брюшной полости позади желудка. Она тесно прилегает к двенадцатиперстной кишке.
Поджелудочная железа имеет экзокринную
и
эндокринную части
.
Первая открывает свои протоки в двенадцатиперстную кишку и выделяет панкреатический сок, который содержит ферменты необходимые для пищеварения. Таким образом осуществляется внешняя секреция.
Эндокринная вторая часть поджелудочной железы состоит из клеток Лангерганса. Они осуществляют внутреннюю секрецию, то есть выделяют гормон инсулин в кровь, который участвует в углеводном обмене.
Вилочковая железа (тимус).
Своё имя вилочковая железа получила благодаря характерной форме, напоминающей трезубую вилку или, даже, посох Посейдона. Вилочковая железа имеет ещё одно имя — тимус, что в переводе с греческого означает «жизненная сила».
Тимус находиться в верхней части грудной клетки. Железа, состоящая из двух долей, нижние части которых широкие, а верхние узкие.
В тимусе
образуются клетки – лимфоциты
, которые распознают и уничтожают вредные вещества для организма. Таким образом они отвечаю за иммунную функцию организма.
Железы внешней секреции:
Железы внутренней секреции:
Железы смешанной секреции:
НОРМАЛЬНАЯ УЛЬТРАЗВУКОВАЯ АНАТОМИЯ
Околоушные железы
Околоушные железы, которые являются самыми большими из слюнных желез, заключены в отдельную фасцию, которая проникает в железы, образуя разнообразные дольки. В поперечном разрезе околоушная железа представляет собой резко отчерченный, однородный орган, с промежуточной эхогенностью (Рис. 1).
Рис. 1. Нормальная околоушная железа.
Железу можно четко отличить от подкожной жировой ткани. Передняя часть железы восседает на жевательной мышце и может быть отдифференцирована от щечной жировой ткани, которая имеет более низкую эхогенность, при сокращении и релаксации жевательных мышц. Задняя часть железы расположена в ретромандибулярной ямке и четко отграничена спереди восходящей ветвью нижней челюсти, а сзади – грудино-ключично-сосцевидной мышцей и сосцевидным отростком. Медио-каудальнее нижнего полюса околоушной железы можно различить заднее брюшко двубрюшной мышцы и внутреннюю сонную артерию. Важно помнить, что небольшая часть околоушной железы может быть скрыта акустической тенью нижней челюсти.
Внутри и вокруг железы может быть обнаружена внутренняя яремная вена и позадичелюстная вена, которые расположены в железистой паренхиме и при этом могут быть визуализированы, особенно в продольной проекции. В поперечных проекциях, дистальнее позадичелюстной вены, проецируется шиловидный отросток на железистую паренхиму, который не следует путать с сиалолитиазом. Лицевой нерв обычно не виден. Однако при использовании современных датчиков с высоким разрешением, иногда можно получить сонографическое изображение основного выносящего канала.
Подчелюстная железа
Подчелюстная железа простирается краниально до нижней челюсти и подбородочно-подъязычной мышцы и имеет тесную связь с передним брюшком двубрюшной мышцы. Подчелюстная железа окружает в виде дуги заднюю границу подбородочно-подъязычной мышцы и часто достигает вентро-медиально подъязычной железы. Эхогенные структуры с элементом акустического затенения часто проецируется в области ворот подчелюстной железы. В этой зоне необходимо проводить дифференциальную диагностику между элементами подъязычной кости и сиалолитов подчелюстной железы, которые могут иметь сопоставимые характеристики при визуализации [2,7]. Характеристики сонографического изображения подчелюстной железы включают промежуточную эхогенную структуру с правильным эхо-рисунком, соответствующим эхо-картине паренхимы околоушной железы (рис.2).
Рис. 2. Нормальная подчелюстная железа.
Внутри и вокруг железы сонографически легко различается лицевая артерия и лицевая вена, которые проходят через железу. Траектория выносящего протока железы иногда может быть визуализирована с помощью ультразвуковых датчиков высокого разрешения, даже в случае отсутствия обструкции протока. Если речь идет о дифференциации элементов подъязычной кости, то во время глотательных движений наблюдаются ее смещения.
Подъязычная железа
Визуализация подъязычной железы иногда может быть проблематичной. Подъязычная железа расположена под слизистой оболочкой в полости рта, ниже в проекции кончика языка, рядом с уздечкой языка. Дорзальная часть желез часто касается поверхности подчелюстной железы.
Железа ограничена вентрально и медиально подбородочно-подъязычной и подбородочно-язычной мышцами, а каудально – нижней челюстью. Короткие выводные протоки обычно не могут быть визуализированы. Накопление слюны может быть обнаружено внутри и вокруг подъязычной железы, которое образует ранулу (Рис. 3).
Рис. 3. Подъязычная ранула.
Гистология
Слюнные железы представляют собой разветвленные железы, состоящие из концевых, или секреторных, отделов и выводных протоков. Каждая железа покрыта соединительнотканной капсулой с отходящими от нее внутрь органа прослойками соединительной ткани, в к-рых проходят кровеносные сосуды и нервы. Эти прослойки делят железу на доли и дольки, основу к-рых образуют разветвления мелкого выводного (внутридолькового) протока, переходящие в концевые (секреторные) отделы. Концевые отделы С. ж. состоят из железистых, секреторных клеток (гландулоцитов) и расположенных кнаружи от них миоэпителиальных клеток (миоэпителиоцитов). В гландулоцитах происходит образование секрета. По характеру выделяемого секрета различают белковые, или серозные (околоушная железа и железы Эбнера), слизистые (напр., небные железы) и смешанные (подчелюстная, подъязычная, щечные, передняя язычная, губные) железы. По механизму отделения секрета слюнные железы относятся к мерокриновым (см. Железы).
Гландулоциты имеют коническую форму с заостренной вершиной и расширенным основанием. Электронно-микроскопические исследования (см. Электронная микроскопия) показали, что на боковых и базальных поверхностях гландулоцитов плазмолемма образует выступы, складки и впячивания в цитоплазму. Боковые поверхности имеют десмосомы (см.) и замыкающие пластинки, обеспечивающие связь между клетками. На апикальных краях выявляются микроворсинки, количество к-рых возрастает с повышением секреторной активности железы. В цитоплазме имеются хорошо развитый эндоплазматический ретикулум (см.), рибосомы (см.) и комплекс Гольджи (см. Гольджи комплекс).
Концевые отделы белковых (серозных) С. ж. образованы гланду-лоцитами конической или пирамидальной формы с базофильной цитоплазмой и округлыми ядрами — так наз. сероцитами (serocytus). Между сероцитами располагаются тонкие, не имеющие собственных стенок, межклеточные секреторные канальцы, являющиеся продолжением полости концевых отделов.
Концевые отделы слизистых С. ж. образованы гландулоцитами, имеющими очень светлую, плохо окрашивающуюся цитоплазму с многочисленными вакуолями и темное ядро — так наз. мукоциты (mucocytus . Секрет в мукоцитах образуется в виде гранул муциногена, к-рые сливаются в крупную каплю слизи, занимающую апикальную часть клетки, ядра при этом смещаются к основанию клетки и уплощаются.
Рис. 2. Схематическое изображение смешанной слюнной железы: 1 — белковые концевые отделы; 2 — смешанный концевой отдел; 3 — полулунпе из белковых секреторных клеток (серозное полулуние); 4 — слизистый концевой отдел; 5 — вставочный проток; 6 — исчерченный проток.
В смешанных железах наряду с чисто белковыми концевыми отделами имеются смешанные отделы, в состав к-рых входят как слизистые, так и белковые клетки. При этом центральную часть смешанного отдела занимают крупные светлые мукоциты, а более темные сероциты лежат по периферии концевого отдела в виде полулуния — так наз. серозного полулуния, или полулуния Джануцци — semilima serosa (рис. 2).
Миоэпителиальные клетки (миоэпителиоциты) располагаются на базальной мембране С. ж. кнаружи от гландулоцитов, охватывая их своими цитоплазматическими отростками, сокращение к-рых способствует выведению секрета из концевых отделов и продвижению его вдоль протоков. Концевые отделы переходят во вставочные протоки (ductus intercalati), выстланные низким кубическим или плоским эпителием. Они хорошо развиты в околоушной железе, более короткие в подчелюстной железе и почти полностью отсутствуют в подъязычной. Вставочные протоки переходят в исчерченные протоки (ductus striati), или трубки Пфлюгера, выстланные высоким кубическим эпителием, цитоплазма к-рого имеет характерную исчерченность. Электронно-микроскопическое исследование позволяет выявить здесь два вида клеток: темные и светлые (более многочисленные). Исчерченным протокам приписывают функции выведения секрета и участия в процессах его концентрации. Существуют данные о том, что клетки исчерченных протоков принимают участие в выработке гормоноподобных веществ, в частности инсулиноподобного белка. В слизистых железах исчерченных протоков нет. Внутридольковые выводные протоки продолжаются в междольковые, выстланные двурядным эпителием, к-рые, сливаясь, образуют общий выводной проток, выстланный в конечном отделе многослойным плоским эпителием.
Кровоснабжение С. ж. осуществляют ветви наружных сонных артерий (см.), оттекает кровь в систему наружной и внутренней яремных вен (см.). Особенностью кровеносной системы С. ж. является наличие многочисленных артериоловенуляр-ных и артериовенозных анастомозов, по к-рым кровь из артерий и артериол попадает в вены и венулы, минуя капиллярное русло, что способствует перераспределению крови в железе.
Лимфа оттекает в подбородочные, подчелюстные и глубокие шейные лимф. узлы.
Парасимпатическую иннервацию осуществляют верхнее слюноотделительное ядро лицевого и нижнее слюноотделительное ядро языкоглоточного нервов, симпатическую иннервацию — наружное сонное сплетение, в формировании к-рого принимают участие ветви верхнего шейного узла симпатического ствола.
ПАТОЛОГОАНАТОМИЧЕСКИЕ РЕЗУЛЬТАТЫ
Вставка 4 содержит краткий список вариантов патологии слюнных желез.
| Вставка 4 Варианты патологии слюнных желез
|
Острый сиалоаденит
Поскольку нам приходится иметь дело с парными органами, важно сравнивать обе железы в одной картинке. Характерные находки объясняются воспалительным отеком и увеличением содержания жидкости в паренхиме, которая трансформируется в процессе воспаления. Обычно мы видим следующее:
- Диффузное расширение всей пораженной железы.
- Орган может быть четко отграничен от смежных структур.
- Структура паренхимы выглядит рыхлой, неоднородной, грубо текстурированной и более гипоэхогенной.
- Ограниченные гипоэхогенные образования могут быть обнаружены как сопутствующая воспалительная реакция внутрижелезистых лимфатических узлов.
- Зоны разжижения (как признаки образования абсцессов) визуализуруются гипоэхогенными с гиперэхогенной окружающей стенкой и выраженным дистальным усилением сигнала.
- Грубо структурированные гиперэхогенные эхо-сигналы, в центре таких очагов разжижения, могут соответствовать очагам некротизированных тканей.
Хронический сиалоаденит
Сонографическое изображение сильно зависит от продолжительности и степени воспаления железистой паренхимы. Как и в случае острого сиалоаденита, неоспоримая дифференциальная диагностика между различными патогенными формами хронического сиалоаденита не может быть поведена с помощью одной сонографии. Обычно мы видим следующее:
- Четкое увеличение неровности эхотекстуры.
- Внутренняя структура имеет неоднородную картину, наиболее вероятно вследствие фиброзных изменений паренхимы.
- Формируются небольшие кистозные эхо-очаги, которые соответствуют ограниченной эктазии протоков (Рис .4).
- Иногда конкременты внутри железы определяются как эхогенные структуры с дистальной акустической тенью.
Рис. 4. (A) Хронический сиалоаденит околоушной железы. (B) Сиалоцеле околоушной железы. (C) Дилатация протока Стенсона (стрелки).
Дифференциальный диагноз имеет важное значение в следующих ситуациях:
- Пациенты, страдающие синдромом Гужеро-Шегрена, имеют сонографические признаки увеличенных, неоднородно структурированных, гипоэхогенных слюнных желез. Внутри паренхимы обнаруживаются многочисленные ограниченные гипоэхогенные образования, что может быть связано с кистозным расширением протоков, с одной стороны, или с увеличением внутрижелезистых лимфатических узлов, с другой стороны. Сонографически структура слюнных желез выглядит в виде «облачности».
- Сиалоаденит эпителиоидных клеток (синдром Хеерфорда) сонографически характеризуется богатой эхо-структурой, прерываемой многочисленными увеличенными лимфатическими узлами, которые проявляются как гипоэхогенные новообразования.
- Опухоль Кютнера подчелюстной железы визуализируется как образование с невыраженным эхо-сигналом в определённой части подчелюстной железы, которое легко ошибочно принимается за аденому.
- Ультразвук помогает обнаруживать изменения после лучевой терапии. Эхогомогенная картина исчезает после облучения, при этом более гипоэхогенный, а иногда и неправильный рисунок является признаком потери функции.
- Другие вторичные патологические изменения (отек, инфекции и опухоли мягких тканей) вокруг слюнных желез легко отличаются от первичной патологии слюнных желез.
Абсцесс околоушной железы
Эволюция воспалительного процесса характеризуется гипо-, анэхогенным поражением с неправильными краями. Обычно мы видим следующее:
- Гипо-, анэхогенное поражение с неправильными краями.
- Периферическая гиперваскуляризация, которая определяется при цветном доплеровском сканировании.
- В случае частичных некротических изменений, определяются лимфатические узлы с анэхогенными областями некроза.
- В случае образования свища, определяется фистула, которая достигает кожных покровов окруженная отечными тканями.
Важным начальным признаком абсцесса является появление сосудов с линейным и достаточно правильным направлением, которое впоследствии меняется на более неправильное, и характеризуется многочисленными анастомозами, что может быть определено увеличением интенсивности цветного доплеровского сигнала. В абсцессах цветной доплеровский сигнал имеет периферическую структуру, потому что в этом случае сосуды переплетаются по периферии абсцесса.
Увеличение лимфатических узлов
Лимфатические узлы могут быть обнаружены внутри околоушной железы. Однако, только вокруг подчелюстной железы, из-за особенностей эмбриологического развития. В околоушной железе группа малых лимфатических узлов (3-5 мм) расположена по ходу позадинижнечелюстной вены. Эти лимфатические узлы осуществляют лимфоотток из евстахиевой трубы, наружного слухового канала и глубоких областей лица. Внутрижелезистые и внежелезистые лимфатические узлы в норме не превышают 9 мм в диаметре.
На ультразвуковом изображении сонографически ничем не примечательной железистой паренхимы можно выявить преимущественно множественные гипоэхогенные образования, которые зачастую не имеют какого-либо дистального усиления сигнала. Сонографически, как правило, невозможно получить достоверные признаки, которые позволили бы провести окончательный дифференциальный диагноз между доброкачественным и злокачественным увеличением лимфатических узлов.
Надежное проведение дифференциальной диагностики между реактивным лимфаденитом (Рис. 5), неходжкинской лимфомой (Рис.6), MALT лимфомой или внутрижелезистого метастатического распространения невозможно лишь на основании сонографических данных.
Рис. 5. Патологический лимфатический узел.
Рис. 6. Первичная лимфома околоушной железы.
Клинические признаки, число, расположение, а иногда и текстура узлов могут привести к диагнозу, но не заменяют гистологический анализ. Как и при увеличении лимфатических узлов шеи, некоторые авторы упоминают так называемый «hilus» (ворота), как признак реактивного лимфаденита.
Кистозные опухоли
Врожденные или приобретенные кисты слюнных желез обычно заполняются прозрачной жидкостью. Мы обычно видим эхонегативную опухоль с четкими границами и с дистальным усилением сигнала (Рис.7).
Рис. 7. Киста слюнной железы (стрелки обозначают околоушную железу, наконечники стрелки обозначают кисту).
Важно отметить, что если кистозные опухоли обнаруживаются сонографически в обеих околоушных железах, и если при этом имеется соответствующий анамнез заболевания, то необходимо заподозрить лимфоэпителиальные кисты, вызванные ВИЧ-инфекцией.
Сиалолитиаз
Несмотря на то, что обычно обнаруживается признак дистальной акустической тени, отражение сигнала иногда может быть нечетким или недостаточным. Это явление является результатом отраженной ультразвуковой составляющей, которая не достигает датчика, а рассеивается из плоскости изображения. Обычно мы видим эхонепроницаемый объект с четким признаком дистальной акустической тени (Рис.8) и дилатацией выводных протоков.
Рис.8. Внутрижелезистый сиалолитиаз подчелюстной железы.
Камни протока околоушной железы содержат органические компоненты и визуализируются с большим усилием. Иногда может быть обнаружен только отчетливый эхонепроницаемый объект без дистальной акустической тени. Однако, во многих из этих случаев дилатация выносящих протоков слюнных желез может рассматриваться как еще один косвенный признак развития сиалолитиаза, в случае, если конкремент не может быть четко идентифицирован. Тем не менее, расширение протока может быть также вызвано рубцовыми изменениями соединительной ткани (например, ситуация после неадекватно выполненного разреза протока или после острого воспаления). Конкременты диаметром от 1,5 до 2 мм и более, расположенные в области крупных слюнных желез, могут быть достоверно выявлены во время сонографии.
Важно отметить, что точное определение положения сиалолитов (внутрижелезистых, внежелезистых и внутрипротоковых) имеет большое значение. Дифференциальный диагноз важен как в случае наличия воздуха внутри протоков, так и в случае пневмопаротита, инородных тел, ангиолитиаза и кальцинированных лимфатических узлов или артериовенозных мальформаций (рис.9).
Рис. 9. Артериовенозная мальформация слюнных желез.
Помните, из-за ее ограниченной чувствительности и ограниченной отрицательной прогностической значимости, сонография не позволяет надежно исключать небольшие конкременты слюнных желез. Необходимы дальнейшие диагностические исследования для выявления конкрементов у пациентов с нормальными сонографическими данными и подозрением на литиаз.
Сиалоаденоз (сиалоз)
Все крупные слюнные железы могут одновременно поражаться сиалоаденозом. Сиалоаденоз – это не воспалительное состояние, характеризующееся двусторонним увеличением слюнных желез, чаще всего околоушных желез. Обычно мы видим, что железы выглядят неотчетливо увеличенными, с трудом дифференцируются от окружающих структур, их эхо-структура выглядит гомогенно гиперэхогенной, также при сиалоаденозе не выявляются опухолеподобные поражения. В некоторых случаях околоушная железа настолько увеличена, что ультразвуковое исследование требует низкочастотного датчика для оценки глубокой части.
Доброкачественные эпителиальные опухоли слюнных желез
Четко определенная граница между окружающими тканями слюнной железы и самой опухолью является характерной чертой доброкачественной опухоли слюнной железы. Поскольку ультразвуковое исследование неспособно визуализировать нервы, невозможно достоверно установить взаимосвязь опухолей околоушной железы с лицевым нервом.
Плеоморфные аденомы имеют однородную/гипоэхогенную текстуру. Однако, иногда могут быть заметны неоднородные структуры с твердыми и кистозными включениями. В этих случаях характерным признаком является дистальное усиление сигнала (рис.10).
Рис. 10. Плеоморфная аденома околоушной железы.
Мономорфные аденомы (аденолимфомы) также могут визуализироваться сонографически однородными и гипоэхогенными, как и в случае плеоморфных аденом. Если доля кистозных структур высока, аденолимфома также может проявлять себя полностью без эхо-сигнала с протяженным дистальным усилением. Иногда в опухоли могут быть идентифицированы перегородки.
Оставшиеся менее распространенные типы доброкачественных опухолей слюнных желез (например, базальноклеточные аденомы, онкоцитомы, лимфоэпителиальные поражения) также имеют сходные неспецифические сономорфологические признаки.
Окончательная сонографическая идентификация и дифференциальная диагностика между различными типами доброкачественных опухолей слюнных желез в настоящее время невозможна, хотя значительная кистозная часть в новообразовании имеет тенденцию указывать на аденолимфому, а отсутствие кистозных областей указывает на плеоморфную аденому. В определенной степени, опухоли околоушной железы могут быть отнесены к «поверхностной» или «глубокой» части железы.
Доброкачественные неэпителиальные опухоли слюнных желез
Лимфангиомы и гемангиомы (Рис. 11 и 12) имеют сходные сономорфологические характеристики, что делает невозможным проведение между ними дифференциальной диагностики.
Рис. 11. Внутрижелезистая лимфангиома.
Рис. 12. Подчелюстная гемангиома.
Во время исследования могут быть обнаружены рыхлосвязанные альвеолярные структурные компоненты, состоящие частично из гипоэхогенных и гипергеогенных областей. Сонографическое исследование позволяет оценить глубину проникновения и распространение этой опухоли в соответствующую слюнную железу и в зону окружающих мягких тканей.
Внутрижелезистые и внежелезистые липомы (Рис. 13) проявляются как резко отграниченные, овоидные образования, с гипоэхогенным и однородным характером отражения сигнала.
Рис. 13. Четко определяемая липома.
Липома имеет более характерную картину гипоэхогенного отражения сигнала, чем остальная паренхима слюнной железы, но ее эхо-текстура более гиперэхогенна, чем у других типов внутрижелезистых опухолей, и при этом она имеет линейную гиперэхогенную перистую текстуру.
Злокачественные опухоли слюнных желез
Обычно мы видим нечеткий край и неоднородную эхо-текстуру. Возможно описать связь между инвазивным ростом опухоли и окружающей тканью. Невозможно обнаружить вовлечение в злокачественный процесс лицевого нерва. Наиболее распространенными злокачественными опухолями слюнных желез являются мукоэпидермоидная карцинома, аденокистозная карцинома, карцинома, возникающая в плеоморфной аденоме и метастазы отдаленного происхождения (рис. 14).
Рис. 14. Метастатическая меланома в околоушной железе (стрелки обозначают околоушные железы, наконечники стрелки обозначают метастазы).
Показания для проведения сонографического исследования иногда отсутствуют, так как на дооперационном этапе невозможно с полной уверенностью выявить доброкачественную или злокачественную природу развитию опухоли. Если подозревается злокачественный процесс, то тонкоигольная аспирационная биопсия под ультразвуковым контролем может быть полезным инструментом для более точного классифицирования опухоли на дооперационной стадии.
Важно отметить, что если края опухоли не могут быть точно отображены при сонографическом исследовании, особенно когда опухоль достигает костной или глубокой структуры, диагностическую визуализацию пациента следует расширить в любом случае до компьютерной томографии и/или магнитно-резонансной томографии.
Синдром Гужеро-Шегрена
Синдром Гужеро-Шегрена возникает в случае инвазии лимфоцитов и разрушения экзокринной железы. Это второй наиболее распространенный аутоиммунный синдром после ревматоидного артрита, который поражает слюнные железы в 40-80% случаев. Это приводит к более высокой заболеваемости лимфомами в околоушных железах и слюнно-каменной болезнью. Обычно мы видим следующее:
- На ранней стадии сонография в норме.
- Позже происходит увеличение желез и масштабные структурные нарушения.
- Железа неоднородна.
- В более поздней стадии при сонографическом исследовании выявляется сиалоектазия и выраженная гиперваскуляризация при цветной доплеровской ультрасонографии слюнных желез.
Интраоперационная роль сонографии стала важной после введения минимально инвазивных операционных методов в хирургию слюнной железы. Во время операции, если эндоскопическое наблюдение за хирургическим полем невозможно, можно использовать сонографическое наведение для:
|
Рис. 15. Минимально инвазивные процедуры под ультразвуковым контролем.
Рис. 16. Терапевтическая внутрижелезистая инъекция Ботокса.
Цветная доплеровская ультрасонография слюнных желез
Стандартное B-сканирование – это хорошо зарекомендовавший себя инструмент диагностики заболеваний слюнных желез. Для опухолей, расположенных в слюнных железах, все большой интерес представляет собой неинвазивный сбор клинической информации, такой как рост и инвазивность, а также постановка точного диагноза перед операцией. До того, как стали доступны преимущества сложной ультразвуковой обработки, выполнялось стандартное исследование с сопоставлением простых сономорфологических критериев, таких как анэхогенные области, с конкретными гистологическими объектами. Этого легко можно добиться, даже если купить портативный УЗИ аппарат.
В течение последних нескольких лет цветная доплеровская сонография хорошо зарекомендовавшая себя, как неотъемлимая часть хирургии головы и шеи, лор органов и челюстно-лицевой хирургии, особенно в рамках предоперационной оценки опухолей и шейных лимфатических узлов.
Цветная дуплексная сонография
Цветная дуплексная сонография (Вставка 5) представляет собой комбинацию сонографии в В-режиме, импульсной доплерографии и цветового кодирования перфузионных областей. Основным принципом цветной дуплексной сонографии является сдвиг частоты передаваемого сигнала, который обусловлен отражением от движущихся эритроцитов. Скорость и направление, по которым приближаются эритроциты и удаляются от датчика, предоставляют информацию, необходимую для проведения дуплексной сонографии.
| Вставка 5 Цветная дуплексная сонография
|
Возможность использования усилителей доплеровского сигнала, для достижения улучшенной визуализации опухолевой васкуляризации, предоставила новые возможности для характеристики новообразований. Анализ микроваскуляризации и изменений, которые зависят от времени после введения усилителя доплеровского сигнала, а также эластография, являются перспективными новыми инструментами для определения особенностей, которые помогают определять, являются ли конкретные изменения типичными для некоторых типов опухолей слюнных желез (Рис.17).
Рис. 17. Исследование слюнных желез с помощью энергетической доплерографии.
Врач-диагност должен знать следующее:
|
Теория и практический опыт в ультразвуковой диагностике патологии слюнных желез
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
В отечественной и зарубежной литературе встречается много работ, посвященных сиалогии (от греч. Sialon — слюна и logos — учение) — науке о заболеваниях и повреждениях слюнных желез, методах их диагностики и лечения. По данным разных авторов, на долю заболеваний слюнных желез приходится до 24% всей стоматологической патологии. В настоящее время в клинической практике наиболее часто встречаются дистрофические, воспалительные заболевания слюнных желез (сиалоаденозы, сиалоадениты), а также опухоли и врожденные пороки развития слюнных желез. Кроме того, патологические изменения слюнных желез часто сопутствуют другим заболеваниям (сахарный диабет, бронхоэктатическая болезнь, саркоидоз, цирроз печени, гипертриглицеридемия, лимфогранулематоз и др.).
Для диагностики заболеваний слюнных желез используются различные инструментальные методы [1]:
- рентгенография (при подозрении на образование камней в протоках слюнных желез, однако в 20% камни поднижнечелюстных слюнных желез и 80% околоушных слюнных желез нерентгеноконтрастны);
- сиалография (исследование протоков слюнных желез с рентгеноконтрастным веществом, редко оказывается полезно при дифференцировании опухолей от воспалительных процессов, однако она может помочь дифференцировать объемное образование слюнных желез от образований в соседних тканях. У больных с подозрением на аутоиммунное заболевание слюнных желез может обнаружиться характерная картина мешотчатого расширения протоковой системы. При острой инфекции слюнных желез сиалографию предпринимать не следует [2]);
- компьютерная томография вместе с сиалографией;
- ультразвуковой метод (является наиболее доступным, безопасным и информативным в процессе дифференциальной диагностики патологического состояния слюнных желез).
Анатомия слюнных желез [3]
Выделяют три пары больших слюнных желез (СЖ) и много малых. К большим относят парные околоушные, поднижнечелюстные и подъязычные СЖ. Околоушная слюнная железа (ОУСЖ) расположена на наружной поверхности ветви нижней челюсти у переднего края грудиноключично-сосцевидной мышцы, а также в позадичелюстной ямке. Размеры колеблются в значительных пределах: длина 48-86 мм, ширина 42-74 мм, толщина 22-45 мм. ОУСЖ покрыта околоушной фасцией, которая является ее капсулой и плотно сращена с ней. Иногда у переднего края ОУСЖ располагается добавочная долька размером 10-20 мм, имеющая свой проток, впадающий в околоушный. Из железы околоушный проток выходит на границе ее верхней и средней трети, затем он проходит по наружной поверхности жевательной мышцы параллельно скуловой дуге и поворачивает на 90° кнутри, пронизывая жировую клетчатку и щечную мышцу. Проекция околоушного протока на кожу щеки определяется на линии, соединяющей козелок ушной раковины и угол рта. Открывается околоушный проток в преддверии полости рта на уровне 1-2 больших коренных зубов. Диаметр протока в среднем 1,5-3,0 мм, его протяженность 15-40 мм. В толще железы проходят ветви наружной сонной артерии, лицевой нерв и его ветви, ушно-височный нерв. Вокруг ОУСЖ и в ее паренхиме располагается много лимфатических узлов (рис. 1), которые могут являться первичным или вторичным коллектором для отвода лимфы от зубов и тканей полости рта.
Рис. 1.
Лимфатические узлы в толще околоушной слюнной железы.
Поднижнечелюстная слюнная железа (ПНЧСЖ) расположена в поднижнечелюстном треугольнике между телом нижней челюсти, передним и задним брюшками двубрюшной мышцы. Размеры железы составляют: передне-задний 20-40 мм, боковой 8-23 мм, верхненижний 13-37 мм. Сзади ПНЧСЖ отделена от ОУСЖ отростком собственной фасции шеи. Медиальная поверхность железы в переднем отделе лежит на челюстно-подъязычной мышце. Поднижнечелюстной проток, перегибаясь через задний край этой мышцы, располагается на латеральной поверхности подъязычно-язычной мышцы. Затем идет между медиальной поверхностью подъязычной СЖ и подбородочно-язычной мышцей до места своего выходного отверстия в области подъязычного сосочка. В толще железы проходят лицевая артерия и ее ветви, язычная артерия и одноименные вены.
Подъязычная слюнная железа (ПЯСЖ) расположена на дне полости рта в подъязычной области параллельно телу нижней челюсти. Размеры железы составляют: продольный 15-30 мм, поперечный 4-10 мм и вертикальный 8-12 мм. Проток ПЯСЖ проходит по ее внутренней поверхности и открывается в области переднего отдела подъязычного валика самостоятельно или вместе с поднижнечелюстным протоком. Иногда проток ПЯСЖ впадает в средний отдел протока ПНЧСЖ.
Малые слюнные железы — губные, щечные, язычные, небные, резцовые — располагаются в соответственных участках слизистой оболочки. Могут быть источником развития аденокарцином полости рта.
Патология слюнных желез
Пороки развития СЖ встречаются редко. Наиболее распространены аномалии размера желез (агенезия и аплазия, врожденная гиперплазия (рис. 2) и гипоплазия), их расположения (гетеротопия, добавочные СЖ), аномалии выводных протоков (атрезия, стеноз, эктазия, кистозная трансформация, дистопии протоков).
Рис. 2.
Гиперплазия левой подъязычной слюнной железы.
Сиаладениты — большая группа полиэтиологических воспалительных заболеваний СЖ (рис. 3). Первичные сиаладениты — сиаладениты, рассматриваемые в качестве самостоятельных заболеваний (например, эпидемический паротит). Вторичные сиаладениты — сиаладениты, являющиеся осложнениями или проявлениями других заболеваний (например, сиаладенит при гриппе). Эхографическая картина при разной этиологии малоспецифична. Этиология имеет клиническое значение в процессе определения тактики лечения.
Рис. 3.
Сиаладенит правой поднижнечелюстной слюнной железы.
По этиологическому фактору сиаладениты классифицируют [4] на:
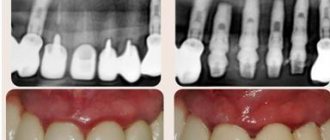
- сиаладениты, развивающиеся под влиянием факторов физической природы (травматический сиаладенит, лучевой сиаладенит (рис. 4) возникает при лучевой терапии злокачественных опухолей головы и шеи);
- сиаладениты, развивающиеся под действием химических факторов (токсические сиаладениты);
- инфекционные сиаладениты (пути проникновения ифекции в СЖ: стоматогенный (через протоки), контактный, гематогенный и лимфогенный);
- аллергические и аутоиммунные сиаладениты (рецидивирующий аллергический, болезнь и синдром Шегрена и др.);
- миоэпителиальный сиаладенит, вызванный патологическим процессом, ранее обозначавшийся как доброкачественное лимфоэпителиальное поражение. Термин доброкачественное лимфоэпителиальное поражение впервые применил J.T. Godwin в 1952 г., заменив понятие болезнь Микулича;
- обструктивные сиаладениты, развивающиеся при затруднении оттока слюны при обструкции выводного протока камнем (рис. 5-7) или сгустившимся секретом, а также вследствие рубцового стеноза протока. По распространенности процесса различают очаговый, диффузный сиаладениты и сиалодохит — воспаление выводного протока. Течение процесса может быть острым и хроническим;
- пневмосиаладенит, развивающийся при наличии в ткани СЖ воздуха при отсутствии бактериальной газообразующей инфекции. Воздух проникает в железу из полости рта при повышении там давления через проток. Пневмосиаладенит характерен для ряда профессий, прежде всего для стеклодувов и музыкантов, играющих на духовых инструментах.
Рис. 4.
Постлучевой сиаладенит.
Рис. 5.
Камень протока поднижнечелюстной слюнной железы.
Рис. 6.
Камень в паренхиме поднижнечелюстной слюнной железы.
Рис. 7.
Камень в протоке поднижнечелюстной слюнной железы.
Опухоли слюнных желез
Опухоли слюнных желез подразделяются на две группы: эпителиальные и неэпителиальные. Эпителиальные опухоли преобладают у взрослых (95%). У детей в СЖ эпителиальные и неэпителиальные опухоли встречаются одинаково часто. Помимо истинных опухолей в СЖ развиваются процессы, напоминающие опухоли (опухолеподобные поражения).
Среди эпителиальных опухолей СЖ различают доброкачественные новообразования, а также злокачественные — карциномы.
К доброкачественным эпителиальным новообразованиям СЖ относят папилломы протоков, аденомы и доброкачественную сиалобластому. Аденомы СЖ делят на две группы: полиморфные (самая частая аденома СЖ) и мономорфные (все остальные) аденомы. В группу мономорфных аденом были искусственно включены опухоли разного строения, происхождения и прогноза.
Плеоморфная (полиморфная) аденома (смешанная опухоль СЖ) — аденома СЖ, построенная из двух типов клеток: эпителия протоков и миоэпителиоцитов. Макроморфологическая картина. Опухоль обычно представляет собой эластичный или плотный узел дольчатой серовато-белой ткани, как правило, инкапсулированный частично. Типичной для плеоморфной аденомы является так называемая хондроидная строма, напоминающая гиалиновый хрящ. Варианты эхографического изображения плеоморфных аденом представлены на рисунке 8.
Рис. 8.
Плеоморфная аденома СЖ.
Опухоль Уортина — аденолимфома, в которой образуются множественные кистозные полости, покрытые двухслойным эпителием. В просвет кист вдаются сосочки. В строме опухоли происходит выраженная пролиферация лимфоидной ткани. Эта опухоль почти исключительно развивается в околоушной железе.
Другие варианты доброкачественных опухолей встречаются реже. Это доброкачественная онкоцитома (оксифильная аденома), базально-клеточная аденома, канальцевая аденома, цистаденома доброкачественная сиалобластома.
Среди доброкачественных первичных неэпителиальных опухолей наиболее часто встречаются гемангиома, лимфангиома, нейрофиброма и липома.
Среди злокачественных неэпителиальных опухолей чаще обнаруживаются злокачественные лимфомы (они возникают, как правило, на фоне миоэпителиального сиалоаденита, болезни и синдрома Шегрена).
Опухолеподобные поражения слюнных желез
Рис. 9.
Кисты слюнных желез.
- Кисты слюнных желез (мукоцеле). Различают два типа мукоцеле СЖ: ретенционный тип (ретенционная киста малой СЖ, формирующаяся при задержке слюны в выводном протоке) и тип внутритканевой секреции, когда при травме стенки протока слюна поступает непосредственно в волокнистую ткань, окружающую железу. Мукоцеле дна полости рта называются также ранулами.
- Кисты выводных протоков больших СЖ — выраженная дилатация выводного протока вследствие задержки в нем секрета. Блокада оттока слюны может быть вызвана различными причинами: опухолью, камнем, уплотнившейся слизью, поствоспалительным стенозом вплоть до рубцовой облитерации просвета.
- Сиалоаденоз (сиалоз) — неопухолевое и невоспалительное симметричное увеличение СЖ вследствие гиперплазии и гипертрофии секреторных клеток. Исходом сиалоза нередко является липоматоз СЖ. Процесс имеет хроническое рецидивирующее течение. Сиалоз встречается при ряде заболеваний и состояний: сахарный диабет, гипотиреоз, недостаточность питания, алкоголизм, цирроз печени, гормональные нарушения (гипоэстрогенемия), реакции на лекарственные препараты (чаще всего на антигипертензивные), неврологические нарушения.
Аденоматоидная гиперплазия малых СЖ приводит к их увеличению до 0,5-3,0 см в диаметре. Причинами аденоматоидной гиперплазии являются травма и длительное воздействие ионизирующей радиации.
Онкоцитоз — возрастные изменения секреторных клеток и эпителия протоков СЖ. СЖ при этом могут слегка увеличиваться, но обычно величина их не меняется.
Подводя итог, хочется отметить, что ультразвуковое исследование с применением допплерографии во многих наших наблюдениях помогало точно определить характер патологического процесса в СЖ. Однако этот метод диагностики не позволяет однозначно подтвердить или опровергнуть злокачественный характер образования слюнных желез.
Литература
- Доброкачественные и злокачественные опухоли мягких тканей и костей лица. А.Г. Шаргородский, Н.Ф. Руцкий. М.: ГОУ ВУНМЦ, 1999.
- Топографическая анатомия и оперативная хирургия. И.И. Каган, С.В. Чемезов. М.: ГЭОТАР-Медиа, 2011.
- Слюнные железы. Болезни и травмы. В.В. Афанасьев. М.: ГЭОТАР-Медиа, 2012.
- Воспалительные заболевания тканей челюстно-лицевой области и шеи. А.Г. Шаргородский. М.: ГОУ ВУНМЦ, 2001.
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Резюме
Ультрасонография зарекомендовала себя как первичная техника визуализации при диагностике заболеваний слюнных желез. Сонографического обследования обычно достаточно для диагностики сиалолитиаза. Если подозревается хронический сиалоаденит или сиалоаденоз, а сонографические данные оказываются недостаточными, в отдельных случаях может потребоваться стандартная сиалография. Необходимо проведение гистологического исследования, как только будет установлен диагноз новообразования. В том случае, если увеличение и связь опухоли с окружающими тканями невозможно определить сонографически, следует провести последующую компьютерную томографию или магнитно-резонансную томографию. Для проведения исследований рекомендуем использовать аппарат от компании GE Voluson E8.
Операции
Для удаления кисты вместе с П. ж. производят разрез в подъязычной области. При выделении кисты и железы необходимо ввести зонд или катетер в проток подчелюстной железы во избежание его травмирования. Выделение П. ж. следует начинать с дистального полюса. В случаях локализации части кисты ниже челюстно-подъязычной мышцы Б. Д. Кабаков предложил осуществлять операцию в два этапа. На первом этапе, после рассечения тканей в подчелюстной или подподбородочной области выделяют оболочку кисты до суженной ее части у челюстно-подъязычной мышцы. Этот перешеек (узкую часть кисты) перевязывают и пересекают. Отделенную от окружающих тканей часть кисты удаляют. Рану послойно зашивают, оставляя небольшой выпускник. На втором этапе вскрывают кисту со стороны дна полости рта, широко иссекая слизистую оболочку подъязычной области, покрывающую кисту, а также оболочку кисты. После этого стенку кисты сшивают узловатыми швами с краями слизистой оболочки подъязычной области. Полость кисты тампонируют.
См. также Слюнные железы.
Библиография:
Касаткин С. Н. Анатомия слюнных желез, Сталинград, 1948; Руководство по хирургической стоматологии, под ред. А. И. Евдокимова, с. 226, М., 1972, библиогр.; Сазама Л. Болезни слюнных желез, пер. с чешек., Прага, 1971, библиогр.; Солнцев А. М. и Колесов В. С. Хирургия слюнных желез, Киев, 1979, библиогр.; Rauch S. Die Speicheldrusen des Menschen, Stuttgart, 1959.
И. Ф. Ромачева; В. С. Сперанский (ан., гист.).