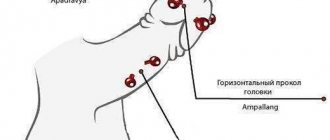
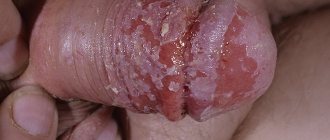
Кондиломы полового члена и крайней плоти — это результат заражения вирусом папилломы человека, который выражается в патологическом разрастании клеток эпителия в виде сосочков на слизистой поверхности полового члена. Генитальные бородавки заразны и перерождаются в рак половых органов, поэтому их нельзя не лечить.
Прием уролога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Прием по результатам УЗИ или анализов — 500 руб (по желанию)
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ НА ПРИЕМ, или анализы УЗИ
Причины появления кондилом на половом члене
Содержание статьи
Заразиться вирусом можно только через половой контакт (не только генитальный, но также оральный и анальный), крайне редко инфекция передается бытовым способом.
Сначала вирус себя не проявляет и может спать годами. Появлению кондилом способствует снижение иммунитета, вызванное другими заболеваниями: гриппом, ОРВИ, гастритом, ИППП, стрессами, сменой климата и т.д. Также кондиломы разрастаются при изменении гормонального фона, связанного с мужским климаксом и др. причинами. При появлении множественных остроконечных кондилом, уролог ставит диагноз «кондиломатоз».
Чем опасны половые бородавки для мужчины
Появление кондилом вызывают штаммы ВПЧ № 6, 11, 16, 18, 30, 42-45, 51, 52 и 53, составляющие около 2% от всех видов папилломавируса. При этом именно эти штаммы онкогенны и являются причиной рака в более, чем половине случаев. Самые опасные из них — 6, 11 (в меньшей степени), 16 и 18 тип.
Помимо онкологии, кондиломы доставляют и другие неприятности:
- Психологическая травма
. Мужчины стесняются полового заболевания и боятся травмировать новообразования, поэтому сдерживают половую активность. - Инфицирование
. Кондиломы соприкасаются с нижним бельем, травмируясь об него, то же происходит и во время мытья. Инфекция легко проникает в ранки, приводя к воспалениям. - Воспаление простаты
. Снижение половой функции ведет к застою секрета в простате и простатиту.
Возможны и другие осложнения, они описаны ниже.
Как развивается кондилома полового члена и крайней плоти
Развитие генитальных бородавок у мужчин обнаружить сложнее, чем у женщин. Вирус имеет длительный инкубационный период от нескольких недель до 3 лет, длясь в среднем в среднем 2-3 месяца. Сначала он путешествует по организму через кровоток, внедряется в ДНК клетки, нарушая её деление. Лишь по окончанию инкубационного периода поражённые клетки эпителия выходят на поверхность в виде остроконечных наростов на слизистых поверхностях полового органа.
Заболевший вполне способен заразить опасным ВПЧ своего полового партнёра, даже не имея никаких признаков! При этом наличие ВПЧ в организме не означает одновременное появление кондилом. По мнению учёных тот или иной штамм вируса присутствует у 62% всех жителей планеты Земля, но далеко не всем установлен диагноз кондиломатоз.
Пусковой механизм развития болезни — внешние факторы.
К ним относится:
- травмы поверхности кожи на половых органах (трещины ануса, микротравмы уздечки);
- ослабление иммунитета ввиду наличия другого заболевания (гриппа, гепатита, воспаления лёгких и т.д.)
- стресс и депрессия, снижающие защитные силы организма;
- увлечение саунами, кедровыми бочками и другие виды перегреваполовых органов;
- переохлаждение;
- различные инфекции (уреаплазмоз, пиелонефрит, трихомониаз);
- частое посещение соляриев или длительное нахождение на солнце.
Как проявляется ВПЧ, вызывающий появление кондилом на половых органах у мужчин
Первые тревожные мысли возникают тогда, когда мужчина обнаруживает у себя на половом органе кожные новообразования, напоминающие с виду соцветия цветной капусты или маленькие сосочки. У гомосексуалистов кондиломы появляются и вокруг ануса. Также они локализуются на мошонке, уздечке, и первое время не причиняют беспокойство. Но со временем новообразования собираются в группы, зудят и вызывают микротравмы.
В зависимости от того, насколько у человека сильный иммунитет, вирус папилломы человека имеет четыре стадии развития. Стадии развития кондиломатоза:
- Инкубационный период
. Длится от нескольких недель до нескольких лет. Болезнь никак себя не проявляет, её может выявить только ПЦР-анализ. - Начальная стадия
. На головке пениса, крайней плоти заметны единичные новообразования сосочковидной формы, совпадающие по цвету с оттенком кожи. Они не вызывают боли и неудобства. Если иммунитет восстанавливается и пациент проходит курс лечения, кондиломы исчезают сами собой. Многие мужчины не хотят надеяться на чудо и обращаются к урологу для удаления новообразований. - Хроническая форма
. Кондиломы сливаются в группы, напоминающие соцветия цветной капусты. Поражённые участки зудят, затрудняют мочеиспускание или половой акт. Здесь безусловно нужно удалять кондиломы. - Запущенная форма
. Кондиломы поразили близлежащие участки здоровой ткани, которая отмирает, загнивает и источает зловонный запах. Любая механическая травма новообразования приводит к перерождению эпителия в раковые клетки. Здесь без операции не обойтись.
Техника выполнения манипуляций
В медицине используется два направлении коррекции уздечки полового органа:
- френулотомия, рассечение соединяющих тканей неповрежденной ранее уздечки;
- френулопластика, восстановление длины уздечки при образовании рубца после ее разрыва.
Техника осуществления манипуляций включает рассечение тканей уздечки в поперечном направлении, с последующим их сшиванием уже продольно, увеличивая ее длину. Выполнение операции проводится с применением анестетиков местно и занимает времени не более четверти часа, под наблюдением пациент остается около получаса, после чего отпускается домой. Период полного восстановления занимает от двух недель до месяца.
Непосредственно после операции посторонних ощущений не наблюдается, в течение ближайших суток после вмешательства сохраняется некоторый дискомфорт и болевые ощущения:
- это связано с присутствием раневой поверхности, которая соприкасается с мочой при опорожнении пузыря;
- а также во время самопроизвольной эрекции в ночное время, когда при увеличении размера органа происходит натяжение еще незаживших тканей.
После заживления остается аккуратный шов, который проходит по нижней зоне органа. Восстановление длины уздечки позволяет полноценно и безболезненно открывать головку, не причиняя боли и дискомфорта во время эрекции и половой близости.
Симптомы и заболевания уздечки полового члена:
- Разрыв уздечки полового члена
- Удаление уздечки полового члена
- Наросты на уздечке полового члена
- Болезненность уздечки полового члена
- Папилломы на уздечке полового члена
- Высыпания на уздечки полового члена
- Зуд уздечки полового члена
- Уздечка полового члена
- Воспаление уздечки полового члена
- Отек уздечки полового члена
Как передаётся кондиломатоз и как от него защититься
Существует три распространённых способа передачи ВПЧ, приводящего к появлению кондилом на половом органе мужчины.
- Незащищённый половой контакт и защищенный секс с заболевшей партнершей
. Даже использование презерватива на 100% не защищает от вируса. Клетки поражённого эпителия при половом акте проникают на слизистые ткани здорового партнёра, и это — самый распространённый способ заражения среди людей 18-35 лет. - Во время родов от матери ребёнку
. Малыш рождается уже заражённым, и новообразования на половом члене ребенка можно рассмотреть уже на первом году жизни. - Контактно-бытовым способом
. Такое происходит крайне редко, в основном в условиях отсутствия санитарии (при пользовании одной бритвой, общим полотенцем или расчёской) и только при условии наличия микротравмы на поверхности кожи.
Человек может быть носителем ВПЧ, но кондиломы у него не разовьются до того момента, пока у носителя вируса не ослабнет иммунитет. В этом случае поражённый эпителий начнёт атипично (с образованием несвойственных данной ткани клеток) размножаться, образуя на поверхности кондиломы.
Наибольшую опасность кондиломы представляют для женщин, у которых в 99,9% случаев болезнь — причина рака шейки матки, поэтому, узнав о своей болезни, нужно обязательно предупредить партнершу. Меньший риск заразиться у девушек, своевременно привитых вакциной Гардасил, против ВПЧ. Кстати такая прививка делается и юношам.
Причины
Остроконечные кондиломы у мужчин на половом члене могут появляться вследствие таких причин:
- Отсутствие защиты во время сексуальных связей.
- Наличие микротрещин на коже и слизистой в области полового органа.
- Ослабление иммунитета.
Мужчины, ведущие активную сексуальную жизнь, в первую очередь могут стать жертвой нападок ВПЧ. Бородавки на половом члене с большей долей вероятности появятся на пенисе у представителей мужской части населения с нетрадиционной ориентацией или приветствующих беспорядочные половые отношения без применения защитных средств. Не стоит вписывать в группу риска только мужчин, увлекающихся сексуальными излишествами. Добропорядочные семьянины также подвержены возможности заражения. Если ВПЧ проник в организм мужчины, то это еще не означает сиюминутное заражение. Чтобы папилломавирус начал свою атаку на человека, ему «нужно помочь». Неблагоприятным фактором в этом случае может стать ослабленный иммунитет. Уязвимость для попадания и распространения инфекции в организме усиливается, если мужчина:
- сильно переохладился или перегрелся;
- ведет неправильный образ жизни (недосыпает, плохо ест и т.п.);
- злоупотребляет курением или алкоголем;
- переболел каким-либо серьезным заболеванием;
- находится в постоянном стрессовом состоянии.
Осложнения кондиломатоза: половые бородавки — это очень опасно!
Если проигнорировать новообразования на половом органе или головке, возникнут следующие проблемы:
- Распространение кондилом на уретру
. Они перекрывают мочеиспускательный канал, приводя к воспалениям и вирусным уретритам. - Вирусное поражение прямой кишки
ведёт к образованию парапроктитов, которые мешают дефекации, вызывают сильную боль, кровотечение, и слабо поддаются лечению. - Экзофитный характер кондилом
— они врастают внутрь органа. - Кондилома имеет свойство перерождаться в раковую опухоль
. При сниженном иммунитете вирус, поражающий клетку эпителия (верхний слой кожи), начинает производить новые клетки, отличающиеся по структуре от материнской (атипичные). Так кондилома перерождается в онкообразование. - Кондиломы имеют неэстетичный внешний ви
д, вызывая брезгливость у партнёрши. Мужчина может испытывать психологический и даже физический дискомфорт во время полового акта, что значительно снижает качество сексуальной жизни. - Мужчины, страдающие сахарным диабетом, имеют широкие очаги поражения крайней плоти, у них воспаляются паховые лимфатические узлы.
- Развиваетсяфимоз
— неспособность крайней плоти обнажать головку полового члена. - В запущенных случаях вокруг кондилом скапливается гной, больной испытывает невыносимую боль.
- Кондиломы, расположенные у отверстия мочеиспускательного канала, затрудняют прохождение мочи, вызывают общую интоксикацию организма, что приводит к снижению жизненного тонуса, сонливости, плохому самочувствию, депрессии.
В 100% случаев ВПЧ заболевает и постоянный партнёр пациента.
Подготовка к лечению
Перед тем, как приступить к лечению папилломы, врач проводит тщательный осмотр в паху у мужчины под увеличением, диагностику, изучает анализы.
От правильно поставленного диагноза зависит эффективность лечения:
- Устный опрос венеролога, составление анамнеза.
- При поражении головки члена, уретры или мочеиспускательного канала показана консультация уролога.
- Нужно сдать анализы на ВПЧ методом ПЦР (соскоб с половых органов), на СПИД, ВИЧ и сифилис.
- Осмотр проктологом анального отверстия.
- Сдача анализов на ЗППП.
После того, как все анализы будут готовы, врач подберет мужчине подходящий метод лечения и удаления папиллом. Удалять новообразования можно только в том случае, если у мужчины нет инфекционных и вирусных болезней в стадии обострения.
Как диагностируют кондиломы полового члена и крайней плоти
Существуют различные диагностики, направленные на выявление наличия ВПЧ в организме человека, а также на онкогенность (способность вырабатывать раковые клетки) кондиломы. Самые распространённые методики выявления генитальных бородавок:
- Визуальный осмотр полового органа и анусаурологомилидерматологом
. Врач для визуализации атипичных клеток покрывает кондиломы ацетобелым раективом, и онкогенные клетки окрашиваются на фоне неокрашенного здорового эпителия. - Биопсия
. Это забор тканей новообразования, чтобы определить его клеточный состав. Самыми опасными являются штаммы 16 и 18, которые перерождаются в раковые клетки; - Тест на полимеразную цепную реакцию
, выявляющий с помощью биотехнологий ДНК и РНК чужеродного организму вируса. Этот метод позволяет подтвердить наличие вируса папилломы человека, но не позволяет определить, являются ли клетки злокачественными или перерождающимися. - Анализы на ВИЧ и анализы на половые инфекции. Кондиломы появляются при снижении иммунитета, и, параллельно с ВПЧ, в организме могут развиваться и другие инфекции;
- Тест — уретроскопия.
При подозрении на новообразования, на уретре проводится внутреннее исследование.
Методы диагностики и терапии
Диагностика новообразований начинается со сбора жалоб (когда и при каких обстоятельствах появились кондиломы) и визуального осмотра врачом (урологом, дерматовенерологом) мест повреждений (как выглядят кондиломы на пенисе). При подозрении на вирус папилломы человека назначаются такие обследования:
- Общие анализы (кровь, моча) для оценки общего состояния здоровья пациента и определения инфекционных, хронических заболеваний.
- Анализы на сифилис и ВИЧ-инфекцию.
- ПЦР диагностика (соскоб или мазок из уретры, мочеиспускательного канала) — определяет присутствие вируса в организме и его распространенность, позволяет выявить инфекции, передающиеся половым путем.
- Биопсия и гистологическое исследование фрагмента новообразования для определения злокачественности процесса.
- Генотипирование — лабораторное определение типа вируса или сочетания нескольких.
- Уретроскопия — для осмотра изменений в мочеиспускательном канале.
- Аноскопия — осмотр области ануса (перианальной области) под увеличением (при наличии участков поражений вокруг заднего прохода).
- Дайджен (Digene) тест — определяет концентрацию (количество) вируса и онкогенный риск. Проводится соскоб слизистой уретры, оболочки мочеиспускательного канала и с головки полового члена.
- Иммунограмма — диагностирует нарушения работы иммунной системы и возможность их корректировки.
Диагностика половых кондилом подразумевает сдачу анализов и методы аппаратного обследования по рекомендации врача.В зависимости от результатов исследований, обширности поражения кондиломами члена и окружающих тканей врачом выбирается терапевтическая тактика. Применяются медикаментозные, деструктивные и комбинированные методы терапии. Эффективно использование комплексного лечения, включающее удаление кондилом и восстановление корректной работы защитных сил организма.
Медикаментозное лечение
Чтобы избавиться от вирусной активности, исправить и повысить иммунную защиту организма, применяется медикаментозное лечение. Негативными последствиями такой терапии являются возможные рецидивы, проявление различных побочных эффектов. Наиболее эффективным оказывается комбинированное лечение: применение лекарственных средств, деструктивных методов, разрушающих новообразования, и одновременное использование противовирусных и иммуномодулирующих препаратов. Главная цель лекарственной терапии — повышение и исправление иммунной защиты организма, угнетение вирусной активности перед или после удаления новообразований выбранными врачом методами.
Как удаляют?
Для удаления наростов используется лекарственная терапия местного характера применения (мазь, кислота). Препарат, дозировка и способы лечения подбираются доктором в зависимости от характера новообразований и состояния больного. При недостаточной эффективности применяются более радикальные методы удаления кондилом.Манипуляции желательно проводить в условиях лечебного учреждения. Небольшие наросты возможно удалить в домашних условиях только после врачебной консультации. Самолечение и использование методов народной медицины запрещено. Могут появиться сильные осложнения в виде разрастания вирусного процесса и ухудшения общего самочувствия.
Препараты для удаления
| Препарат | Принцип действия | Побочные эффекты | Сроки терапии |
| «Кондилин» | Прижигающее действие, некроз пораженных тканей | Зуд, шелушение, жжение, краснота, болезненность | 2 р./день 3 дня, 4 дня перерыв. Курс ― 5 недель |
| «Солкодерм» | Иссушение, отпадение наростов | Жжение, пигментация, болезненность, рубцы | 1 обработка. Повторение через 4 недели |
| Оксолиновая мазь | Подсушивающее, вызывающее отпадение наростов | Легкое жжение, зуд | 2―3 раза в сутки 1―2 месяца |
| Трихлоруксусная, азотная кислота | Разрушение и отмирание пораженных участков | Появление ран, шрамов, ожогов | 1 раз в 7 дней 6 недель |
Хирургия половых кондилом назначается в крайних случаях, если иные методы лечения не дают нужного результата.
Деструктивные методики
Если лечить кондиломы не получается, их необходимо убрать радикальным способом. Основываясь на данных исследований и проводившейся лекарственной терапии, специалист подбирает соответствующий путь удаления наростов. Результатом лечения является избавление от новообразований и внешних последствий их разрастания. Удаляют кондиломы следующими способами:
| Метод | Показания | Описание | Плюсы | Минусы |
| Хирургический | Удаление небольших участков на наружных поверхностях | Проводится под местным наркозом. Наросты обрезаются скальпелем | Доступность | Возможность кровотечений, шрамов, воспалений |
| Электрокоагуляция | Удаление одиночных наростов | Местная анестезия. Действие электрическим током, прижигание | Доступность, эффективность | Травматизм, рубцы, кровотечения, длительное восстановление |
| Криодеструкция | Удаление точечных участков, небольшой площади | Обработка кондилом жидким азотом, воздействие низкими температурами под местным наркозом | Простота, отсутствие рубцов, шрамов | Возможность гиперпигментации |
| Лазерное воздействие | Удаление одиночных и обширных новообразований | Высушивание лазерным лучом | Точность, безболезненность, быстрое заживление | Возможность образования рубцов, высокая стоимость |
| Радиохирургия | Удаление любых видов кондилом | Воздействие радиоволнами | Точность, безболезненность, быстрота восстановления | Стоимость |
Удаление кондилом с крайней плоти и головки полового члена
ВПЧ на сегодняшний день — неизлечимое заболевание, потому что нет такого лекарства, которое бы уничтожало сам вирус, но рецидивы успешно снимаются. Чем раньше начать лечение, тем больше шансов на избавление от кондилом.
Методы лечения делятся на хирургические и консервативные. К последним относится:
- Иммунотерапия для повышения иммунитета
. Следует отметить, что иммуностимуляторы стоит принимать аккуратно и только после консультации с врачом, потому что они способствуют развитию онкологии. Т.е. если рак уже есть, он только усилится! Иммуномодуляторы, применяемые в лечении ВПЧ, бывают двух видов: на основе интерферона-альфа-2 (Альтевир, Интрон-А, Реальдирон) и стимуляторы выработки белка интерферона микрофагами и лимфоцитами (Циклоферон, Арбидол, Амиксин). - Применение мазей, останавливающих размножение кондилом
(Оксолин, Виферон, крем Алдара, гель Панавир, крем Эпиген). Они наносятся на поражённые участки кожи, останавливая дальнейшее распространение атипичных клеток, заживляют ткани и повышают внутриклеточную выработку интерферонов. - Иммуностимуляторы и мази
применяются общим курсом несколько месяцев на начальных стадиях заболевания. Их использование эффективно только для одиночно расположенных кондилом небольшого размера.
Как удаляют кондиломы полового члена и на крайней плоти
К хирургическим методам устранения кондилом относят:
- Электрокоагуляция.
Эффективный, недорогой, но болезненный метод. Заключается в воздействии током на кондилому, в результате чего она отваливается, оставляя в последствии небольшой рубец. Метод уже устарел. - Прижигание раствором уксусной, азотной кислоты
. В результате происходит отмирание тканей кондиломы, и она высыхает и отваливается. Используется на отдельно расположенных кондиломах большого размера. Метод не рекомендуется, так как могут повреждаться окружающие здоровые ткани, а на половом члене заживление будет длиться долго. - Криодеструкция
. Это воздействие на атипичный участок сверхнизкими температурами жидкого азота, в результате чего клетки кондиломы меняют структуру и саморазрушаются. Это безболезненный метод, не оставляющий рубцов. Но он эффективен для небольших, отдельно расположенных кондилом. - Удаление лазером
. Метод болезненный, требует местной анестезии. В зависимости от размеров кондиломы врач выбирает глубину воздействия лазерного луча. Он выжигает основание кондиломы, она лишается питания и отпадает, не оставляя рубца. - Хирургическое удаление
металлическим, аргоновым, плазменным скальпелем. Используется при удалении расположенных группами кондилом большого размера. Требует нанесения швов и длительного заживления. - Радиоволновой метод
. Самый современный, эффективный и безболезненный метод. С помощью радиоволн различной частоты кондилома полностью иссекается и отпадает. Расположенные рядом здоровые ткани остаются нетронутыми, у пациента не остаётся рубцов и шрамов. Относительно высокая стоимость метода (от 500 руб. за одно новообразование) продиктована дороговизной сложного профессионального оборудования.
Методы выполнения операции
Существует несколько способов выполнения пластики уздечки полового члена, которые зависят от анатомических особенностей строения структурной ткани крайней плоти.
Среди основных методов выделяют два типа проведения операции:
- Френулотомия.
Удлинение уздечки происходит путем надреза в поперечном направлении с последующим продольным сшиванием, что позволяет естественным образом увеличить длину ткани до 2 сантиметров. При данном методе чувствительность полового органа не страдает. - Френулэктомия
. Полное удаление уздечки, которое требуется при механических травмах крайней плоти и рубцевании ткани. Разрез выполняется в поперечном направлении по окружности полового органа с последующим продольным сшиванием. В результате остается шрам, который совпадает с естественным швом в нижней части пениса.
Достаточно часто оба метода реализуются без применения классических хирургических инструментов. Вмешательство в структуру ткани реализуется посредством лазерного воздействия. Технология проведения полностью соответствует общепринятым правилам, за исключением использования радиочастотного воздействия вместо скальпеля, вместо сшивания делается спаивание краев образовавшейся раны.
Основным преимуществом использования современного оборудования является минимальный риск образования кровотечения в процессе и естественное обеззараживание раны, посредством воздействия высоких температур.
Ответы на часто задаваемые вопросы по теме уздечка полового члена:
- Какой врач занимается лечением уздечки крайней плоти?
- Куда обратиться с проблемой на уздечке крайней плоти?
- Какие анализы необходимо сдать при проблемах с уздечкой полового члена?
- Диагностика заболеваний уздечки полового члена
- Лечение болезней уздечки полового члена
- Можно ли у вас удалить уздечку полового члена?
- Опухла уздечка полового члена
- Сыпь на уздечке полового члена
- Герпес на уздечке полового члена
- Как крайняя плоть влияет на чувствительность?
- Как растянуть крайнюю плоть?
- Для чего нужна крайняя плоть?
- Диагностика заболеваний крайней плоти?
- Почему крайняя плоть не открывается полностью?
- Что делать если опухла крайняя плоть?
- Появился налет под крайней плотью?
- Делают ли у вас в клинике пластику крайней плоти?
Можно ли защитить себя от вируса папилломы человека
На сегодняшний день нет лекарства, которое бы уничтожала сам вирус. Но можно сделать прививку, предохраняющую организм от онкогенных штаммов ВПЧ. Желательно сделать вакцину в возрасте 9-17 лет, причём она эффективна только для неинфицированных парней. Тем, кто является носителем ВПЧ, она бесполезна.
Вакцинировать можно людей в возрасте до 45 лет, позже это уже неэффективно. Если же сделать прививку не инфицированному молодому человеку в возрасте до 26 лет, это защитит его не только от остроконечных кондилом, но и от онкологических процессов органов мужской половой сферы.
Сейчас самый эффективный для мужчин препарат для вакцинирования от рака полового члена — Гардасил. Он защищает от онкогенных штаммов 6, 11, 16, 18, а вакцина Гардасил-9 дополнительно защитит от неонкогенных штаммов 31, 33, 45, 52 и 58.
Вакцинация делается в три этапа: первую прививку производят в мышцу плеча, вторую делают спустя 2 месяца, а третью спустя несколько месяцев после первой в зависимости от возраста. Препарат Гардасил не содержит живых и мёртвых вирусов, в нем только схожие с ДНК вируса частицы. Также вакцина не имеет в составе ртути и токсичного антисептического компонента тиомерсала. Эффективность вакцинации Гардасилом составляет 97,9%.
Препарат применяется в 125 странах мира, и в 20 из них является обязательным пунктом в прививочной карте. Имеет мало побочных эффектов, но вызывает сгущение крови, поэтому противопоказан людям с нарушением свёртываемости крови и тромбоэмболией.
Вакцинация может сопровождаться повышением температуры, общим недомоганием, но некоторый дискомфорт несопоставим с эффективностью препарата и его способностью защитить организм от ВПЧ.
Вступление
Бородавки полового члена являются наиболее распространенным заболеванием, передающимся половым путем у мужчин, которые обусловлены вирусом папилломы человека (ВПЧ) [1-3]. Бородавки полового члена обычно присутствуют в виде мягких папул или бляшек от телесного до коричневого цвета на головке и стволе полового члена [4].
Для того, чтобы представить обновленную информацию о текущем понимании, диагностике и лечении бородавок полового члена, был проведен обзор, основанный на поиске в PubMed с использованием таких ключевых терминов и словосочетаний, как «бородавки полового члена» и «генитальные бородавки». Стратегия поиска включала мета-анализ, рандомизированные контролируемые исследования, клинические испытания, наблюдения и обзоры.
Эпидемиология
Во всем мире ВПЧ-инфекция является наиболее распространенным заболеванием, передающимся половым путем [4]. В США 50 — 75% сексуально активных людей хотя бы раз в жизни были инфицированы ВПЧ [4, 5]. Заражение ВПЧ не означает, что у человека будут развиваться генитальные бородавки [5]. Подсчитано, что 0,5 — 5% сексуально активных молодых взрослых мужчин имеют генитальные бородавки при физическом осмотре [6 — 9]. Пиковый возраст заболевания — 25 — 29 лет [7, 10]. Как правило, примерно у 75% мужчин, вступающих в половой контакт с партнером, имеющим генитальные бородавки, в течение 8 месяцев развиваются бородавки полового члена [8].
Этиопатогенез
ВПЧ — это безоболочечный капсидный двухспиральный ДНК-вирус, относящийся к роду Papillomavirus семейства Papillomaviridae и заражающий только людей [11]. Вирус имеет циркулярный геном длиной 8 килобаз, который кодирует восемь генов, включая гены двух инкапсулирующих структурных белков, а именно L1 и L2 [11]. Вирусоподобная частица, содержащая L1, используется в производстве вакцин против ВПЧ. L1 и L2 опосредуют ВПЧ-инфекцию [11].
К настоящему времени выделено более 200 типов ВПЧ, из которых секвенировано более 100 генотипов ВПЧ [4, 11, 12]. Более 40 типов ВПЧ могут передаваться половым путем [4, 11, 12]. ВПЧ можно разделить на типы в зависимости от риска развития рака: высокоонкогенные и низкоонкогенные. Примерно 90% генитальных бородавок вызваны низкоонкогенными типами ВПЧ-6 и/или ВПЧ-11 [2-4, 13]. А на остальные типы (ВПЧ-1, ВПЧ-2, ВПЧ-3, ВПЧ-4, ВПЧ-16, ВПЧ-18, ВПЧ-40, ВПЧ-42, ВПЧ-43, ВПЧ-44, ВПЧ-54, ВПЧ-70, ВПЧ-72 и ВПЧ-81) — приходятся оставшиеся 10% заражения [14].
Можно также заразиться разными типами ВПЧ одновременно [8]. У взрослых генитальная ВПЧ-инфекция передается преимущественно половым путем и, реже, при оральном сексе, от кожи к коже и через фомиты [8]. У детей ВПЧ-инфекция может возникнуть в результате сексуального насилия, вертикальной передачи, самозаражения, заражения при тесном бытовом контакте и через фомиты [1, 15]. ВПЧ проникает в клетки базального слоя эпидермиса через микротравмы на коже или слизистой оболочке [13].
Инкубационный период инфекции колеблется от 3 недель до 8 месяцев, в среднем, 2 — 4 месяца [12, 16, 17]. Заболевание чаще встречается у лиц со следующими предрасполагающими факторами: иммунодефицит, незащищенный половой акт, множественные половые партнеры, половой партнер со множественными половыми партнерами, наличие в анамнезе половых инфекций, ранняя половая жизнь, более короткий промежуток времени между встречей с новым партнером и вступлением в половую жизнь с ним, отказ от обрезания и курение [3, 18, 21]. Другими предрасполагающими факторами являются влажность, мацерация, травма и дефекты эпителия в области полового члена [3].
Гистопатология
При гистологическом исследовании выявляют папилломатоз, очаговый паракератоз, выраженный акантоз, множественные вакуолизированные койлоциты, растяжение сосудов и крупные гранулы кератогиалина [4, 17].
Клинические проявления
Бородавки полового члена обычно протекают бессимптомно и изредка могут вызывать зуд или болезненность [3, 8, 13]. Генитальные бородавки обычно располагаются на уздечке, головке полового члена, внутренней поверхности крайней плоти и венечной борозде [3, 8, 13]. В начале заболевания бородавки полового члена, как правило, представлены в виде небольших, дискретных, мягких, гладких, жемчужных, куполообразных папул [3, 7, 14].
Поражения могут возникать по отдельности (рис. 1) или в кластерах (сгруппированные) (Рис. 2) [8]. Они могут быть на ножке или на широком основании (сидячие). Со временем папулы могут срастаться в бляшки [14]. Бородавки могут быть нитевидными, экзофитными, папилломатозными, веррукозными, гиперкератотическими, церебриформными, грибовидными или похожими на цветную капусту (рис. 33-5). Цвет может быть телесным, розовым, эритематозным, коричневым, фиолетовым или гиперпигментированным. [4, 23]
Диагноз
Диагноз выставляется клинически, как правило, на основании данных анамнеза и осмотра. Дерматоскопия и конфокальная микроскопия in vivo помогают повысить точность диагностики [24]. Морфологически бородавки могут варьировать от пальцевидных и шишковидных до мозаичных [24 — 26]. Среди особенностей васкуляризации можно встретить клубочковые, шпильковые и точечные сосуды [26]. Папилломатоз является неотъемлемой особенностью бородавок [4]. Некоторые авторы предлагают использовать тест с уксусной кислотой (побеление поверхности бородавок при нанесении уксусной кислоты) для облегчения диагностики бородавок полового члена.
Чувствительность такого теста высока для гиперпластических бородавок полового члена, однако для других типов бородавок полового члена и субклинических инфицированных областей чувствительность считается низкой. Биопсия кожи редко оправдана, но должна быть рассмотрена при наличии атипичных признаков (например, атипичная пигментация, уплотнение, фиксация к нижележащим структурам, твердая консистенция, изъязвление или кровотечение), когда диагноз сомнителен или для бородавок, резистентных к различным методам лечения. Несмотря на то, что некоторые авторы предлагают ПЦР-диагностику, чтобы, кроме всего прочего, определить тип ВПЧ, который определяет риск озлокачествления, типирование ВПЧ не рекомендуется в рутинной практике [13].
Дифференциальная диагностика
Дифференциальная диагностика включает в себя перламутровые папулы полового члена, гранулы Фордайса, акрохордоны, широкие кондиломы при сифилисе, контагиозный моллюск, кольцевидную гранулему, блестящий лишай, красный плоский лишай, себорейный кератоз, эпидермальный невус, капиллярную варикозную лимфангиому, венерическую лимфогранулему, чесотку, сирингому, посттравматическую невриному, шванному, бовеноидный папуллез и плоскоклеточный рак [7].
Перламутровые папулы полового члена
представлены бессимптомными, маленькими, гладкими, мягкими, желтоватыми, жемчужно-белыми или телесного цвета, коническими или куполообразными папулами диаметром 1 — 4 мм (рис. 6). Очаги поражения обычно однородны по размеру и форме и симметрично распределены [27]. Как правило, папулы располагаются одиночными, двойными или множественными рядами по окружности вокруг короны и борозды головки полового члена. Папулы, как правило, более заметны на тыльной стороне коронки и менее заметны к уздечке[27].
Гранулы Фордайса
— это увеличенные сальные железы. На головке и стволе полового члена гранулы Фордайса проявляются в виде бессимптомных, изолированных или сгруппированных, дискретных, кремово-желтых, гладких папул диаметром 1 — 2 мм (рис.7) [28 — 30]. Эти папулы более заметны на стволе полового члена во время эрекции или при натяжении крайней плоти [28, 30]. Иногда из этих гранул можно выдавить плотный меловидный или сыровидный материал [28].
Акрохордоны
, также известные, как скинтаги («кожные метки»), представляют собой мягкие, от телесного до темно-коричневого цвета, на ножке или на широком основании, кожные разрастания с гладким контуром (рис.8) [31,32]. Иногда они могут быть гиперкератотическими или иметь бородавчатый вид [33]. Большинство акрохордонов имеют размер от 2 до 5 мм в диаметре, хотя иногда они могут быть более крупными, особенно в паху. Акрохордоны могут появляться почти на любой части тела, но чаще всего наблюдаются на шее и в интертригинозных областях [31,32]. Когда они появляются в области полового члена, то могут имитировать бородавки полового члена.
Широкие кондиломы
— это кожные поражения при вторичном сифилисе, вызванные спирохетой, Treponema pallidum [34, 35]. Клинически широкие кондиломы проявляются в виде влажных, серо-белых, бархатистых, плоских или похожих на цветную капусту, широких папул или бляшек. Они имеют тенденцию развиваться в теплых и влажных местах гениталий и промежности [36]. Для вторичного сифилиса характерна не зудящая, диффузная, симметричная макулопапулярная сыпь на туловище, ладонях и подошвах [34]. Системные проявления включают головную боль, усталость, фарингит, миалгию и артралгию [34]. Могут наблюдаться эритематозные или белесые высыпания на слизистой рта, а также алопеция и генерализованная лимфаденопатия [36].
Как правило, контагиозный моллюск
представлен дискретными, гладкими, плотными, куполообразными, желтоватыми, жемчужно-белыми или телесного цвета воскообразными папулами с характерным центральным пупкообразным вдавлением (рис.9 и 10) [37-39]. В детской возрастной группе поражения чаще всего наблюдаются на туловище и в интертригинозных областях, в то время как у взрослых моллюск чаще всего наблюдаются на нижней части живота, верхней части бедер и в области гениталий (рис.9) [39]. Размер очагов колеблется от 1 до 5 мм в диаметре, а количество обычно не превышает 20 [38, 39].
Кольцевидная гранулема
— это доброкачественное самостоятельно купирующееся воспалительное заболевание дермы и подкожной клетчатки. Патология характеризуется бессимптомными, твердыми, буро-фиолетовыми, эритематозными или телесного цвета папулами, обычно расположенными в виде кольца. По мере прогрессирования состояния можно отметить центральную инволюцию. Кольцо папул часто срастается, образуя кольцевидную бляшку. Гранулема обычно располагается на разгибательных поверхностях дистальных конечностей, но может также выявляться на стволе и головке полового члена [41, 42].
Блестящий лишай
— это хронический воспалительный дерматоз, характеризующийся многочисленными, бессимптомными, дискретными, плоскими телесного цвета, блестящими, размером с булавочную головку, папулами (Рис. 11). Наиболее излюбленные места расположения — живот, грудь, конечности и половой член [43 — 45]. Высыпания обычно располагаются группами [43].
Красный плоский лишай кожи
— это хронический воспалительный дерматоз, проявляющийся плоскими, полигональными, фиолетовыми зудящими папулами и бляшками (рис. 12) [46]. Наиболее часто сыпь появляется на сгибательных поверхностях кистей, спине, туловище, голенях, лодыжках и головке полового члена [47]. Примерно 25% поражений приходится на гениталии [47].
Себорейный кератоз
обычно представляет собой бессимптомную, хорошо очерченную, круглую или овальную коричневатую бляшку с бородавчатой поверхностью (рис. 13). Часто поражения могут казаться блестящими и жирными и, следовательно, получают неправильное название «себорейный» (жирный) кератоз [48]. Наиболее часто расположен на лице, груди, спине и конечностях. На половом члене встречаются редко [49]. ВПЧ обнаруживается примерно в 70% случаев себорейного кератоза в области гениталий против 5% вне гениталий [49].
Эпидермальный невус
— это гамартома, возникшая из эмбриональной эктодермы, которая дифференцируется в кератиноциты, апокринные железы, эккринные железы, волосяные фолликулы и сальные железы. Классическим поражением является одиночная, бессимптомная, хорошо очерченная бляшка, которая расположена по линиям Блашко. Начало заболевания обычно приходится на первый год жизни. Цвет варьируется от телесного до желтого и коричневого. Со временем очаг может утолщаться и становиться бородавчатым.
Капиллярная варикозная лимфангиома — это доброкачественная мешочковая дилатация кожных и подкожных лимфатических узлов. Состояние характеризуется скоплениями пузырьков, напоминающих лягушачью икру (рис. 14). Цвет зависит от содержания: беловатая, желтая или светло-коричневая окраска обусловлена цветом лимфатической жидкости, а красноватая или синеватая — наличием эритроцитов в лимфатической жидкости в результате кровоизлияния [51]. Пузырьки могут претерпеть изменения и приобрести бородавчатый вид [50]. Наиболее часто встречается на конечностях, реже — в области гениталий [52].
Венерическая лимфогранулема
— это заболевание, передающееся половым путем, вызываемое Chlamydia trachomatis. Заболевание характеризуется преходящей безболезненной генитальной папулой и, реже, эрозией, язвой или пустулой с последующей паховой и/или бедренной лимфаденопатией, известной как бубоны [34, 53].
Чесотка
человека, вызываемая паразитическим клещом Sarcoptes scabiei var hominis, характеризуется ходами, эритематозными и папулезными высыпаниями и интенсивным зудом (часто усиливающимся по ночам) [54]. Эритематозные папулы, причиной которых является реакция гиперчувствительности к клещу, имеют размер от 1 до 2 мм в диаметре (рис.15) [54].
Как правило, сирингомы
представляют собой бессимптомные, мелкие, мягкие или плотные, телесного или коричневого цвета папулы размерами 1 — 3 мм в диаметре [55]. Они обычно обнаруживаются в периорбитальных областях и на щеках [55]. Однако сирингомы могут появляться на половом члене и ягодицах. При расположении на пенисе сирингомы могут быть ошибочно приняты за бородавки полового члена.
Травматические невромы
— это опухоли нервных оболочек, в которых отношение аксонов к пучкам шванновских клеток приблизительно равно [56, 57]. Эта патология является результатом регенеративной пролиферации травмированных или поврежденных нервных волокон. Травматические невромы полового члена могут возникнуть в результате таких травм полового члена, как обрезание и дорсальная нейротомия полового члена (применяемая для лечения преждевременной эякуляции) [56 — 59]. Клинически травматические невромы полового члена представлены окрашенными в цвет кожи или эритематозными папулами или узелками на головке или стволе полового члена [56 — 59].
Шванномы
— это новообразования, происходящие из шванновских клеток. Шваннома полового члена обычно представляет собой единичный, бессимптомный, медленно растущий узелок на дорсальной стороне ствола полового члена [60, 61].
Бовеноидный папулез
— это предраковая очаговая интраэпидермальная дисплазия, которая обычно проявляется в виде множественных красно-коричневых папул или бляшек в аногенитальной области, в частности, на половом члене [62]. Патология соответствует плоскоклеточному раку in situ. Прогрессирование до инвазивного плоскоклеточного рака происходит в 2 — 3% случаев [62].
Как правило, плоскоклеточный рак
полового члена проявляется в виде узелка, язвы или эритематозного очага [63]. Высыпания могут выглядеть бородавчатыми, в виде лейкоплакии или склероза [63, 64]. Наиболее излюбленным местом является головка полового члена, за которой следуют крайняя плоть и ствол полового члена [63].
Осложнения
Бородавки полового члена могут быть причиной значительного беспокойства или расстройства для пациента и его сексуального партнера из-за их косметического вида и заразности, стигматизации, беспокойства о будущей фертильности и риске рака, а также их связи с другими заболеваниями, передающимися половым путем [65, 66]. По оценкам, 20 — 34% пострадавших пациентов имеют сопутствующие заболевания, передающиеся половым путем. Больные часто испытывают чувство вины, стыда, низкую самооценку и страх [67]. Человек с бородавками полового члена имеют более высокие показатели сексуальной дисфункции, депрессии и тревожности по сравнению со здоровым населением [65, 68]. Данное состояние может оказывать негативное психосоциальное воздействие на пациента и негативно влиять на качество его жизни. Большие экзофитные высыпания могут кровоточить, вызывать обструкцию уретры и мешать половому акту. Злокачественная трансформация встречается редко, за исключением лиц с ослабленным иммунитетом [74, 75]. Пациенты с бородавками полового члена подвергаются повышенному риску развития аногенитального рака, рака головы и рака шеи в результате коинфекции ВПЧ высокого онкогенного риска [4,76].
Прогноз
Если не проводить никакого лечения, то генитальные бородавки могут самостоятельно разрешиться, остаться неизменными или увеличиться в размерах и в количестве [3]. Приблизительно одна треть бородавок полового члена регрессирует без лечения, и средняя продолжительность до их исчезновения составляет примерно 9 месяцев [4, 77]. При правильном лечении исчезает от 35 до 100% бородавок в течение 3 — 16 недель [65]. Несмотря на то, что бородавки разрешаются, ВПЧ-инфекция может оставаться, что приводит к рецидиву [4]. Частота рецидивов колеблется от 25 до 67% в течение 6 месяцев после лечения [7, 78]. Среди больных с субклинической инфекцией, рецидивирующей инфекцией (реинфекцией) после половых контактов и при наличии иммунодефицитов встречается более высокий процент рецидивов [72].
Лечение
Активное лечение бородавок полового члена предпочтительнее динамического наблюдения, так как это приводит к более быстрому исчезновению высыпаний, уменьшает страхи заражения партнера, снимает эмоциональный стресс, улучшает косметический вид, уменьшает социальную стигматизацию, связанную с поражением полового члена, и облегчает симптомы (например, зуд, болезненность или кровотечения) [3, 7, 77]. Бородавки полового члена, которые сохраняются более 2 лет, гораздо реже склонны к самостоятельному разрешению, поэтому, активное лечение должно быть предложено в первую очередь [14]. Обязательно показано консультирование сексуальных партнеров. Рекомендуется также обследование на заболевания, передающиеся половым путем.
Активные методы лечения можно разделить на механические, химические, иммуномодулирующие и противовирусные [80]. Имеется крайне малое количество подробных сравнений друг с другом различных методов лечения. Эффективность варьируется в зависимости от метода лечения. До сих пор не было доказано, что какой-либо один метод лечения неизменно превосходит другие методы лечения. Выбор метода лечения должен зависеть от уровня владения им врачом, предпочтений пациента и переносимости лечения, а также от количества бородавок и тяжести заболевания. Следует также принимать во внимание сравнительную эффективность, легкость проведения, побочные эффекты, стоимость и доступность метода лечения. В целом, лечение, которое проводит сам себе пациент, считается менее эффективным по сравнению с лечением, которое проводит врач на приеме [6].
Пациент проводит лечение в домашних условиях (по назначению врача)
Назначаемая пациенту терапия включает раствор или гель подофилокса (0,5%), имиквимод (3,75% или 5% крем) и 15% мазь синекатехинов (полиферон Е) [13, 80, 81].
0,5% раствор или гель подофилокса получают из подофиллотоксина, растительной смолы, которая во время деления клетки разрушает микротрубочки в момент репликации. Это останавливает митоз и вызывает некроз тканей. Таким образом, была показана эффективность подофилокса в лечении бородавок полового члена [79, 82]. Раствор или гель подофилокса (0,5%) наносят местно два раза в день в течение 3 дней подряд, далее следует четырехдневный перерыв. Может применяться в домашних условиях [7]. Недельный цикл можно повторить до четырех раз [7]. Эффективность удаления бородавок колеблется от 45 до 77% [7]. Побочные действия включают местный дискомфорт, зуд, раздражение, жжение, боль, ксероз, эритему, эрозию, изъязвление и поствоспалительную гиперпигментацию или гипопигментацию в месте нанесения [7, 14]. Для минимизации местных побочных действий подофиллотоксин следует смывать через 1 — 4 часа после нанесения. Следует избегать половых контактов, когда подофиллотоксин все еще находится на коже [79].
Имиквимод выпускается в виде 3,75 и 5% крема. Имиквимод усиливает врожденный и клеточный иммунный ответ хозяина и борется с ВПЧ путем связывания с дендритными клетками кожи и макрофагами через toll-подобные рецепторы [7, 9]. Это приводит к синтезу и высвобождению провоспалительных цитокинов, таких как альфа-интерферон (IFN-α), фактор некроза опухоли альфа (TNF-α) и интерлейкины: IL-1, IL-6, IL-8 и IL-12 [7, 79]. Секретируемые цитокины стимулируют местные иммунные эффекты, которые являются токсичными по отношению к ВПЧ. Имиквимод также действует на клеточный иммунитет, активируя клетки Лангерганса, тем самым увеличивая презентацию антигенов для Т-клеток. Исследования показали, что местное применение 5% крема Имиквимод полезно при лечении бородавок полового члена [83]. 5% имиквимод применяется три раза в неделю до полного удаления очага или в течение 16 недель, в то время как, 3,75% имиквимод применяется ежедневно вечером в течение 8 недель [9, 79]. Эффективность удаления бородавок аналогична подофилоксу [7]. Побочные действия при местном применении имиквимода включают местное раздражение, зуд, жжение, эритему, везикулы, эрозии, изъязвления и гипопигментацию в месте применения. Очень редко встречаются гриппоподобные симптомы [14, 79]. Для минимизации местных нежелательных явлений, место обработки следует промыть водой с мылом через 6 — 10 часов после нанесения.
Синекатехиновая мазь представляет собой водный экстракт листьев зеленого чая (Camellia sinensis) и выпускается в виде 10 и 15% мази. Считается, что препарат действует за счет уменьшения репликации вируса путем усиления регуляции генов, связанных с апоптозом, и модуляции генов, участвующих в провоспалительном ответе на ВПЧ-инфекцию [7, 79]. Синекатехиновая мазь является безопасным и эффективным средством лечения бородавок полового члена у иммунокомпетентных мужчин в возрасте 18 лет и старше [13, 84]. Рекомендуется применять синекатехиновую мазь три раза в день в течение 16 недель [6, 7]. Не следует смывать мазь до следующего применения [6]. Два рандомизированных двойных слепых исследования III фазы (n = 1005) показали, что частота полного удаления бородавок и их рецидивов после 12 недель генитальных кондилом была достоверно выше, чем в контрольной группе (Р<0,001 и Р<0,001 соответственно) [6]. Побочные явления включают зуд, жжение, дискомфорт, раздражение, боль, эритему, отек, уплотнение, везикулярную сыпь, эрозию и изъязвление в месте нанесения, которые возникают примерно у 20% пациентов. Окрашивание нижнего белья — еще один неприятный аспект применения этого препарата. Однократное слепое рандомизированное контролируемое исследование (n=42) показало, что криотерапия совместно с 15% синекатехиновой мазью была более эффективна в лечении наружных генитальных бородавок по сравнению с одной только криотерапией (-5,0 очагов против -2,1 очагов, соответственно, Р=0,07) [85].
Методы лечения, применяемые в условиях клиники
Применяемые в условиях клиники методы включают использование подофиллина, криотерапию жидким азотом, применение бихлоруксусной или трихлоруксусной кислоты, пероральный прием циметидина, хирургическое иссечение, электрокоагуляцию и терапию карбондиоксидным лазером [80, 81].
Жидкий 25% подофиллин, получаемый из подофиллотоксина, работает, останавливая митоз, и, вызывая некроз тканей [7]. Препарат наносят непосредственно на бородавку полового члена один раз в неделю в течение 6 недель (максимум — 0,5 мл на одну обработку) [7]. Подофиллин следует смывать через 1 — 4 часа после обработки и не следует наносить на зоны с повышенной влажностью кожи [7]. Эффективность удаления бородавок достигает 62% [7]. Из-за сообщений о токсичности, включая летальный исход, связанный с использованием подофиллина, предпочтительным считается подофилокс, который имеет гораздо лучший профиль безопасности [7].
Жидкий азот, представляющий собой метод выбора для лечения бородавок полового члена, может наноситься с помощью распылителя или аппликатора с ватным наконечником непосредственно на бородавку и на 2 мм вокруг нее [79]. Жидкий азот вызывает повреждение тканей и гибель клеток путем быстрого замораживания с образованием кристаллов льда. Минимальная температура, необходимая для разрушения бородавок, составляет -50°C, хотя некоторые авторы считают, что температура -20°C также эффективна [86].
Эффективность удаления бородавок достигает 75% [79]. Побочные эффекты включают боль во время лечения, эритему, шелушение, пузырьки, эрозию, изъязвление и диспигментацию на месте применения. Недавнее параллельное рандомизированное исследование фазы II на 16 иранских мужчинах с генитальными бородавками показало, что криотерапия с использованием состава Вартнера, содержащего смесь 75% диметилового эфира и 25% пропана, также эффективна. Для подтверждения или опровержения этого вывода необходимо провести дальнейшие исследования. Надо сказать, что криотерапия с использованием состава Вартнера менее эффективна, чем криотерапия с использованием жидкого азота [86].
Бихлоруксусную и трихлоруксусную кислоты можно использовать для лечения небольших бородавок полового члена, так как их способность проникать через кожу ограничена [79]. Каждая из этих кислот работает путем свертывания белка с последующим разрушением клеток и, как следствие, удаления бородавки полового члена [7]. В месте нанесения может возникнуть ощущение жжения. Рецидивы после применения бихлоруксусной или трихлоруксусной случаются также часто, как и при применении других методов. Препараты можно применять до трех раз в неделю [7]. Эффективность удаления бородавок колеблется от 64 до 88% [7].
Циметидин, антагонист Н2-рецепторов, предположительно действует путем усиления клеточного иммунитета против ВПЧ [87]. Рекомендуемая доза составляет 25 — 40 мг/кг/сут перорально. Лекарство безопасно, безболезненно и хорошо переносится [88].
Электрокоагуляция, лазерная терапия, карбондиоксидный лазер или хирургическое иссечение работают путем механического разрушения бородавки и могут применяться в тех случаях, когда имеется довольно крупная бородавка или скопление бородавок, которые тяжело удалить консервативными методами лечения [4, 79, 89, 90]. Механические методы лечения имеют самый высокий процент эффективности, однако при их применении более высок риск появления шрамов на коже. Местная анестезия, такая как Нанорап (гидрогель с 2,5% лидокаина и 2,5% прилокаина с 50% активных веществ в нанокапсулах), который наносится на очаги поражения без окклюзии за 20 минут до процедуры или смесь местных анестетиков (ЭМЛА), наносимая на очаги с окклюзией за час до процедуры, должны рассматриваться как меры, которые уменьшают дискомфорт и боль во время манипуляции [44]. Общая анестезия может применяться для хирургического удаления крупных очагов.
Альтернативные методы лечения
Пациенты, которые не реагируют на методы лечения первой линии, могут реагировать на другие методы лечения или комбинацию методов [75, 79]. К терапии второй линии относятся применяемый местно, внутрь очага или внутривенно цидофовир, топический 5-фторурацил и топический ингенола мебутат.
Противовирусная терапия цидофовиром может быть рассмотрена для пациентов с ослабленным иммунитетом и рефрактерными к лечению бородавками [14]. Цидофовир представляет собой ациклический нуклеозида фосфонат, который конкурентно ингибирует вирусную ДНК-полимеразу, тем самым предотвращая вирусную репликацию [79, 91].
Побочные эффекты местного применения (введения внутрь очага) цидофовира включают раздражение, эрозию, поствоспалительные пигментные изменения и поверхностные рубцы в месте применения [88]. Основным побочным эффектом внутривенного введения цидофовира является нефротоксичность, которую можно предотвратить с помощью солевой гидратации и пробенецида [91].
Применяемый местно 5-фторурацил также эффективен при лечении бородавок полового члена [92]. 5-фторурацил — это фторпиримидиновый антиметаболит являющийся аналогом нуклеозида пиримидина. Препарат блокирует действие тимидилатсинтазы и тем самым останавливает выработку ДНК. Систематический обзор базы данных Кокрейна по шести рандомизированным плацебо-контролируемым исследованиям с участием 988 пациентов с генитальными бородавками показал, что топический 5-фторурацил был более эффективен, чем отсутствие лечения или плацебо (относительный риск: 0,39; 95% доверительный интервал: 0,23-0,67) [92]. Авторы предупреждают, что необходимы дальнейшие исследования из-за отсутствия высококачественных рандомизированных плацебо-контролируемых исследований [92]. Побочные эффекты топического 5-фторурацила включают боль, жжение, воспаление и изъязвление в месте применения [79].
Предварительные исследования показали, что местное применение геля ингенол мебутата эффективно при лечении остроконечных кондилом [93 — 95]. Ингенол мебутат действует путем индукции гибели клеток в пролиферирующих кератиноцитах и стимуляции воспалительной реакции, характеризующейся инфильтрацией нейтрофилов. Местное раздражение кожи может возникнуть через 24 — 48 часов [94, 95]. Частота рецидивов неизвестна.
Профилактика
Генитальные бородавки в определенной степени можно предотвратить при более позднем начале половой жизни и при ограничении числа сексуальных партнеров [3]. Латексные презервативы, если их применять последовательно и правильно, уменьшают передачу ВПЧ. Половые партнеры с аногенитальными бородавками должны обязательно лечиться.
Вакцины против ВПЧ эффективны до начала половой жизни в первичной профилактике инфекции [5]. Это связано с тем, что вакцины не обеспечивают защиту от заболеваний, вызванных вакцинными типами ВПЧ, которые индивид приобрел в результате предшествующей сексуальной активности [96]. Консультативный комитет по практике иммунизации Центра по контролю и профилактике заболеваний, Американская академия педиатрии, Американский колледж акушеров и гинекологов, Американская академия семейной практики и международное папилломавирусное общество рекомендуют проводить плановую вакцинацию девочек и мальчиков вакциной против ВПЧ [81, 97 — 101].
Целевой возраст для вакцинации составляет 11 — 12 лет для девочек и мальчиков [100 — 102]. Вакцину можно вводить уже с 9-летнего возраста [97]. Три дозы вакцины против ВПЧ следует давать в 0 месяц, на 1 — 2 (обычно 2) и 6 месяцы [97]. Догоняющая вакцинация показана мужчинам в возрасте до 21 года и женщинам в возрасте до 26 лет, если они не были вакцинированы в целевом возрасте [99 — 102]. Вакцинация также рекомендуется для мужчин, которые являются гомосексуалистами или иммунокомпетентными в возрасте до 26 лет, если они не были вакцинированы ранее [100, 101]. Вакцинация снижает вероятность инфицирования ВПЧ и появления в последующем бородавок полового члена, а также рака полового члена. Вакцинация как мужчин, так и женщин более полезна для уменьшения риска появления остроконечных кондилом полового члена, чем вакцинация только мужчин, поскольку мужчины могут заразиться ВПЧ-инфекцией от своих сексуальных партнерш. Распространенность аногенитальных бородавок значительно снизилась с 2008 по 2014 год благодаря введению вакцины против ВПЧ [103].
Ежегодное процентное изменение среди мужчин в возрасте 20 — 24 лет составило -6% (Р=0,005) [103]. Снижение распространенности, вероятнее всего, является результатом массовой вакцинации среди женщин. Систематический обзор и метаанализ шести исследований (n=27078) показали, что четырехвалентная вакцина против ВПЧ эффективна в профилактике аногенитальных бородавок как у мужчин, так и у женщин [104]. 9-валентная вакцина (Гардасил-9), которая заменила 4-валентную вакцину (Гардасил), нацелена на ВПЧ 6, 11, 16, 18, 31, 33, 45, 52 и 58 типов и содержит их вирусные частицы [96, 101, 105]. 9-валентная вакцина эффективна в профилактике бородавок полового члена. Бивалентная вакцина (Церварикс) нацелена только на ВПЧ 16 и 18 типов и не эффективна в профилактике бородавок полового члена [97].Обнадеживают данные по безопасности вакцин против ВПЧ [102].
Вывод
Бородавки полового члена являются заболеванием, передающимся половым путем, и вызываются ВПЧ. Эта патология может оказывать негативное психосоциальное воздействие на пациента и отрицательно сказываться на качестве его жизни. Несмотря на то, что приблизительно одна треть бородавок полового члена регрессирует без лечения, активное лечение предпочтительней для ускорения разрешения бородавок, уменьшения страхов заражения, ослабления эмоционального стресса, улучшения косметического вида, уменьшения социальной стигматизации, связанной с поражением полового члена и облегчения симптомов.
Активные методы лечения могут быть механическими, химическими, иммуномодулирующими и противовирусными, а часто и комбинированными. До сих пор не было доказано, что какой-либо один метод лечения превосходит другие. Выбор метода лечения должен зависеть от уровня владения врача данным методом, предпочтений пациента и переносимости лечения, а также количества бородавок и тяжести заболевания. Следует также принимать во внимание сравнительную эффективность, простоту использования, побочные эффекты, стоимость и доступность метода лечения. Вакцины против ВПЧ до начала половой жизни эффективны в первичной профилактике инфекции. Целевой возраст для вакцинации составляет 11 — 12 лет, как для девочек, так и для мальчиков.