- Что такое верхнечелюстной синусит?
- Симптомы
- Осложнения
- Типы и виды верхнечелюстного синусита
- Как проводится диагностика верхнечелюстного синусита
- Лечение
- Этиотропная терапия
- Пункция
- «ЯМиК»-катетеризация
- Лечение симптомов верхнечелюстного синусита
- Хирургическое вмешательство
- Лечение дома
- Профилактика
Верхнечелюстной синусит (от лат. «пазуха» и «воспаление») — это воспаление слизистой оболочки соответствующих пазух носа. Причины этого заболевания различны: аллергия, ринит, больные зубы, воспаление тканей вокруг зубов, травмы. Лечение включает в себя консервативные процедуры, домашние средства и хирургическое вмешательство.
Что такое верхнечелюстной синусит?
У человека есть несколько видов пазух: лобные, клиновидные, верхнечелюстные и ячейки решетчатого лабиринта. В каждом из этих видов может произойти воспаление слизистой оболочки. Тогда начнется синусит. Верхнечелюстной синусит иначе называется гайморит и представляет собой воспаление придаточных пазух носа.
Впервые верхнечелюстные пазухи проиллюстрировал Леонардо да Винчи, а уже саму болезнь открыл Натаниэль Гаймор — британский хирург и анатом (он же подробно описал верхнечелюстные пазухи в своем трактате 1651 года). В то время гайморит лечили домашними методами и прогреванием.
Виды патологии
Существует несколько видов кисты гайморовой пазухи:
- Одонтогенная. Воспалительный процесс формируется в корневой системе недолеченной зубной единицы, расположенной на верхней челюсти. При увеличении размеров образование разрушает кость и прорастает в синусы. Содержимое кисты — гнойное.
- Ретенционная. Причина развития – нарушение функционирования и непроходимость желез, отвечающих за выработку слизи.
В отдельную категорию выделяются ложные кисты. В подобных образованиях отсутствуют эпителиальные клетки. Появление подобных образований обусловлено нарушением строения челюстно-лицевого аппарата.
Типы и виды верхнечелюстного синусита
В зависимости от этиологии (причины возникновения) болезни различают риногенные, одонтогенные, травматические и аллергические верхнечелюстные синуситы.
Риногенный гайморит возникает на фоне течения ринита (когда воспаляется слизистая оболочка носа). Слизистая оболочка — главное препятствие на пути инфекций. При попадании на нее бактерий развивается насморк или ринит. Основания возникновения ринита различны: вирусы, гипертермия, аллергии
, снижение защитных свойств организма, проникновение синтетических средств, влияние сухого воздуха, слишком продолжительное применение лекарств с сосудорасширяющим или сосудосуживающим действием.
Характеризуется ринит заложенностью, течением из носа, нарушением кровообращения в полости носа, развитием застойных кровяных явлений. Всего существует 4 вида ринита: аллергический
, хронический, острый, вазомоторный.
Одонтогенный синусит возникает вследствие воспаления слизистой верхнечелюстной пазухи из-за инфекции от нездорового зуба, тканей вокруг него, образовавшегося сообщения между пазухой и полостью рта после удаления зуба. Симптомами этого заболевания могут быть апатия, потеря аппетита, головная боль, ломота в висках, выделения из носа или уха, кашель, насморк и другие. В зависимости от протекания болезни выбирают разные способы лечения: антибактериальную терапию и промывание гайморовых пазух, откачивание гноя или операцию.
Травма гайморовой пазухи или челюсти также может привести к возникновению синусита.
Причиной аллергического гайморита служит гиперчувствительность организма к одному из раздражителей. Начинается заболевание в полости носа, а затем распространяется на гайморовые пазухи. Что же обычно служит аллергеном? Это пыльца в период цветения, шерсть и экскременты домашних любимцев, пылевые клещи, лекарства, бытовая химия, духи, косметика, химикаты, грязный городской воздух.
По длительности недуга синуситы делят на:
- острый (меньше 3 месяцев);
- рецидивирующий острый (может повторяться до четырех раз в год);
- хронический (больше 3 месяцев);
- обострение хронического гайморита (добавление новых симптомов к уже существующим).
По степени тяжести симптомов синуситы бывают:
- легкие
- средней тяжести
- тяжелые.
Причины гайморита
Заболевание чаще возникает в холодное время года у людей с ослабленным иммунитетом, но это не единственная причина. Воспаление гайморовой пазухи может развиться из-за:
- осложнения насморка;
- искривления носовой перегородки;
- повреждения носоглотки;
- аденоидита;
- инфекций и бактерий;
- аллергии;
- слишком сухого воздуха в помещении;
- работы на вредном производстве;
- плохого состояния верхних зубов;
- травмы слизистой оболочки гайморовой пазухи.
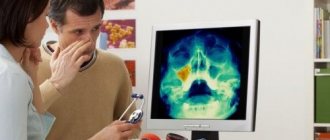
Как проводится диагностика верхнечелюстного синусита
Во время диагностики заболевания необходимо собрать ряд показаний: узнать о жалобах, записать симптомы, проанализировать анамнез пациента и провести обследование (компьютерная томография, рентген).
Возможные симптомы: головная, височная боль, носовые и ушные выделения, накопление слизи на задней стороне глотки, интоксикация (в тяжелых случаях).
Анамнез должен содержать сведения о перенесенных заболеваниях, травмах, переохлаждениях и т.д.
Осмотр, как правило, заключается в пальпации и перкуссии в области околоносовых пазух, а также включает фарингоскопию и риноскопию.
Диагностика
Чтобы провести полноценное лечение пазух носа, необходимо обратиться к ЛОР-врачу для диагностики заболевания. Врач оценивает жалобы пациента, учитывает факторы риска (переохлаждение, болезни зубов, сопутствующую ЛОР-патологию), проводит осмотр полости носа. Затем назначаются дополнительные диагностические исследования:
- видеоэндоскопия полости носа для осмотра ее стенок и выходных отверстий пазух;
- рентгенография для обнаружения жидкости или отека в гайморовой или лобной пазухах;
- компьютерная томография придаточных пазух – самый точный диагностический тест, дающий информацию о состоянии всех придаточных пазух;
- в качестве скринингового исследования для быстрого определения пораженной пазухи возможно использование УЗИ.
При неэффективности лечения воспаления пазух носа необходимо микробиологическое исследование содержимого, которое можно получить с помощью пункции.
Лечение
Этиотропная терапия
Быстрых результатов в терапии помогает добиться назначение средств против бактерий (главных возбудителей острого синусита):
- β-лактамы: амоксициллин, клавуланат, цефаклор, цефуроксима аксетил, сульбактам;
- фторхинолоны: левофлоксацин, гатифлоксацин, моксифлоксацин;
- макролиды: азитромицин, кларитромицин.
Пункция
Данный способ применяют, если не удалось вылечить болезнь медикаментозно. Является самым известным способом для удаления гноя из верхнечелюстных пазух. Довольно болезненный, в отличие от других процедур.
«ЯМиК»-катетеризация
Довольно результативное средство в борьбе с верхнечелюстным синуситом, не вызывает осложнений. Достаточно болезненная процедура, как и пункция, больные не всегда хорошо могут ее переносить.
Важно: выполнение операции нецелесообразно при изолированном поражении одной околоносовой пазухи, так как можно занести инфекцию в здоровые околоносовые пазухи.
Профилактика
Для предупреждения развития синусита рекомендуются такие меры профилактики:
- своевременное лечение ринита и других состояний, сопровождающихся заложенностью носа;
- профилактика ОРВИ, отказ от контактов с больными людьми, частое мытье рук во время сезона простуд;
- отказ от курения, в том числе и пассивного;
- при аллергической природе синусита – лечение аллергии, курсы аллерген-специфической иммунотерапии;
- использование увлажнителей воздуха дома и на работе;
- вакцинация против гриппа и пневмококка;
- общеукрепляющие меры, здоровый образ жизни, правильное питание.
Медицинский центр НИКИО приглашает всех пациентов с острым или хроническим синуситом на консультацию и лечение. Здесь работают самые опытные врачи, использующие современные диагностические и лечебные методики. Своевременное обращение к специалистам во много раз увеличивает вероятность излечения от синусита, в том числе и его хронических форм.
Лечение симптомов верхнечелюстного синусита
Симптоматическое лечение гайморита включает в себя топические деконгестанты (такие как ксилометазолин и оксиметазолин), которые улучшают вентиляцию околоносовых пазух, муколитики (например, карбоцистеин), улучшающие секрецию слизи, местные антисептические препараты (мирамистин и другие) и ирригационную терапию (к примеру, носовой душ, перед применением которого нужно применить сосудосуживающие препараты), вымывающие слизь и убивающие микробов в полости пазух, топические глюкокортикостероиды, комбинированные средства (нестероидные и противовоспалительные препараты — парацетамол, ибупрофен).
Среди наиболее действенных препаратов для лечения симптомов синусита можно выделить Сиалор на основе ионов серебра
. Он оказывает противовоспалительное действие, препятствует размножению бактерий. Благодаря мягкому действию препарата сохраняется баланс микрофлоры и создаются благоприятные условия для регенерации слизистой носа.
Хирургическое вмешательство
Лекарственные методы лечения не всегда эффективны, иногда необходимо прибегнуть к помощи операции. При этом различаются как подходы к больным пазухам (экстраназальный, эндоназальный, комбинированный), технологии хирургии (увеличительные приборы и освещающие устройства), так и методы хирургии.
Важно: после перенесенного синусита пациенты должны периодически (не реже раза в 3 месяца) наблюдаться у оториноларинголога.
Лечение дома
Вариантом лечения верхнечелюстного синусита дома являются паровые ингаляции, благодаря которым улучшается кровообращение, разжижаются скопления слизи, а также улучшается приток лекарств из крови. Но при остром течении верхнечелюстного синусита такой способ опасен, он может спровоцировать генерализацию инфекционного процесса.
Можно делать ингаляции с отваром трав (календула, чистотел, лавровый лист, череда шалфей, ромашка). В закипевшую воду добавляют спиртовую настойку прополиса (1 чайная ложка на 0,5 л отвара) и пару капель йода.
Кроме подобных ингаляций можно дышать и над вареным картофелем. Важно: дышать нужно по 10 минут ежедневно, курс — неделя.
Прогревают нос и поваренной солью в мешке, варены яйцом, синей лампой. Промывают нос следующим раствором: 1 чайная ложка на стакан, фурацилин (2 таблетки, отвары трав (шалфей, чистотел, ромашка). Повтор процедуры может быть до 10 раз в день.
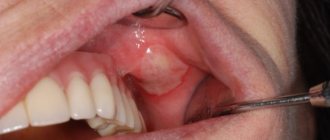
Симптомы кисты гайморовой пазухи
Киста верхней челюстной пазухи не имеет специфических симптомов на ранних стадиях, первые жалобы появляются при значительном разрастании новообразования (15 мм и более). Интенсивность роста – индивидуальный показатель для каждого пациента, как и выраженность симптоматики.
Основные признаки кистозного образования в гайморовой пазухе:
- Хроническая заложенность носа на стороне поражения;
- Распирающие ощущения в области щеки (ближе к глазу);
- Упорные головные боли, плохо купируемые анальгетиками;
- Скопление слизи на задней стенке глотки (особенно по утрам);
- Периодические слизистые или прозрачные выделения из носа;
- Частые гаймориты с гнойным отделяемым из носовых ходов;
- Боль при надавливании на причинный зуб, покраснение и отек десен;
- Асимметрия лица с болезненностью передней стенки пазухи.
Поражение пазухи одонтогенным (то есть через зуб) путем чаще развивается в синусах с широким дном и глубокими выбуханиями альвеолярного отростка в челюсть. Важное значение имеет наполненность пазухи воздухом – при умеренной пневматизации риск формирования кисты меньше.
Врач при диагностическом исследовании выявляет отверстие в дне синуса. При обострении одонтогенного гайморита из носа выделяются резко пахнущие гнойные массы, при промывании обнаруживаются крошковато-зернистые включения белого оттенка. Рентгенограмма, как правило, подтверждает диагноз кисты гайморовой пазухи, после чего врач составляет план лечебных мероприятий.
Записаться на прием
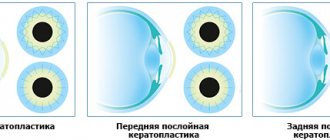
Виды операций
При выявлении кисты верхнечелюстной пазухи ограничиться одними терапевтическими мероприятиями не удастся, однако перспектива сохранения зуба все же имеется. Лечением кист занимается стоматолог хирург, который на основании клинической картины и данных инструментального обследования выбирает методику оперативного вмешательства:
- Цистэктомия – операция по иссечению и выскабливанию всей полости кисты с последующим наложением швов;
- Цистотомия – операция по иссечению передней стенки новообразования, а заднюю стенку врач сообщает с полостью рта.
Показания к конкретной методике определяются индивидуально, зависят от вида кисты, размера новообразования, количества зубов, вовлеченных в патологический процесс. Консервативное лечение возможно лишь при отсутствии явного воспаления, занимает 3-4 месяца, но за это время новообразование может разрастись с появлением осложнений. Именно поэтому хирургическое вскрытие пазухи считается наиболее надежным методом лечения верхнечелюстных и других видов кист.
Лечение кисты верхнечелюстной пазухи
Хирургические мероприятия, проводимые стоматологом в клинике, направлены на:
- Купирование воспалительного процесса;
- Устранение очага инфекции в полости рта;
- Удаление корня зуба с кистой либо извлечение всего зуба;
- Выскабливание пазухи, антисептическая обработка;
- Закрытие сообщения между ротовой полостью и синусом;
- Создание дренажа для оттока жидкого содержимого через носовой ход.
Сначала врач определяет, какой зуб стал причиной воспалительного процесса в синусе, причем пораженными могут оказаться корни сразу нескольких зубов. При помощи рентгенограмм анализируется размер пазухи, локализация кисты, подбирается вид обезболивания (обычно это местная анестезия препаратами последнего поколения). Хирург приложит все усилия, чтобы сохранить зуб, если это возможно. При неглубоком погружении в полость кисты хороший эффект показывают зубосохраняющие операции (например, резекция корня). При погружении зуба внутрь новообразования более чем на 1/3 длины показано удалить его с целью предупреждения рецидивов заболевания.
В «Факторе Улыбки» для заполнения полости верхнечелюстной кисты используются биосовместимые современные материалы, обеспечивающие ускоренную регенерацию тканей. Такая тактика позволяет восстановить кость челюсти безопасным путем, прогноз вмешательства благоприятный.
Протокол работы с придаточными пазухами также включает в себя консультацию ЛОР-врача. Лечение считается успешным при исчезновении клинических симптомов заболевания и отсутствии патологических изменений костной ткани на контрольных рентгенограммах.
Реабилитация, особенности ухода
После оперативного вмешательства небольшой дискомфорт сохраняется на протяжении 10-14 дней. Турунды из носовых ходов извлекаются на третьи сутки, а швы снимаются через неделю. Отечность, болезненность, затрудненное дыхание – временные явления, обусловленные спецификой операции, не требуют проведения отдельных лечебных мероприятий. После удаления тампонов из носа следует тщательно соблюдать назначения врача касаемо промывания ходов антисептиками. Назначается антибиотикотерапия и закапывание сосудосуживающих препаратов.
В течение первого месяца после операции рекомендуется:
- Чихать и кашлять аккуратно, с открытым ртом;
- Соблюдать щадящую диету с преобладанием мягких блюд;
- Ограничить интенсивное высмаркивание носа;
- Избегать активных мимических движений;
- Отложить посещение бани, сауны, бассейна;
- Не опускаться под воду (даже в ванной);
- Временно ограничить спортивные тренировки;
- Спать с приподнятым изголовьем на удобной подушке.
Посещать стоматологическую клинику после проведенного лечения следует один раз в 3-4 месяца на протяжении года. Лечащий врач на осмотрах контролирует ход восстановления, предупреждая рецидивы.
Возможные осложнения
Лечение верхнечелюстной кисты должно проводиться исключительно в условиях клиники, оборудованной надлежащим образом. Домашние мероприятия для «рассасывания» новообразования неэффективны, причем во многих случаях способствуют ускоренному росту кисты из-за неправильных действий пациента.
Несвоевременное обращение к стоматологу-хирургу грозит серьезными последствиями:
- Распространение патологического процесса на здоровые зубы с последующей их потерей;
- Проникновение инфекции в другие воздухоносные пазухи черепа;
- Расплавление кости гнойными массами с возникновением остеомиелита;
- Нарушение зрения, «двоение в глаза» из-за сдавливания кистой глазного яблока;
- Выраженная асимметрия лица при очень больших новообразованиях пазух;
- Патологический перелом верхнечелюстной кости из-за истончения тканей;
- Изнуряющие головные боли, нарушение дыхательной функции, хроническое недомогание.
Самым грозным осложнением кисты верхнечелюстной пазухи считается распространение воспаления на оболочки головного мозга и собственно мозг, что крайне опасно для жизни пациента.
Профилактические мероприятия
Следующие меры помогут предотвратить возникновение верхнечелюстной кисты и минимизируют риск осложнений при уже существующих новообразованиях:
- Санация полости рта с грамотным лечением зубов и десен;
- Своевременное лечение ЛОР-заболеваний (ринитов и т.д.);
- Исправление деформированной перегородки носа;
- Лечение аллергического насморка;
- Раннее обращение за врачебной помощью при первых симптомах заболевания.
Врачи «Фактора Улыбки» владеют современными методиками лечения челюстных кист любых размеров. Особый акцент делается на безболезненность и безопасность вмешательства, что достигается применением проверенных препаратов и расходных материалов.
Пациент получает грамотную консультативную помощь в реабилитационном периоде, благодаря чему восстановление протекает с максимальным комфортом. Точная цена лечения кисты зуба определяется объемом работ, видом операции и другими факторами.
Лечение гайморита в Клинике доктора Коренченко
См. также Лечение ЛОР-заболеваний Гайморит Гайморит у ребенка Операция гайморотомия
ЛОР-клиника доктора Коренченко – специализированный медицинский центр с современным высококлассным оснащением. Мы используем прогрессивные лечебно-диагностические схемы, отдавая предпочтение малоинвазивным высокоэффективным методикам. Операции на ЛОР-органах в нашей клинике проводятся эндоскопическим путем, при необходимости применяются и другие технологии.
Эндоскопические ЛОР-операции не требуют общего обезболивания (наркоза), не нарушают целостность костных стенок пазухи, не провоцируют выраженный отек и последующее грубое рубцевание, практически бескровны. Это сокращает сроки реабилитации и быстро восстанавливает носовое дыхание.
Использование эндоскопии позволяет нашим специалистам эффективно выявлять и вылечивать синусит, снижая риски осложнений и рецидивов.
Как проводят операции при хроническом гайморите?
Во многих клиниках при затяжном и рецидивирующем воспалении верхнечелюстной пазухи широко применяется прокол (пункция) для эвакуации гноя и введения препаратов.
Эта манипуляция направлена на снятие острых воспалительных явлений в верхнечелюстной пазухе.
Но заменить оперативное вмешательство данным видом лечения невозможно, так как он не оказывает влияния на анатомические особенности, затрудняющие дренаж верхнечелюстной пазухи.
Поэтому такой подход не вполне корректен, так вылечить хронический гайморит лишь с помощью пункций в большинстве случаев оказывается невозможным.
Поэтому операция все же является основным методом хирургического лечения хронического и осложненного гайморита, а пункция пазухи рассматривается как симптоматическая мера с временным эффектом.
Операция по лечению гайморита может проводиться классическим путем, со вскрытием верхнечелюстной пазухи через разрез между верхней десной и губой. Это результативные, но очень травматичные операции. В настоящее время хирургическое лечение хронического гайморита у взрослых предпочитают проводить малоинвазивным путем, с использованием эндоскопа и хирургического лазера.
Выбор хирургической методики во многом зависит от технических возможностей медицинского центра, опыта и навыков оперирующего врача.
Результаты
Изучены результаты РКТ и МРТ 70 мужчин и 54 женщин в возрасте от 12 до 75 лет. Одонтогенный верхнечелюстной синусит выявлен справа в 73 случаях, слева — у 47 больных, у 4 пациентов обнаружена двусторонняя локализация процесса.
У 72 (63,2%) больных на РКТ определялось уплотнение (асимметричное повышение денситометрической плотности) ретромаксиллярной клетчатки. Рентгенологические проявления одонтогенного синусита были в виде: деструкций альвеолярного отростка (n
=14), грибковых поражений (
n
=10), одонтогенных кист (
n
=6), в 6 случаях определялся пломбировочный материал. Причем у 2 больных изменения были обнаружены на контралатеральной стороне одонтогенного поражения (у одного пациента биопсия подтвердила рак альвеолярного отростка, у другого — фиброзно-отечные полипы). Асимметричное утолщение костной стенки в костном окне программы просмотра имелось в 22 (19,3%) случаях, в мягкотканном — в 30 (26,3%) случаях.
У 16 (14%) больных на РКТ наблюдалось истончение (уменьшение толщины) ретромаксиллярной клетчатки, причем одонтогенный верхнечелюстной синусит в этом случае выявлялся в виде: одонтогенных кист (n
=6) и грибковых синуситов (
n
=2). Утолщение костной стенки в костном окне было выявлено в 1 случае, в мягкотканном окне — в 3 случаях.
У 10 (8,8%) больных на РКТ отмечалось сочетание истончения и уплотнения жировой ткани. Причинами синусита в 8 случаях была деструкция альвеолярного отростка и в 2 случаях — одонтогенные кисты. Утолщение костной стенки в костном окне было выявлено в 1 случае, в мягкотканном окне — в 2 случаях.
У 1 (0,8%) больного на РКТ определялось расширение прилегающей жировой клетчатки (одонтогенная внутрикостная киста распространялась в переднюю стенку и не соприкасалась с задней стенкой верхнечелюстной пазухи). Толщина стенок при просмотре в мягкотканом и костном режимах симметрична.
При МРТ-исследовании у 8 (80%) больных определялось асимметричное снижение интенсивности сигнала в режиме Т1 от ретромаксиллярной клетчатки, а ее истончение выявилось в 3 (30%) случаях. Изменений со стороны костной стенки у этих больных не выявлено.