Общие сведения
Под опухолями челюстей подразумеваются новообразования в котной ткани. Данная патология составляет от 13 до 29% от общего числа стоматологических хирургических заболеваний.
Из-за близкого расположения к зубам, мозгу и глазам патология характеризуется особым клиническим течением. Опухолевые образования в указанной области приводят к функциональным нарушениям, эстетическим дефектам и даже, летальному исходу.
В зависимости от ткани, из которой состоит опухоль, она бывает остеогенной или неостеогенной. По клиническому развитию патологии бывают злокачественные, доброкачественные или местно-деструирующие.
Лечение опухолей челюстей – сложная и длительная задача, требующая от врача высокой компетенции и профессионализма.
Остеобластокластома — лечение
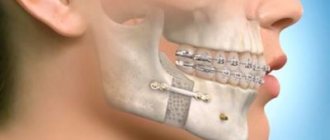
Лечение остеобластокластом челюстей — хирургическое. При кистозной и ячеистой формах обычно достаточно тщательного выскабливания очага поражения. Если опухоль занимает значительные участки челюстной кости, возможно проведение резекции нижней челюсти, при необходимости — с одномоментной костной пластикой. При литической форме чаще используется частичная резекция челюсти без нарушения непрерывности нижнечелюстной кости (континуитальная резекция) или резекция фрагмента челюсти с одномоментной костной пластикой. Лучевая терапия не даёт достаточного лечебного эффекта. Однако данный метод лечения назначается больным, которым любое оперативное вмешательство противопоказано по общесоматическому статусу. Обычно используют короткофокусную рентгенотерапию, дистанционную гамма-терапию, тормозное и электронное излучение высоких энергий. Средняя доза облучения колеблется в пределах 30–50 Гр/кг. Прогноз лечения благоприятный, однако возможность малигнизации и метастазирования опухоли при доброкачественном характере новообразования не исключается. К рецидивам опухолевого процесса обычно приводит неправильная лечебная тактика.
Опубликовано в Статьи
Причины развития
Точный механизм развития опухолей неизвестен. Принято считать, что одонтогенные опухоли развиваются под действием пороков развития тканей челюсти.
Провоцирующие факторы:
- хронический воспалительный процесс тканей челюстей и прилегающих органов;
- воздействие пломбировочного состава и других инородных объектов на верхнечелюстную пазуху;
- повреждения челюстных костей и мягких тканей из-за ушиба и другого механического воздействия;
- влияние на ротовую полость никотина, алкоголя и других химических веществ.
Злокачественные опухоли развиваются из-за распространения метастаз от онкологических образований в других органах.
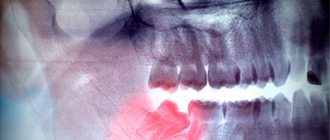
Остеобластокластома — рентгенологическая картина
Рентгенологически при ячеистой форме опухоли на месте очага поражения отмечается тень от множества мелких и более крупных полостей или ячеистых образований, отделённых друг от друга костными перегородками различной толщины. Реакции со стороны надкостницы не наблюдается. Картина во многом сходна с рентгенологической картиной амелобластомы.
Кистозная форма на рентгенограмме напоминает одонтогенную кисту челюсти и амелобластому. Отличие кистозной формы амелобластомы в том, что её граница с костью нередко имеет мелкофестончатые очертания в виде чрезвычайно маленьких бухточек.
При литической форме остеобластокластомы опухоль даёт бесструктурный очаг просветления.
Классификация и клиническое течение
Из-за многообразия форм и стадий затруднена разработка единой классификации опухолей челюсти. Классификация ВОЗ предусматривает подразделение по клиническим проявлениям, гистологии и анатомической локализации.
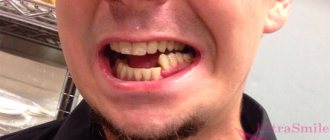
Клинические симптомы, течение и прогнозы обусловлены видом, расположением и стадией заболевания.
- Одонтогенные доброкачественные
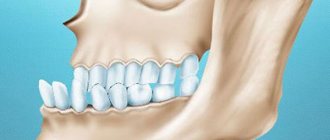
Амелобластома – новообразование, которое развивается из эпителиальных клеток с включениями, по строению напоминающими эмаль. Патологии подвержены люди в возрасте от 20 до 40 лет. При росте опухоли больной испытывает боль в области челюсти и зубов. При внешнем осмотре выявляют плотной структуры, веретенообразное и безболезненное утолщение челюстной кости, вызывающее асимметрию лица. Из-за подвижности происходит смещение зубов. Есть риск развития нагноения в случае инфицирования.
Одонтомы – патологии, характерные для детей до 15 лет. Опухоль состоит из твердой ткани, включая пульпу и пародонт. Отличается небольшими размерами и бессимптомным течением. При вырастании до больших габаритов деформирует челюсть, провоцирует свищи и боль.
Фиброма одонтогенная – детская патология, которая формируется из соединительной ткани фолликула, располагается на обеих челюстях. Отличается медленным, бессимптомным ростом. Редко проявляется ноющими болевыми ощущениями и воспалительным процессом в пораженной зоне. Подвид – цементирующая фиброма.
Цементома – образование из соединительной ткани, врастающей в цемент зубного корня. Локализована опухоль на нижней челюсти в зоне коренных зубов. Бессимптомное течение.
- Недоонтогенные доброкачественные
Выделяют косте- и хрящеобразующие виды и остеобластокластому. В перечень костеобразующих входят: остеома, экзостоз, остеофит и т. д.
Остеома – плотное образование из зрелой костной ткани. Может протекать бессимптомно или с выраженными проявлениями: боль во время жевания, асимметрия лица, подвижность единиц.
Хондрома – хрящеобразующий вид опухоли. Локализуется в ВЧ. Отличается медленным ростом и безболезненностью.
Остеобластокластома – диагностируется у людей до 20 лет. Пациенты отмечают постепенное нарастание боли в челюсти, асимметрию черт лица, гипертермию, возникновение свищей. Есть риск развития переломов НЧ.
- Злокачественные новообразования
Встречаются в 4 раза реже доброкачественных патологий. Бывают одонтогенными и неодонтогенными. Отличаются выраженными симптомами, агрессивным течением и опасностью для жизни.
Остеогенная саркома. Агрессивная опухоль с быстрым ростом, ярко выраженной болью, иррадиирущей в соседние органы. Нарушается симметрия лица, наблюдается инфильтрация мягких тканей и метастазы в другие органы.
Карцинома. Развивается на ВЧ, прорастая носовую полость. Развивается гнойный ринит, носовые кровотечения. При прорастании в глазницу отмечается слезотечение, экзофальтм и другие осложнения.
Диагностика
Поздняя диагностика новообразований обусловлена бессимптомным течением и низкой онкологической настороженностью больных и врачей.
Применяемые диагностические методики:
- опрос больного и сбор анамнеза;
- клинический осмотр;
- рентген-диагностика;
- КТ;
- сцинтография;
- инфракрасная термография;
- биопсия.
При необходимости врач назначает проведение узкоспециализированных обследований.
Алгоритм лечения
При выявлении новообразований челюсти требуется проведение хирургического лечения. Проводится иссечение опухоли вместе с частью прилегающих к ней здоровых тканей. Это позволяет снизить риск рецидива и малигнизации.
В отдельных случаях допускается применение метода кюретажа. Зубы, расположенные в проблемной зоне подлежат экстракции.
Остеобластокластома — микроскопическая картина
Микроскопически в остеобластокластоме различают большое количество мелких, слегка вытянутых клеток с округлым ядром (типа остеобластов), среди которых определяются массивные скопления гигантских многоядерных клеток (остеокластов). В одноядерных клетках отмечаются митозы, в многоядерных они отсутствуют. Форменные элементы опухоли представлены также фибробластами и ксантомными клетками. Участки кровоизлияний подвергаются макрофагальной реакции соответствующими фагоцитарными клетками. В некоторых участках опухоли обнаруживаются островки остеоидной ткани. Опухоль насыщена распавшимися эритроцитами и имбибирована кровяным пигментом — гемосидерином, который придаёт ей бурую окраску. Наличие последнего и множественных кровоизлияний, часто в виде кровяных кист, обусловлено особенностью кровотока в опухоли.
Кровь в остеобластокластоме циркулирует вне сосудистого русла по межтканевым щелям. Отсутствие эндотелия позволяет ей проникать в ткань опухоли и скапливаться там. При этом форменные элементы крови разрушаются, образуя скопление гемосидерина. Иногда в опухоли может обнаруживаться обилие фиброзной ткани.
Диагноз
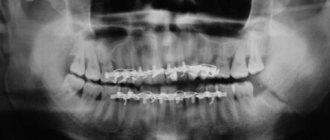
В диагностике Остеобластокластомы большое значение придают рентгенологическому исследованию. Рентгенол, картина О. в большинстве случаев типичная. Опухоль одиночная, как правило, вначале отличается эксцентричным расположением. Соответственно особенностям роста и локализации О. структура ее на рентгенограмме бывает различной. Различают ячеистый и остеолитический варианты строения.
Рис. 2. Рентгенограммы костей предплечья (а, б) и голени (в) при остеобластокластоме: а — прямая рентгенограмма проксимального отдела предплечья при ячеистом варианте остеобластокластомы; эпиметафиз лучевой кости резко вздут, с истонченным корковым слоем и ячеистой перестройкой губчатого вещества; б — прямая рентгенограмма дистального отдела предплечья при остеолитическом варианте остеобластокластомы; эпиметафиз лучевой кости резко вздут, корковый слой истончен или полностью отсутствует, ячеистая структура костного вещества не определяется; в — прямая рентгенограмма коленного сустава и проксимального отдела костей голени при краевом расположении остеобластокластомы; эксцентрическое вздутие (указано стрелками) эпиметафиза большеберцовой кости, корковый слой истончен, но сохранен на всем протяжении.
При ячеистом (трабекулярном) варианте наиболее характерным является признак вздутия эпиметафиза с истончением, но сохранением коркового вещества (рис. 2, а). Пораженная кость приобретает булавовидную форму. Одновременно в результате остеобластической функции опухоли наблюдается грубоячеистая перестройка губчатого вещества эпиметафиза — появление крупных и немногочисленных перегородок, а также более нежной и густой сетки. В этом случае отличить О. от аневризматической костной кисты иногда удается лишь гистологически. В структуре опухоли, как правило, отсутствуют отложения солей кальция, контуры вздутого участка кости достаточно гладки в отличие от энхондромы, к-рая нередко характеризуется наличием крапчатых теней обызвествления и волнистостью контура пораженного участка кости. Зона поражения четко отграничена от соседних неизмененных отделов кости тонкой склеротической каймой, образующей вместе с истонченным корковым веществом капсулу опухоли. При распространении опухоли в сторону диафиза можно наблюдать на границе опухоли и трубчатого отдела кости так наз. телескопический переход: диафиз как бы вставлен в нависающий над ним вздутый эпиметафиз. Нередко здесь же определяются полоски окостеневающей надкостницы. Хрупкость коркового вещества, покрывающего опухоль, в нек-рых случаях может обусловить возникновение патологических надломов с репаративные, нередко бахромчатым периостозом.
Остеолитический вариант строения О. наблюдается или первично, с самого начала роста опухоли, или вторично, в результате перехода из ячеистого варианта. Рентгенологическая картина при этом несколько напоминает остеолитическую саркому. Однако в отличие от нее наблюдается истончение и вздутие коркового вещества, покрывающего измененный участок кости (рис. 2, б). Ячеистость структуры полностью или частично отсутствует. Вздутое и истонченное корковое вещество может подвергнуться почти полному рассасыванию, но в основании опухоли, в месте ее перехода в неизмененную кость, обычно видны остатки раздвинутого и истонченного коркового вещества, что при остеолитической саркоме, как правило, отсутствует. Так наз. телескопический переход диафиза в опухоль при этом рентгенол. варианте наблюдается еще чаще, чем при ячеистом.
Рентгенологически различают центрально расположенные и краевые О. Краевые опухоли (рис. 2, в) обычно не захватывают центральных отделов эпиметафиза. Диагностика их затруднена, но вполне возможна на основе учета рентгенол, признаков — вздутия, ячеистости, отсутствия периостального козырька и др.
Остеобластокластома коротких и плоских костей может представлять значительные трудности для дифференциальной рентгенол. диагностики, т. к. идентичную картину могут давать доброкачественная Хондробластома (см.), энхондрома (см. Хондрома), ретикуло-саркома кости в начальных фазах развития (см. Ретикулосаркома кости первичная), в крестце — хордома (см.) и нек-рые метастатические опухоли, в первую очередь метастазы светлоклеточного рака почки и рака щитовидной железы, локальная фиброзная остеодистрофия (см.) и дисплазии кости (см.). О. в начальных фазах малигнизации рентгенологически невозможно отличить от ее остеолитического варианта. На возможность малигнизации О. указывают быстрый рост опухоли и исчезновение ячеистости структуры. На основании полного разрушения капсулы опухоли, граничащей с диафизом, появления типичного периостального козырька и метастазов можно предположить о переходе О. в саркому.
Клиника
Поражение ГКО может быть не только солитарным, но и множественным
Клиническое течение ячеистой и литической форм доброкачественной ГКО неодинаково. Опухоли первой группы долго протекают бессимптомно и в половине случаев обнаруживаются только при появлении патологического перелома.
Литическая ГКО растет быстро, первый симптом заболевания — боль различной интенсивности. При локализации опухоли в длинных трубчатых костях она нередко вызывает быструю утомляемость конечности и хромоту, при поражении позвоночника боли носят преимущественно иррадиирующий характер. Рентгенологически различают две фазы (формы) течения ГКО: ячеистотрабекулярную и литическую.
КТ с признаками ГКО: поражение эпиметадиафиза, расширение костномозгового канала с разрушением эндоста, вздутие коркового слоя, периостоз в форме скорлупы, низкий уровень минерализации. МРТ — лучший метод определения распространенности ГКО. Она полезна для раннего выявления местных рецидивов. ГКО обычно имеет четкие контуры на границе с неизмененной костью и часто окружена гипоинтенсивным ободком.