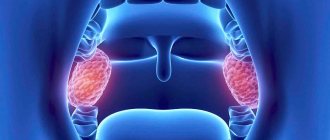
Что такое гортань?
Многие люди, даже хорошо знающие анатомию, могут путать гортань с глоткой, горлом или трахеей. Гортань не отдельный орган, а участок дыхательной системы, особо важный и очень сложный по строению.
Расположена гортань в верхней части трахеи, на уровне 4-6 шейных позвонков. Свое положение ей обеспечивает крепление к щитоподъязычной железе и соединение с подъязычной костью. Воздух, проходя через гортань, образует колебания голосовых связок человека – отсюда рождается голос человека1.
Строение гортани включает в себя сочетание множества хрящей (надгортанник, щитовидный хрящ, перстневидный хрящ и другие) с суставами мышц и связками. Внутри гортань покрыта слизистой оболочкой, которую так любят вирусы и различные бактериальные инфекции.
4.Лечение
Принимаемые меры широко варьируют как по сути, так и по степени срочности. В некоторых случаях приходится прибегать к экстренной жизнесохраняющей трахеостомии и реанимационным мероприятиям, в других назначают кортикостероидные гормоны, антигистаминные, мочегонные, седативные средства в соответствии с существующими протоколами. Отек гортани требует обязательной госпитализации в специализированное отделение, детального обследования на фоне щадящего режима; по результатам диагностики проводится терапия основного заболевания и/или противорецидивная профилактика.
Причины отека гортани
Механика возникновения отека проста. В гортани, в результате того или иного воздействия, происходит резкое или постепенное увеличение объема слизистой ткани, которая начинает перекрывать просвет дыхательных путей. В медицине подобное состояние называют стенозом гортани2.
Причины, которые могут спровоцировать отек гортани, крайне разнообразны. Общепринято разделять отек гортани на два основных вида – воспалительного и невоспалительного характера.
К патологиям и заболеваниям воспалительного характера, провоцирующим отек гортани относят:
- Вирусные и бактериальные инфекции – острый тонзиллит (ангина), хронический тонзиллит, фарингит, трахеит, воспалительные заболевания полости рта, абсцесс и большинство заболеваний группы ОРВИ.
- Хронические инфекционные заболевания – туберкулез, сифилис и прочие.
- Острые инфекционные заболевания – скарлатина, корь, тиф.
- Вазомоторный отек и аллергический отек гортани. Причиной является знакомая многим аллергия, которая провоцирует воспаление слизистой оболочки гортани. Слизистая гортани очень чувствительна к влиянию аллергенов и реакция в виде отека достаточно частая.
Невоспалительные причины не менее разнообразны, к ним относят отек из-за механического, химического (токсического) или термического воздействия. Ожог из-за слишком горячей или холодной пищи является частой причиной, особенно у детей. Также отек может вызвать инородный предмет в глотке или кусок еды.
Помимо характера, воспалительного или невоспалительного, различают по две формы отека — ограниченный и диффузный (разлит). При ограниченном отеке, человек может даже не догадываться о состоянии гортани, его не беспокоят сильные боли и он может дышать свободно. Диффузный отек отличается сильным сужением гортани и поражением большой площади слизистой ткани, дыхание практически всегда затруднено2.
Аллергический отек горла
Тяжелым развитием характеризуется отек горла при аллергии. Многие вещества и агенты могут выступать в качестве аллергенов — пыль, укус насекомого, шерсть животных, некоторые медикаменты, пищевые продукты и т. д. Аллергический отек горла выражается специфическими признаками в дополнение к основной симптоматике:
- заложенность и выделения из носа (ринит);
- бронхоспазм;
- диарея и кожные высыпания;
- слезотечение.
Особенно опасной формой аллергического отека горла является отек Квинке.
Основные симптомы отека гортани
Несмотря на то, что в большинстве случаев отек гортани сам является симптомом, обнаружить его оперативно удается не всегда. На помощь приходит профессиональная медицинская диагностика, либо особые признаки, свойственные отеку гортани3:
- Сильный кашель, чаще всего «лающего» типа;
- Охриплость, потеря или сильное изменения голоса – учитывая, что в гортани находится голосовой аппарат человека, вполне очевидный признак;
- Постепенное прогрессирование удушья, дышать становится затруднительно.
Отек гортани не всегда развивается медленно и незаметно. В редких случаях возникает экстренное состояние, при котором отек возникает моментально (ларингоспазм ). В подобном случае симптомы отека гортани будут ярко выражены:
- Возникновение синюшности на лице;
- Резкое удушье и кислородное голодание, возможна полная асфиксия.
Дополнительными признаками развития отека гортани могут служить более общие симптомы, которые свойственны многим другим заболеваниям:
- Повышение температуры;
- Чувство постороннего предмета в горле, при этом точное положение определить невозможно;
- Дискомфорт и болевые ощущения в районе гортани, особенно при глотании;
- Интоксикация организма – общая слабость, тошнота, головные боли, боль в мышцах и прочее;
- Одышка, даже в состоянии покоя.
Отек горла при ангине
Международная медицинская практика классифицирует воспаление небных миндалин как острый тонзиллит. Однако, более привычное для нас название “ангина” (в переводе с латыни значит “сдавливать, душить”), достаточно точно описывает происходящий патологический процесс. Отек горла при ангине частично перекрывает дыхательные пути, и пациент начинает задыхаться. Это достаточно серьезное местное осложнение сопровождается:
- стридором (затрудненное шумное дыхание);
- болями при сглатывании при отсутствии кашля;
- отеком шеи, изменением цвета кожных покровов лица (бледность, а затем синюшность).
Диагностика отека гортани
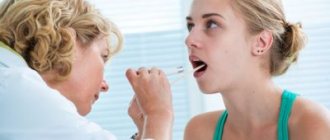
В большинстве случаев, опытный врач (отоларинголог, пульмонолог или даже терапевт) легко диагностирует отек гортани. Визуальный осмотр или ларингоскопия дадут понимание того, в каком состоянии находится гортань больного человека. Максимально полное состояние гортани покажет эндоскопия. При отеке, практически всегда присутствует покраснение, как и набухание слизистой гортани, при этом голосовая щель будет заметно уже4.
Однако самостоятельно диагностировать подобное состояние не рекомендуется. Осматривать должен врач, так как возможны осложнения или тяжелые формы, при которых существует риск удушья, также отек может прямо указывать на развитие опасного заболевания.
Как снять отек горла в домашних условиях?
Нужно помнить, что при первых симптомах отека горла необходима срочная медицинская помощь. Вероятность молниеносного развития состояния требует экстренного врачебного вмешательства для спасения жизни пациента. В подобной ситуации проблема как снять отек горла в домашних условиях сводится к оказанию экстренной помощи до приезда бригады скорой помощи:
- попытаться успокоить пациента, так как паническое состояние способствует увеличению отечности;
- постараться обеспечить доступ воздуха (расстегнуть воротник, снять галстук, при возможности увеличить влажность помещения);
- если есть абсолютная уверенность в аллергической природе отека горла, то дать больному антигистаминный препарат.
Первая помощь и лечение отека гортани
При проявлении отека, который вызывает моментальные проблемы с дыханием, действовать нужно быстро. Главным врагом человека становится паника. В этом случае, помимо оперативного вызова врачей, следует оказать первую помощь.
Первым делом необходимо освободить грудную клетку взрослого человека или ребенка от любой нагрузки, включая одежду. При паническом состоянии следует попытаться успокоить человека. Далее обеспечить доступ к свежему воздуху, при возможности, снизить окружающую температуру. Если причина отека известна, например действие определенного аллергена, то нужно сразу его блокировать. Облегчить состояние поможет разбрызгивание прохладной воды на лицо5.
Чаще всего, своевременное обращение к врачу все решает, и лечение отека гортани проходит максимально эффективно. Установив причину отека, врач назначает медикаментозные препараты. В зависимости от причин применяют противовоспалительные и противоаллергические лекарства (антигистаминные средства ). Если причина в вирусной или бактериальной инфекции, могут назначаться иммуномодуляторы и антибиотики, при самом серьезном бактериальном заражении. В случае резкого прогрессирования отека и удушье, проводят медикаментозную терапию на основе спазмолитических и гормональных препаратов.
Человек с отеком должен пребывать в состоянии полного покоя, употреблять жидкую пищу и пить достаточно воды. Много говорить не рекомендуется – нужно свести к минимуму все раздражающие факторы. В самых серьезных случаях может потребоваться оперативное вмешательство.
Как известно, болезнь легче предотвратить. Тоже касается и отека гортани. Самыми частыми причинами отека являются острые респираторные заболевания. Вирусы или бактерии попадают на слизистые оболочки гортани и начинают коварно действовать. Часто, подобное происходит из-за недостаточной силы местного и общего иммунитета.
Для поддержания местного иммунитета врачи могут назначить иммуностимулирующие средства. Одним из подобных препаратов, но с интересными особенностями, является препарат, на основе лизатов бактерий, Имудон®. Действие препарата связано с увеличением количества клеток, направленных на борьбу с бактериями и вирусами. Имудон® имеет прямые показания при фарингите и хроническом тонзиллите6.
Имудон® представлен в виде таблеток для рассасывания, с приятным вкусом, что особенно важно для детей. Применять препарат можно с трех лет7. Подобная форма позволяет препарату действовать в самом очаге воспаления и влиять на местный иммунитет напрямую.
Инструкция
Подробнее
Материал разработан при поддержке компании Эбботт в целях повышения осведомленности пациентов о состоянии здоровья. Информация в материале не заменит консультации здравоохранения. Обратитесь к лечащему врачу. 1. Бабияк, В. Оториноларингология / В.И. Бабияк, И.Б. Вячеслав // «Питер» – Учебное пособие, руководство – 2009 г. – Том 2 – С. 13-30. 2. Солдатский, Ю. Заболевания гортани / Ю.Л. Солдатский // Педиатрическая фармакология – 2008 г. – №2 – Том 5 – С. 20-25. 3. Трухан, Д. Болезни органов дыхания. Учебное пособие. / Д.И. Трухан, И.А. Викторова // СпецЛит – 2013 г. – С. 175. 4. Свистушкин, В. Применение контактной эндоскопии в диагностике заболеваний гортани / В.М. Свистушкин, Н.Д. Чучуева // РМЖ – 2015 г. – №23 – С.1406-1408. 5. Гуров, А. Местная терапия воспалительных заболеваний глотки / А.В. Гуров, М.А. Юшкина // РМЖ – 2022 г. – №11 – С. 792-796. 6. Лучихин, Л. Эффективность препарата Имудон® в лечении больных с острыми и хроническими воспалительными заболеваниями глотки / Л. А. Лучихин [и др.] // Вестник оториноларингологии – 2001 г. – №3. – С. 62-64. 7. Инструкция по медицинскому применению препарата Имудон® таблетки для рассасывания от 02.07.2018.
RUS2157722 от 19.08.2020
Дифференциальная диагностика и лечебная тактика при остром тонзиллите (ангине) на современном этапе
Острый тонзиллит (ОТ), или ангина, — острое инфекционное заболевание одного или нескольких компонентов лимфаденоидного глоточного кольца с преимущественным поражением паренхимы, лакунарного и фолликулярного аппарата миндалин. Ангина может быть самостоятельной нозологической формой, а также осложнением или одним из проявлений инфекционных и соматических заболеваний [1].
Выделяют следующие формы ОТ (ангины) [2]:
- по этиологии: стрептококковая, стафилококковая, пневмококковая и др.;
- по локализации патологического процесса: небные миндалины, боковые валики глотки, носоглоточная миндалина, язычная, лимфоидные образования задней стенки глотки, лимфоидные образования гортани;
- по характеру местного процесса: катаральная, фолликулярная, лакунарная, пленчато-некротическая;
- по степени тяжести: легкая, среднетяжелая, тяжелая;
- по частоте заболевания: первичная, повторная;
- по течению: гладкое, негладкое (с осложнениями, с наслоением вторичной инфекции, с обострением хронических заболеваний).
Катаральная ангина — это воспаление слизистой оболочки миндалин без образования на них налетов.
Фолликулярная ангина — это гнойное расплавление фолликулов миндалин, при этом на фоне гиперемированных и гипертрофированных миндалин наблюдаются множественные беловато-желтоватые, нечетко отграниченные, величиной с «просяное зерно» точки, которые просвечивают сквозь эпителиальный покров в виде округлых желтоватых островков размером 3–4 мм. Поверхность миндалин приобретает, по образному выражению Симановского, вид «звездного неба».
Лакунарная ангина — проявляется увеличением и гиперемией миндалин, с гнойным налетом, исходящим из лакун и распространяющимся по поверхности миндалин, — он состоит из детрита, гноя — желтого, бело-желтого цвета, рыхлой консистенции, легко снимается, растирается шпателем, за пределы миндалин не распространяется, поверхность миндалин после его снятия не кровоточит, налет после снятия не возобновляется.
При пленчато-некротическом тонзиллите отмечается резкая болезненность при глотании, выявляются грязно-серого цвета участки некротизированной ткани миндалин размером до 10–20 мм, незначительный отек миндалин. При отторжении налета образуется кровоточащий дефект ткани миндалин с неровной поверхностью.
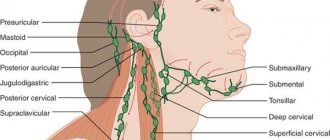
Легкая форма ОТ проявляется субфебрильной температурой не более 2–3 суток, незначительной болью в горле при глотании, умеренной общей слабостью, экссудативным или фолликулярным характером тонзиллита, увеличением до 1 см в диаметре подчелюстных лимфоузлов, их умеренной болезненностью.
Среднетяжелая форма ОТ сопровождается лихорадкой 38,5–39,0 °C в течение 4–6 суток, выраженной интоксикацией (слабость, озноб, головная боль, боли в мышцах и суставах, нарушение сна), выраженным тонзиллитом (боль в горле при глотании, большое количество гнойных фолликулов на миндалинах), увеличением регионарных лимфоузлов до 2 см, их выраженной болезненностью.
Тяжелая форма ОТ характеризуется лихорадкой выше 39,0 °C, выраженной интоксикацией, постоянными болями в горле, резкой гиперемией миндалин, распространяющейся на мягкое небо, большим количеством гноя в лакунах, региональные лимфоузлы увеличены до 3 см, болезненные, могут быть признаки поражения почек.
Повторный ОТ — заболевание, возникающее ежегодно или не позже, чем через два года после ранее перенесенного, и характеризуется более частым формированием тонзиллогенной патологии.
ОТ поражает чаще всего детей в школьном и подростковом возрасте. В раннем детском (до 3 лет) и в возрасте старше 50 лет частота возникновения ОТ ниже. Это связано с возрастным несовершенством лимфоидной ткани глотки у детей и ее возрастной инволюцией после 50 лет [1].
Основным возбудителем ангины считается β-гемолитический стрептококк группы А (БГСА). Инкубационный период при остром стрептококковом тонзиллите составляет от нескольких часов до 2–4 суток. Характерны острое начало болезни с повышением температуры тела до 37,5–39 °C, озноб, головная боль, общее недомогание, боль в горле, усиливающаяся при глотании, нередки артралгии, миалгии. У детей могут быть тошнота, рвота, боли в животе. Развернутая клиническая картина наблюдается, как правило, на вторые сутки с начала заболевания, когда общие симптомы достигают максимальной выраженности. При осмотре выявляется покраснение небных дужек, язычка и задней стенки глотки. Миндалины гиперемированы, отечны, часто с гнойным налетом желтовато-белого цвета. Налет рыхлый, пористый, легко удаляется шпателем с поверхности миндалин, без образования кровоточащего дефекта. У всех больных наблюдаются уплотнение, увеличение и болезненность шейных лимфатических узлов на уровне угла нижней челюсти. В гемограмме характерен лейкоцитоз 9–12 × 109/л, со сдвигом лейкоцитарной формулы влево, увеличение СОЭ, иногда до 40–50 мм/ч, также отмечается повышение уровня С-реактивного белка в крови.
Актуальность стрептококковой ангины обусловлена не только широким распространением, но и большим количеством осложнений. Известно более 80 осложнений, в том числе: острая ревматическая лихорадка (ОРЛ), постстрептококковый гломерулонефрит, полиартрит, системный васкулит, инфекционно-аллергический миокардит, отит, перитонзиллярный абсцесс и т. д. [3–5].
Вместе с тем ОТ может быть другой бактериальной этиологии (дифтерийной, туляремийной, сифилитической, туберкулезной) и кандидозной. ОТ могут вызывать и различные вирусы — вирус простого герпеса, вирус Эптштейна–Барр, цитомегаловирус, аденовирусы и энтеровирусы.
С возрастом этиология ОТ претерпевает значительные изменения. По данным Л. Г. Аистовой и соавт. (2012), у детей в возрасте от 3 месяцев до 3 лет в 44% случаев ОТ обусловлен множественной микст-герпетической инфекцией, в 31% случаев — условно-патогенной микрофлорой (Neisseria perflava), в 35% — стрептококками разных групп (А, F, D). У детей в возрасте от 3 до 7 лет, напротив, герпесвирусы были обнаружены лишь в 9% случаев, а в 77% случаев ангина была вызвана бактериальной флорой и не осложнялась герпетической инфекцией, стрептококки групп А, F, D диагностировались в 28% [6].
Сходные результаты получены А. Ю. Медведевым и соавт. (2011). При ОТ были выделены стрептококки разных видов: Streptococcus pneumoniae — у 52%, Streptococcus pyogenes — у 18%, Streptococcus agalactiae — у 2% больных, стафилококки (Staphylococcus aureus и др.) — у 18%. У 10% пациентов в качестве самостоятельных возбудителей ОТ отмечены грамотрицательные и грамположительные условно-патогенные бактерии, у 18% обнаружены герпесвирусы [7].
В связи с широким разнообразием этиологии ОТ перед инфекционистами и педиатрами стоит важная задача — грамотная диагностика и своевременное назначение адекватной терапии. В современной России 95% больных ОТ получают антибиотики, в том числе нередко врачами поликлиник назначаются малоэффективные препараты: ампициллин (45%), эритромицин (19%), ципрофлоксацин (7%), доксициклин (6%) и др. [5]. Не каждый ОТ нуждается в назначении антибиотиков, но они обязательны при стрептококковой ангине. При последней главной задачей антибактериальной терапии (АБТ) является эрадикация стрептококка группы А, так как только в этом случае устраняется риск развития такого осложнения, как ОРЛ.
Необоснованное применение антибиотиков приводит к развитию микробной резистентности к ним, развитию осложнений (анафилактические реакции, нарушение кишечного баланса, развитие грибковых осложнений), повышает стоимость терапии.
Для диагностики ОТ, обусловленного БГСА [2, 8], используются:
- клиническая дифференциальная диагностика;
- метод клинических шкал;
- метод культуральных исследований (микробиологическая диагностика);
- метод экспресс-диагностики (экспресс-тесты).
Однако ни один из этих методов не имеет 100% эффективности и у каждого имеются недостатки.
Учитывая, что ни один клинический симптом не может являться абсолютным доказательством в выявлении стрептококковой ангины и диагностическая значимость различных симптомов неодинакова, прогрессивным шагом явилась формализация симптомов с их сведением в клинические шкалы. По ним врач узнает вероятность выделения БГСА при культуральном исследовании мазка из ротоглотки. Разработаны следующие шкалы: шкала Бриза (1975), шкала Уолша (1977), шкала Сентора (1981), шкала МакАйзека (1998). Чем выше по ним суммарная оценка, тем выше вероятность выделения БГСА. Предсказательная сила клинических шкал недостаточно велика (при максимальной оценке по шкале МакАйзека 51–53%), в связи с чем даже при наличии у пациента максимальной оценки нельзя с уверенностью поставить стрептококковый тонзиллит. Однако шкалы позволяют выявить группу пациентов с низким риском стрептококковой ангины. Если используется клиническая шкала Сентора или МакАйзека, то при оценке в 1 балл и менее риск выделения БГСА не превышает 10% [8, 9].
Шкала МакАйзека у больного ОТ предусматривает [9]:
- температура тела выше 38 °C — 1 балл;
- отсутствие кашля — 1 балл;
- увеличение и болезненность шейных лимфоузлов — 1 балл;
- отечность миндалин и наличие экссудата — 1 балл;
- возраст от 3 до 14 лет — 1 балл;
- возраст от 15 до 44 лет — 0 баллов;
- возраст старше 45 лет — 1 балл.
Врачебная тактика у больного ОТ зависит от числа баллов по шкале МакАйзека и представлена в табл. 1.
Золотым стандартом обследования пациента с жалобами на боль в горле является бактериологическое исследование мазка из ротоглотки [10–12]. Техника забора мазка оказывает существенное влияние на чувствительность метода. Мазок берется с помощью тампона с поверхности миндалин, из устьев крипт миндалин и с задней стенки глотки. Не следует прикасаться тампоном к другим участкам слизистой оболочки до и после забора материала. Мазок нельзя забирать вскоре после приема пищи. Материал не может быть репрезентативным, если взят после начала АБТ. Чувствительность культурального метода составляет 90%, специфичность 95–99%. Минусом этого метода является получение ответа только через 1–2 дня после забора материала, а также необходимость наличия бактериологической лаборатории [12]. Стремление избежать данных недостатков привело к разработке экспресс-тестов, позволяющих выявить БГСА непосредственно в мазке из ротоглотки [11, 12]. Сравнительная характеристика этих тестов приведена в табл. 2.
Чувствительность тестов первого и второго поколений не является фиксированной величиной и зависит от количества микроорганизмов в материале и выраженности клинической картины. Чем ниже оценка по клинической шкале и чем меньше количество БГСА, тем менее чувствительна система [12].
Экспресс-тесты дополняют, но не заменяют культуральный метод, так как отрицательный результат экспресс-диагностики не исключает стрептококковую этиологию заболевания [13]. Кроме того, только при выделении возбудителя можно определить его чувствительность к антибиотикам, что является важным аспектом в работе над уменьшением антибиотикорезистентности [14]. Экспресс-тестирование предполагает получение результата «у постели больного» в течение 4–10 минут. Анализ выполняется врачом и не требует наличия специальной лаборатории, а чувствительность и специфичность современных тестов второго поколения, превышающие 90%, позволяют отказаться от дублирующего бактериологического исследования при отрицательном результате экспресс-теста [15].
К. В. Шпынев и соавт. (2007) предложили следующий алгоритм диагностики и тактики лечения ОТ [3] (рис.).
Терапия ОТ любой этиологии включает постельный режим на первые 3–4 дня болезни, диету с преобладанием молочных и растительных, богатых витаминами продуктов, а также обильное питье. Всем больным ОТ показана патогенетическая и симптоматическая терапия нестероидными противовоспалительными (НПВС) и антигистаминными препаратами.
Лихорадка ниже 38 °C у исходно здоровых детей и взрослых в основном не требует лечения. Однако при стрептококковой ангине лихорадка часто сочетается с проявлениями интоксикации, что заметно ухудшает самочувствие больных.
Жаропонижающая терапия при ОТ показана [16]:
- ранее здоровым: — при t > 39 °C; — при мышечной ломоте; — при головной боли.
- при судорогах в анамнезе при t > 38 °C.
- при тяжелых хронических заболеваниях (t > 38 °C).
- в первые 3 месяца жизни (t > 38 °C).
Назначение с этой целью ацетилсалициловой кислоты (Аспирина) детям и подросткам запрещено в США с 70-х годов, а в России — с конца 1990-х гг., ввиду доказанной связи их применения с развитием синдрома Рея. В качестве безрецептурного жаропонижающего не используется Анальгин, что связано с опасностью развития агранулоцитоза и коллапса с гипотермией; этот препарат назначается только как обезболивающее или для быстрого снижения температуры по особым показаниям в составе литической смеси: в/м Анальгин 50% раствор 0,1–0,2 мл/10 кг + Папаверин 0,1–0,2 мл 2% раствора. Парацетамол — часто применяемый антипиретик и легкий анальгетик у детей, производное фенацетина, но значительно менее токсичен, чем последний. Противопоказан при заболеваниях печени. Ибупрофен (Нурофен для детей, Нурофен) — производное пропионовой кислоты — обладает жаропонижающими, болеутоляющими и противовоспалительными свойствами. В настоящее время применяется более чем в 30 странах [16].
Безопасность Нурофена для детей обусловлена:
- коротким периодом полувыведения (1,8–2 часа);
- при метаболизме в печени не образуются фармакологически активные вещества, поэтому нет прямого токсического действия на паренхиматозные органы (печень, почки и др.);
- экскреция метаболитов препарата с мочой завершается через 24 часа с момента приема последней дозы. Быстрый метаболизм и экскреция ибупрофена в некоторой степени объясняют относительно низкую его токсичность по сравнению с другими НПВС и отсутствие отрицательного влияния на функцию почек. При длительном применении накопления его в организме не происходит.
При наличии аллергических заболеваний в анамнезе и сопутствующей патологии органов пищеварения рационально использование парацетамола или Нурофена в свечах в связи с отсутствием в ректальной форме вкусовых добавок и прямого воздействия на слизистую оболочку желудка [16].
Местное лечение включает полоскание горла растворами, содержащими антисептические или противовоспалительные средства, с целью механического удаления детрита с миндалин. Оно имеет ведущее значение по сравнению с орошением горла аэрозолями. Наиболее эффективным аэрозолем на сегодняшний день является Мирамистин. Симптоматическая и местная терапия при острых тонзиллитах сокращает срок течения заболевания на один день, что не означает, что ей стоит пренебрегать.
Препараты, рекомендуемые для местного лечения ОТ:
- хлорофиллипт — в 100 мл воды необходимо растворить 1 ч. л.;
- эфирное масло чайного дерева — эфирные масла не растворяются в воде, поэтому 4–5 капель масла сначала нужно капнуть в чайную ложку соли или соды, а затем размешать в теплой воде (1 стакан);
- Мирамистин 3–4-кратным нажатием 3–4 раза в сутки. Количество препарата на 1 орошение — 10–15 мл.
Растворы для полоскания должны быть как можно более свежими и теплыми. Полоскания следует проводить минимум 3 раза в день, особенно после еды. После процедуры нельзя есть и пить в течение 20–30 минут. Одно полоскание должно продолжаться минимум 30 секунд.
Системная АБТ ориентирована на эрадикацию основного возбудителя ангины — БГСА [17]. При выборе АБТ следует учитывать, что БГСА отличаются высокой чувствительностью к пенициллинам и цефалоспоринам. Путь введения при системной АБТ должен обеспечить необходимую концентрацию препарата в очаге инфекции, быть простым и не тягостным для ребенка. Амбулаторным больным антибиотики обычно назначают внутрь, за исключением тех случаев, когда достаточно бывает одной внутримышечной инъекции. В стационаре антибиотик часто вводится внутримышечно (в отсутствие нарушений свертывания крови), а при тяжелых формах и возможности венозной катетеризации — внутривенно. К парентеральному введению антибиотиков необходимо прибегать в начале лечения, а при улучшении состояния больного целесообразно перейти на прием препарата внутрь. В педиатрии это положение особенно важно для сокращения негативных реакций со стороны ребенка.
Препаратами первого ряда в лечении инфекционных процессов, вызванных пиогенным стрептококком, как в России, так и за рубежом являются полусинтетические пенициллины [8, 18, 19]. Бета-лактамы остаются единственным классом антибиотиков, к которым у БГСА не развилась резистентность [4, 8]. Вместе с тем резистентность к тетрациклинам и сульфаниламидам в России превышает 60%. Кроме того, тетрациклины, сульфаниламиды, ко-тримоксазол не обеспечивают эрадикацию БГСА, и поэтому их не следует применять для лечения острых стрептококковых тонзиллитов, вызванных даже чувствительными к ним in vitro штаммами [18]. Макролидные антибиотики в связи с быстрым ростом резистентности к ним стрептококков являются препаратами III линии терапии острого тонзиллита [20].
Для эрадикации БГСА необходим 10-дневный курс АБТ (исключение составляет азитромицин, который применяется в течение 5 дней). Раннее назначение антибиотиков значительно уменьшает длительность и тяжесть симптомов заболевания. Повторное микробиологическое исследование по окончании АБТ показано детям с ревматической лихорадкой в анамнезе, при наличии стрептококкового тонзиллита в организованных коллективах, а также при высокой заболеваемости ревматической лихорадкой в каком-то отдельном регионе [14].
Выбор препарата для АБТ стрептококкового ОТ отражен в табл. 3.
Клинический эффект применения пенициллинов оценивается на рубеже 48–72 часов терапии, макролидов (азалидов) — 48–56 часов.
Пересмотр начальной АБТ проводится при:
- отсутствии клинических признаков улучшения в течение 48–72 часов (в зависимости от вида антибиотика) от начала терапии;
- в более ранние сроки при нарастании тяжести заболевания;
- при развитии тяжелых нежелательных реакций;
- при уточнении возбудителя инфекции и его чувствительности к антибиотикам по результатам микробиологического исследования.
При неэффективности природных пенициллинов и при рецидивирующем стрептококковом тонзиллите назначаются внутрь курсом 10 дней другие антибактериальные препараты: амоксициллин/клавунат, цефуроксим аксетил, клиндамицин, линкомицин [14, 17, 18].
К ошибкам терапии стрептококкового тонзиллита относятся [14, 18]:
- неправильная дифференциальная диагностика стрептококкового, вирусного и тонзиллитов другой этиологии;
- пренебрежение комбинацией аналитических методик (клинической, методом шкал, микробиологическими исследованиями);
- необоснованное предпочтение местного лечения (полоскание и др.) в ущерб системной АБТ;
- недооценка клинической и микробиологической эффективности и безопасности пенициллинов;
- назначение сульфаниламидов, ко-тримоксазола, тетрациклина, фузидина, аминогликозидов;
- сокращение курса АБТ при клиническом улучшении.
Острый тонзиллит другой этиологии может иметь сходные симптомы. Дифференциальная диагностика тонзиллита проводится при фарингоскопии на основании преобладания тех или иных изменений в миндалинах, а также с учетом других изменений в зеве и общих проявлений заболевания, в том числе симптомов, характерных для тех или иных инфекционных заболеваний.
Самым опасным заболеванием, сопровождающимся ОТ, является дифтерия. Дифтерия может протекать в локализованной и токсической формах. Локализованной форме дифтерии ротоглотки свойственны острое или подострое начало, познабливание, повышение температуры тела до 38 °C, головная боль, разбитость — признаки умеренно выраженной интоксикации. Боль в горле может появиться не сразу, она не очень сильная. Налет на миндалинах формируется уже в первые часы, а к концу первых суток (началу вторых суток) образуется плотная пленка с гладкой поверхностью серовато-белого, перламутрового цвета. Вокруг налетов — неяркая гиперемия слизистой оболочки с цианотичным оттенком. В ранние сроки можно снять пленку без травмирования слизистой оболочки. В дальнейшем налет уплотняется, утолщается, и при попытке его снять слизистая оболочка кровоточит. На участках, где налет был снят, он образуется снова. Налет возвышается над поверхностью миндалин, край его четко отграничен от здоровой ткани. Отечность миндалин соответствует интенсивности образования налета. Реакция лимфатических узлов выражена умеренно. Период повышенной температуры тела при локализованной дифтерии длится 3 дня. С нормализацией температуры уменьшается боль в горле, но налеты на миндалинах сохраняются 6–7 дней [21].
Токсическая дифтерия ротоглотки начинается остро, с озноба, головной боли, тошноты, сильной боли в горле. Температура тела повышается до 39–40 °C. Фибринозные налеты при токсической дифтерии обнаруживаются в первые часы болезни. Со второго дня они уплотняются, распространяются за пределы миндалин. Ранний признак токсической дифтерии — отек слизистой оболочки ротоглотки, который с миндалин распространяется на мягкое небо, дужки, язычок. Рельеф миндалин сглаживается, и они сливаются с тканью дужек, смыкаются внутренними поверхностями. Отек не имеет четких границ, быстро нарастает, миндалины приобретают багрово-синюшный оттенок; гиперемия может быть яркой. Отмечаются сильная боль при глотании, затруднение при приеме любой пищи, боль в области шеи, изо рта исходит сладковато-приторный запах. С первого дня болезни происходит значительное увеличение лимфатических узлов, они плотные и болезненные [21].
Отек подкожной клетчатки шеи выявляется со второго дня болезни. Он тестоватой консистенции, безболезненный, распространяется от регионарных лимфатических узлов на шею. Распространение отека клетчатки служит критерием оценки степени тяжести токсической дифтерии ротоглотки: при локализации отека только над регионарными лимфатическими узлами говорят о субтоксической форме, если нижняя граница доходит до 1-й шейной складки — о токсической форме I степени, до ключиц — II степени, ниже ключиц — III.
На ангину Симановского–Плаута–Венсана приходится 5–8% всех ангин. Она обусловлена ассоциацией двух микроорганизмов: Borrelii vincenti и веретенообразной палочки — Fusobacterii fusiforme hoffman, и характеризуется отсутствием выраженной интоксикации. Температура тела не повышается выше субфебрильных значений. Боли в горле слабо выражены. Процесс чаще односторонний, проявляется сероватым налетом с последующим образованием кратерообразной язвы и гнилостным запахом изо рта.
Кандидомикоз также практически не сопровождается общими симптомами, часто развивается на фоне ВИЧ-инфекции или других иммунодефицитов. Налет напоминает творожистую массу, после снятия налетов слизистая не кровоточит. Налеты могут сливаться и распространяться на мягкое небо и заднюю стенку глотки. Шейный лимфаденит не характерен [1].
Герпангина чаще встречается у детей в возрасте до 15 лет. Возбудителем считают вирус Коксаки типа А. Эта форма тонзиллита сопровождается выраженными симптомами интоксикации, высокой температурой. На передних небных дужках видны везикулы с серозным содержимым, сами небные миндалины могут быть лишь слегка гиперемированными, но в ряде случаев они покрыты мелкими белыми пузырьками или изъязвлениями [1].
Для инфекционного мононуклеоза, вызываемого вирусом Эпштейна–Барр, характерны выраженное недомогание, лихорадка до 38–39 °C, боль в горле, гепатоспленомегалия, увеличение поверхностных и глубоких лимфоузлов шеи, храпящее дыхание, заложенность носа, позднее появляется реакция и других групп лимфоузлов. Сроки появления тонзиллита отстают от других признаков инфекционного мононуклеоза. Налеты на миндалинах белого или бело-желтого цвета, отделяются с трудом. В гемограмме первоначальная лейкопения сменяется выраженным лейкоцитозом (до 20–30 × 109/л), в лейкоцитарной формуле до 80–90% составляют лимфоциты, моноциты и атипичные мононуклеары. При инфекционном мононуклеозе противопоказаны препараты из группы аминопенициллинов (ампициллин, амоксициллин (Флемоксин солютаб), амоксициллин с клавуланатом (Амоксиклав, Моксиклав, Аугментин)) из-за возможности развития аллергической реакции в виде экзантемы через 5–7 дней после начала приема.
Паратонзиллярный абсцес является осложнением хронического тонзиллита, развивается вслед за его обострением. Для него характерны высокая лихорадка и выраженная интоксикация. Боль в горле резкая, нарастающая по интенсивности по мере развития болезни. Больной из-за болей не может проглатывать пищу, воду, слюну. Характерно вынужденное положение головы с наклоном в сторону, тризм жевательной мускулатуры (при формировании абсцесса). Гиперемия зева яркая, могут быть налеты, которые легко снимаются и растираются. Нет соответствия распространенности налета и отека — увеличение отека не сопровождается переходом налета с миндалин на мягкое небо; налета вообще может не быть. Отек и инфильтрация односторонние, выраженные, отмечается нависание свода зева. Характерна гиперсаливация.
Врачебная тактика при тонзиллите, обусловленном указанными этиологическими агентами, предусматривает своевременное направление больного в инфекционный стационар для проведения лабораторного обследования и лечения в соответствии с этиологией заболевания.
Литература
- Кочетков П. А., Лопатин А. С. Ангина и острый фарингит // Атмосфера. Пульмонология. Аллергология. 2005; 3: 8–14.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным тонзиллитом (острый стрептококковый тонзиллит). ФГБУ НИИДИ ФМБА России, 2015. 29 с.
- Сипягина М. К., Зорькина А. В. Динамика некоторых эхокардиографических показателей при повторной ангине // Вестник РУДН. 2010; 1: 88–91.
- Walker M. J., Barnett T. C., McArthur J. D., Cole J. N., Gillen C. M., Henningham A., Sriprakash K. S., Sanderson-Smith M. L., Nizet V. Disease manifestations and pathogenic mechanisms of Group A Streptococcus // Clin Microbiol Rev. 2014; 27 (2): 264–301.
- Anjos L. M., Marcondes M. B., Lima M. F., Mondelli A. L., Okoshi M. P. Streptococcal acute pharyngitis // Rev Soc Bras Med Trop. 2014; 47 (4): 409–413.
- Аистова Л. Г., Сильчук Н. В., Половица Н. В. Микст-герпетическая инфекция при ангинах у детей // Дальневосточный журнал инфекционной патологии. 2012; 21: 60–62.
- Медведев А. Ю., Валишин Д. А. Этиологические особенности ангин у больных, инфицированных вирусом Эпштейна-Барр // Медицинский вестник Башкортостана. 2011; 3: 88–90.
- Regoli M., Chiappini E., Bonsignori F., Galli L., de Martino M. Update on the management of acute pharyngitis in children // Ital J Pediatr. 2011; 37: 10.
- Mclsaac W. J., Goel V., To T. et al. The validity of sore throat score in family practice // CMAJ. 2000; 163 (7): 811815.
- Gerber M. A., Baltimore R. S., Eaton C. B., Gewitz M., Rowley A. H., Shulman S. T., Taubert K. A. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association endorsed by the American Academy of Pediatrics Circulation. 2009, 119: 1541–1551.
- Choby B. A. Diagnosis and treatment of streptococcal pharyngitis // Am Fam Physician. 2009; 79 (5): 383–390.
- Соколов Н. С., Отвагин И. В. Подходы к этиологической диагностике острого тонзилофарингита в практике врача-оториноларинголога // Вестник Смоленской государственной медицинской академии. 2016; 15 (3): 57–61.
- American Academy of Pediatrics, Committee on Infectious Diseases: Red Book: Report of the Committee on Infectious Diseases. Elk. Grove Village, 2006. 27 p.
- Наносова В. А., Белов Б. С., Страчунский Л. С. и др. Антибактериальная терапия стрептококкового тонзиллита и фарингита // Клиническая микробиология и антимикробная химиотерапия. 1999; 1: 78–82.
- Тонзиллофарингиты / Под ред. Рязанцева С. В. СПб: Полифорум. Грипп. 2014. 40 c.
- Краснова Е. И. Острая стрептококковая инфекция. Клинико-диагностические и лечебно-профилактические аспекты. Новосибирск. 2015. 160 c.
- Крючко Т. А., Ткаченко О. Я., Шпехт Т. В. Проблема тонзиллита в педиатрической практике // Современная педиатрия. 2012; 2 (42): 41–46.
- Справочник по антимикробной терапии. Выпуск 2 / Под ред. Р. С. Козлова, А. В. Дехнича. Смоленск: МАКМАХ, 2010. 416 c.
- Brook I. Тreatment сhallenges of group A beta-hemolytic Streptococcal pharyngo-tonsillitis // Int Arch Otorhinolaryngol. 2017; 21 (3): 286–296.
- Тулупов Д. А., Карпова Е. П. Антибактериальная терапия острых инфекций верхнего отдела дыхательных путей у детей // Медицинский совет. 2018; 11: 58–63.
- Бактериальные болезни: учебное пособие / Под ред. Н. Д. Ющука. М.: ГЭОТАР-Медиа, 2014. 976 c.
Е. И. Краснова1, доктор медицинских наук, профессор Н. И. Хохлова, кандидат медицинских наук В. В. Проворова, кандидат медицинских наук А. Н. Евстропов, доктор медицинских наук, профессор
ФГБОУ ВО НГМУ МЗ РФ, Новосибирск
1 Контактная информация: [email protected] ru
Дифференциальная диагностика и лечебная тактика при остром тонзиллите (ангине) на современном этапе/ Е. И. Краснова, Н. И. Хохлова, В. П. Проворова, А. Н. Евстропов Для цитирования: Лечащий врач № 11/2018; Номера страниц в выпуске: 58-63 Теги: инфекции, дифференциальная диагностика, β-гемолитический стрептококк
Лечение гнойной ангины у взрослых и детей
Лечить тонзиллит должен врач. Он определит форму заболевания и назначит необходимые лекарства. Самолечение же способно привести к затяжному течению болезни и осложнениям.
Чтобы не заразить окружающих, больной острым тонзиллитом должен быть изолирован, ему должна быть выделена отдельная посуда и полотенце1.
В период лихорадки показан строгий постельный режим, а после снижения температуры – полупостельный и домашний1,3.
Показано обильное теплое питье и щадящее питание, которое не раздражает больное горло. Обычно врачи рекомендуют молочно-растительную диету с ограниченным количеством углеводов и высоким содержанием витаминов1,3.
Медикаментозное лечение включает препараты общего и местного действия.
Для борьбы с инфекций и воспалением, облегчения симптомов тонзиллита врач может назначить следующие препараты:
- антибиотики;
- противовоспалительные;
- противоаллергические;
- жаропонижающие1,3.
Местное лечение фолликулярной и лакунарной ангины включает полоскание или орошение горла, а также использование рассасывающихся таблеток с антисептическим, противовоспалительным и обезболивающим действием. Цель — механическое очищение миндалин от гноя, борьба с возбудителем, болью в горле и воспалением2.
Наверх к содержанию
Осложнение болезни
Ангина опасна своими осложнениями, которые могут быть ранними, т.е. возникающие сразу после воспаления миндалин или отстроченными, которые появляются спустя 3-4 недели после гнойного воспаления. Осложнения могут быть единичными (затронуть один орган), либо множественными и поразить несколько органов.
Ранними осложнениями ангины являются отит, лимфаденит, синусит, гайморит, отек гортани, абсцесс миндалины и т.д. Отсроченное воспаление провоцирует заболевания сердечной мышцы (ревматизм сердечной мышцы, миокардит, перикардит), патологии суставов (ревматизм, артрит), заболевания почек (гломеруметрит, пиелонефрит, почечная недостаточность).
В медицинских в любое удобное для Вас время окажут своевременную и квалифицированную помощь при любых заболеваниях ЛОР органов у пациентов всех возрастных категорий. Клиники оснащены современным диагностическим оборудованием для диагностики ЛОР заболеваний, а также к услугам пациентов современная диагностическая лаборатория, в которой выполняются все необходимые лабораторные исследования.
Наши врачи оториноларингологии имеют большой опыт в диагностике и лечении различных заболеваний уха, горла и носа у взрослых и детей, как консервативными, так и хирургическими способами. При появлении первых симптомов ангины или других патологий, не откладывайте визит к врачу и обращайтесь за квалифицированной помощью в медицинские . Записаться на консультацию можно по телефонам центра или оставив заявку на сайте.
Диагностика острого тонзиллофарингита
При наличии признаков стрептококковой инфекции диагноз подтверждается положительным микробиологическим тестом (экспресс-тест на обнаружение антигена БГСА или мазок из зева на БГСА). Тест или мазок должны быть проведены перед началом антибактериальной терапии, так как даже разовая доза антибиотиков может привести к отрицательному результату.
Экспресс-тесты на БГСА имеют специфичность более 95% и чувствительность, которая варьируется между 70 и 90%. Учитывая высокую специфичность и ограниченную чувствительность доступных тестов, положительный тест на БГСА достаточен для установления диагноза стрептококкового фарингита, но отрицательный тест, в свою очередь, не исключает БГСА-инфекции. Поэтому у ребенка или подростка, в случае отрицательного результата экспресс-теста, необходимо выполнить мазок из зева на БГСА. Если экспресс-тест положительный, то последующее бактериологическое исследование не требуется.
У взрослых при отрицательном экспресс-тесте в стандартной ситуации последующее микробиологическое исследование не требуется.
Исследование на БГСА показано в следующих случаях:
- есть признаки острого тонзиллофарингита (эритема, отек и/или экссудат в миндалинах) или скарлатинозная сыпь, при этом отсутствуют симптомы вирусной инфекции;
- был контакт с заболевшим, у которого подтвержден диагноз стрептококковой инфекции (дома, в школе);
- подозрение на острую ревматическую лихорадку или постстрептококковый гломерулонефрит.
Исследование на БГСА не показано детям и подросткам с проявлениями вирусной инфекции. От 5 до 21% детей в возрасте 3-15 лет являются носителями БГСА, что может быть ошибочно воспринято как стрептококковый, а не вирусный фарингит.
Своевременное лечение БГСА у детей и подростков в первую очередь необходимо для:
- предотвращения гнойных осложнений и острой ревматической лихорадки;
- предотвращения передачи заболевания окружающим, особенно если пациент находится в контакте с человеком, у которого в анамнезе был эпизод острой ревматической лихорадки;
- уменьшения продолжительности и тяжести симптомов заболевания.
Причины гнойной ангины
Непосредственной причиной воспаления миндалин является проникновение в них возбудителей инфекции – вирусов, бактерий, грибов. Однако заболевание развивается в основном на фоне снижения защитных сил организма1.
Толчком к развитию тонзиллита могут стать:
- переохлаждение: заболевание особенно часто возникает в осенне-зимний и весенний периоды1;
- несбалансированное питание, приводящее к гиповитаминозам и ослаблению иммунитета3;
- травмы миндалин, например, грубой пищей3;
- расстройства нервной системы3;
- воспалительные заболевания носа, околоносовых пазух, полости рта3.
Небные миндалины находятся на пересечении дыхательных и пищеварительных путей. Поэтому их могут поражать микробы из полости рта, носа и глотки1.
Чаще всего гнойное воспаление миндалин связывают со стрептококковой инфекцией2. Наиболее тяжелые формы заболевания вызывает бета-гемолитический стрептококк группы А2,3,4. Именно его обнаруживают у 15% больных гнойной ангиной взрослых и у 20-30% детей2.
Стрептококковая инфекция заразна. Больные и даже выздоровевшие после тонзиллита в течение 10-12 дней могут быть источником инфекции для здоровых людей1.
Стрептококк нередко приводит к ревматическим заболеваниям и поражению внутренних органов. Поэтому при появлении признаков гнойной ангины нужно обязательно обращаться к врачу, чтобы уточнить, какой именно микроорганизм вызвал воспаление. Сегодня для диагностики стрептококковой инфекции используют экспресс-тесты, которые показывают результат с точностью до 99% в течение 15-20 минут5.
Вирусные тонзиллиты обычно вызывают возбудители острых респираторных инфекций:
- аденовирусы;
- вирусы гриппа и парагриппа;
- риновирусы1,3;
- вирус простого герпеса;
- вирус Эпштейна – Барр;
- цитомегаловирус4 и другие.
Ангина бывает одним из проявлений кори, скарлатины, инфекционного мононуклеоза и болезней крови1. Разобраться в хитросплетениях болезни способен только специалист.
Наверх к содержанию
Сколько длится ангина
Продолжительность заболевания зависит от его формы и тяжести течения. Общая длительность обычно не превышает 7 дней4.
Вне зависимости от того, сколько лечится гнойная ангина, врач констатирует выздоровление только спустя 5 дней после нормализации температуры. При этом у больного должна исчезнуть боль в горле, лимфатические узлы должны стать безболезненными. Кроме того, всегда учитываются результаты анализов крови, мочи и электрокардиограммы3.
Наверх к содержанию
Общие рекомендации
Отдых, адекватное потребление жидкости, щадящее питание, желательно избегать раздражения дыхательных путей. Большинство пациентов могут вернуться на работу или в школу после завершения одного полного дня лечения, при условии, что их общее самочувствие это позволяет.
Рекомендация основана на небольшом когортном исследовании у детей, которое показало, что около 80% пациентов с доказанным в культуре стрептококковым фарингитом перестают быть заразными в течение 24 часов после начала терапии.
Контрольный экспресс-тест на стрептококк после лечения обычно не требуется и показан только в следующих случаях:
- пациенты с острой ревматической лихорадкой в анамнезе;
- пациенты, которые заболели во время вспышки острой ревматической лихорадки или постстрептококкового гломерулонефрита;
- пациенты, которые заразились от близких родственников (в семье).
При положительном контрольном тесте рекомендовано повторить 10-дневный курс антибактериальной терапии. Для второго курса лечения выбирается антибиотик, который обладает более высокой стабильностью к расщеплению бета-лактамазы.