- Детская ортодонтия — исправление неправильного прикуса у детей
- Взрослая ортодонтия — исправление прикуса у взрослых
- Лечение съемными ортодонтическими аппаратами
- Исправление прикуса без брекетов при помощи кап у взрослых.
- Какие ортодонтические аппараты для исправления прикуса используют наши ортодонты?
- Как проходит лечение брекетами?
- Какие брекеты бывают?
- Как и зачем выбирать ортодонта?
- Памятка брекетоносцу
- Что такое ортогнатия?
Знаете, что ожидает пациента, установившего брекеты? Давайте разбираться!
Когда нужно ортодонтическое лечение брекетами?
Весомым поводом для обращения за ортодонтическим лечением может быть:
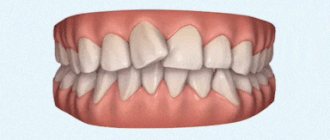
- Некрасивая улыбка, кривые зубы.
- Функциональные нарушения зубочелюстной системы, которые ухудшают качество жизни пациента: нет возможности хорошо кусать, жевать, зубы разрушаются, стираются.
- Проблема с челюстью от перегрузки височно-нижнечелюстного сустава (ВНЧС).
- Отсутствие места для протезирования из-за деформации зубного ряда.
Но бывает, что пациент сам не видит причин для ортодонтического лечения, а его стоматолог отправляет пациента к ортодонту. Почему?
Потому что у него нарушены правильные межзубные контакты. Пациент об этом может не догадываться, его устраивает улыбка и ничего не беспокоит. Но стоматолог видит вопрос на уровне функционирования зубочелюстной системы. Если зубы смыкаются неправильно, это значит, что жевательная нагрузка на зубы распределяется неравномерно. Рано или поздно это приведет к заболеванию. Вовремя пройденное ортодонтическое лечение – единственный способ сохранить здоровье зубов до конца жизни.
В многочисленных работах зарубежных и отечественных авторов подчеркивается, что толщина альвеолярной кости определяет границы ортодонтического перемещения зубов. Пренебрежение данным фактом может привести к нежелательным побочным эффектам со стороны тканей пародонта. Перемещения зубов, которые децентрализуют зубы от альвеолярного гребня за пределы кортикальной пластинки, представляют наибольший риск в развитии костных дефектов, таких как дегисценция и фенестрация. Критичность процесса зависит от состояния костной ткани альвеолярного отростка, вестибуло-орального наклона зубов и биотипа пародонта пациента. Исторически термин «биотип пародонта» был введен С. Ochsenbein в 1969 г. На основании таких критериев, как высота и ширина коронок зубов, толщина альвеолярной кости и объем тканей десны, а также величина зоны прикрепленной десны, было классифицировано два вида пародонта — тонкий и толстый. Потеря периодонтального прикрепления и рецессия маргинальной десны во время ортодонтического лечения являются неблагоприятными эффектами, которые наблюдаются у пациентов с тонким биотипом пародонта. Для тонкого биотипа пародонта характерны высокие и узкие коронки зубов, малая зона прикрепленной десны, множественные дегисценции (щелевидные дефекты альвеолярной кости с обнажением корня) и фенестрации (дефекты в виде окна). Тонкий, фестончатый пародонт, по данным исследований, распространен больше у женской части населения. Толстый биотип пародонта, как правило, сочетается с короткими и широкими коронками зубов, выраженной и значительной зоной прикрепленной десны; маргинальный костный контур массивный, десна имеет более выраженный фиброзный слой. По данным литературы, форсированные нагрузки при ортодонтическом лечении пациента с тонким биотипом — один из основных ятрогенных факторов, приводящих к формированию множественных рецессий. Под действием биофизических законов ортодонтическое перемещение фронтальных зубов при устранении их скученности чаще всего происходит путем выведения их в протрузию. В некоторых случаях форсированная бесконтрольная ортодонтическая нагрузка на пародонт приводит к фактически полному «выдвижению» корней зубов из альвеолярного отростка челюсти. Расширенная диагностика этой группы пациентов перед ортодонтическим лечением и клиническая настороженность могут помочь практикующим врачам в принятии соответствующих решений о степени перемещения резцов в вестибуло-оральном направлении. Точная рентгенологическая визуализация является ключевым моментом в профилактике осложнений пародонтологического статуса у пациентов в процессе проведения ортодонтического лечения. Конусно-лучевая компьютерная томография (КЛКТ) позволяет визуализировать уровень и толщину альвеолярной кости в вестибуло-оральном направлении, что невозможно определить на ОПТГ и ТРГ в боковой проекции.
Данные конусно-лучевой компьютерной томограммы применимы для определения морфологии костной ткани альвеолярного отростка перед началом ортодонтического лечения. КЛКТ показывает индивидуальную возможную амплитуду передвижения зубов в зависимости от толщины костной ткани в вестибуло-оральном направлении и влияет на выбор тактики лечения. Эти сведения могут изменить обычный план лечения, указывая терапевтический лимит перемещения зубов.
Цель исследования
— определение группы риска пациентов, планирование ортодонтического лечения которых требует использования КЛКТ.
Материал и методы.
Для решения поставленной задачи были отобраны для исследования 20 пациентов женского пола в возрасте от 23 до 30 лет с диагнозом «скученность нижнего зубного ряда во фронтальном отделе». У каждого пациента в процессе клинического обследования были выявлены признаки тонкого биотипа пародонта: высокие и узкие коронки зубов, малая зона прикрепленной десны (менее 1 мм), а так же отсутствие клинических проявлений рецессий десны. Составлен план диагностики ортодонтического лечения. Для определения лимита перемещения зубов в вестибуло-оральном направлении пациенты были направлены на КЛКТ нижнего зубного ряда. Полученные изображения были обработаны с использованием компьютерного программного обеспечения. Толщина твердых тканей была измерена на 2 мм ниже от альвеолярного гребня и перпендикулярно внутренней кортикальной пластинке зуба с использованием кросс-секционного среза по средней линии выбранного зуба.
Результаты.
После исследования КТ-снимков кросс-секционных срезов фронтальной группы зубов нижнего зубного ряда у пациентов с тонким биотипом пародонта до начала ортодонтического лечения было выявлено, что толщина костной ткани вестибулярной поверхности альвеолярного отростка в области нижних резцов составила от 0,01 до 0,8 мм. Исследования лингвальной поверхности альвеолярного отростка в области нижних резцов показали толщину кости от 1,3 мм до 1,9. У 5 пациентов на костной 3D-реконструкции челюсти визуализируются дегисценции в области центральных резцов нижнего зубного ряда. На аксиальном срезе альвеолярного отростка нижней челюсти на уровне альвеолярного гребня у 15 пациентов прослеживается децентрализованное смещение резцов в вестибулярную сторону.
Вывод.
Пациенты со скученностью зубных рядов и с признаками тонкого биотипа пародонта нуждаются в тщательном клиническом и рентгенологическом обследовании перед началом ортодонтического лечения. КЛКТ у исследуемой группы пациентов является обязательным методом обследования, так как выявляет невыраженные клинически, но уже имеющиеся костные дефекты, а так же показывает индивидуальную возможную амплитуду перемещения зубов. Таким образом, становится очевидным, что нивелировка скученности зубного ряда путем перемещения фронтальной группы зубов в вестибулярном направлении, у пациентов с тонким биотипом пародонта крайне нежелательна. Выведение зубов в протрузию увеличит вероятность возникновения костных дефектов, множественных рецессий. Для данной группы пациентов с целью ограничения перемещения зубов в вестибулярном направлении мы рекомендуем использование техники сегментарных дуг, несъемной аппаратуры с системой самолигирования, рационального пришлифовывания апроксимальных поверхностей нижних резцов, использование легких тяг по III классу в начале лечения на круглых дугах. Также будет оптимальным выбор в пользу аппаратуры с индивидуальным торком.
Сколько стоит ортодонтическое лечения брекетами?
Основная часть стоимости ортодонтического лечения складывается из стоимости ортодонтического аппарата, на котором проходит лечение и стоимости работы врача-ортодонта.
Также сюда нужно включить непрямые затраты:
- Стоимость первичной консультации ортодонта.
- Стоимость диагностики.
- Стоимость подготовки к ортодонтическому лечению (санации полости рта, профгигигиены, удаления зубов, если ваш план лечения его включает.
- Стоимость необходимой дополнительной ортодонтической аппаратуры (пружин, минивинтов, ортодонтических тяг – эластиков и пр.)
- Стоимость регулярной профгигиены, которую вам придется проходить раз в 4-6 месяцев на протяжении всего ортодонтического лечения.
- Стоимость специальных ортодонтических средств ежедневной гигиены.
Указанная на сайте и в других публичных источниках стоимость ортодонтического лечения всегда является примерной, ориентировочной для пациента. Точно рассчитать ее конкретно для вашего случая можно после диагностики и составления вашего плана лечения.
Существуют 2 основные схемы оплаты ортодонтического лечения:
- Оплата за каждое посещение.
В этом случае пациент платит за свой ортодонтический аппарат и за каждую, отдельно оказанную услугу, согласно прайса. - Оплата в рассрочку равными платежами.
При этой схеме оплаты после утверждения плана лечения, пациент вносит предоплату, которая обычно равна стоимости ортодонтического аппарата с установкой и начинает лечение.
Оставшаяся сумма делится поровну на количество прогнозируемых месяцев лечения, и пациент оплачивает ежемесячный платеж. В случае, если лечение еще продолжается, но его стоимость уже выплачена, пациент продолжает лечиться до получения нужного результата без дополнительных платежей.
Пациенты нашей клиники «ГАЛА ДЕНТ» на Просвете оплачивают ортодонтическое лечения по второй схеме оплаты – равными ежемесячными платежами
, потому что мы считаем такую форму оплаты более удобной и справедливой.
Подробнее о ценах на стоматологические услуги и платежах читайте в разделе Система оплаты и цены.
Согласование тактики лечения
Последним этапом подготовки выступает согласование схемы коррекции в Пациентом. Следует ознакомить его с состоянием зубочелюстного аппарата, степенью патологии, последствиях при отсутствии терапии. Также Пациента надо ознакомить с вариантами коррекции, преимуществами и минусами выбранных методик. Обязательным шагом выступает расчет стоимости с указанием расценок за каждый шаг или изделие.
Перед начало лечения подписывается договор и письменное согласие на проводимые действия. Если Пациенту меньше 16 лет, это делают за него родители. Но мнение подростка все равно учитывается, если он категорически отказывается от хирургического вмешательства, выбираются альтернативные методы коррекции патологии.
Дополнительно стоматолог предоставляет рекомендации по уходу за ротовой полостью и ортодонтическим аппаратом. Личная гигиена включает в себя:
- ежедневная чистка при помощи безабразивных паст;
- использование ирригатора для удаления остатков пищи;
- изменение рациона, исключение твердой пищи, орехов, семечек, чрезмерно холодных или горячих блюд.
Составляется схема посещения врача для контроля и коррекции установленной конструкции. Если один из элементов сломан, надо немедленно оповестить об этом ортодонта и посетить клинику для ремонта или замены устройства.
Почему важно правильно выбрать врача-ортодонта?
Ортодонтическое лечение – длительное, оно продлится от года и больше, поэтому сразу определить, хорошо его лечат или нет пациент не может. Если что -то в лечении пойдет не так по вине врача – узнаете вы об этом спустя месяцы, а может и годы. Чтобы не терять время, деньги, нервы и здоровье, важно сразу выбрать хорошего ортодонта, с которым вам будет еще и приятно общаться на протяжении длительного времени. Хотите узнать наши рекомендации о том, как это сделать, чтобы не пожалеть – читайте статью: «Как и зачем выбирать ортодонта?»
Диагностика
Диагностическое исследование пациента начинается со сбора жалоб и визуальном осмотре ротовой полости. Выясняется течение беременности у матери ребёнка, детали вскармливания, когда началось прорезывание и появление коренных зубов. Особое внимание уделяется:
- Функциональности челюсти;
- Типу лицевого профиля;
- Положению зубных рядов и их состоянию;
- Прикусному виду;
- Состоянию слизистой рта;
- Возрастным особенностям организма.
Дальнейшая диагностика включает в себя:
- Создание моделей из гипса или создание её при помощи 3D моделирования. Она даёт возможность установить наличие окклюзии и позволяет выбрать оптимальный протез.
- ОПТГ. Рентген снимок предоставляет информацию про состояние зубов и челюсти. С его помощью удаётся определить наличие кариозных изменений, целостных разрушений и поражение пародонта.
- ТРГ. Его применение позволяет получить изображение черепа и челюсти в боковой проекции. Это исследование оценивает строение костей, их соотношение, расположение зубов и выявляет наличие аномалий развития.