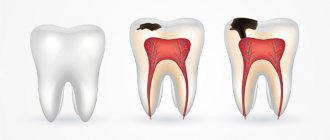
Пародонтит – это воспалительное заболевание, при котором поражаются ткани пародонта. В стоматологии существует еще одна болезнь с похожим названием – пародонтоз. Для нее характерны те же самые изменения, однако они развиваются без сопутствующего воспалительного процесса.
К тканям пародонта относят десны, кровеносные сосуды, связки и кости. Все эти структуры надежно фиксируют зубы и обеспечивают их нормальное питание. При развитии воспалительного процесса эти функции нарушаются, что приводит к появлению специфических симптомов. Основная опасность пародонтита, как и пародонтоза, заключается в развитии подвижности зубов с последующей их потерей. Поэтому оба заболевания нуждаются в ранней диагностике и эффективном лечении.
Генерализованный пародонтит: симптомы и лечение
Пародонтит — сильно распространенная патология парадонтальных тканей (мягкотканных структур вокруг зубной единицы). Если патологический процесс запустить и оставить без лечения, то можно потерять все зубные единицы.
Пародонтальные карманы — наилучшее местоположение для возникновения и развития инфекционного процесса, что сказывается на здоровом состоянии организма не лучшим образом. Красивая и здоровая улыбка придает уверенность в себе и позволяет чувствовать себя органичным. При повреждении тканей пародонта возникает покраснение и опухание десны. Заболевание влияет на общее здоровье организма и самочувствие человека. Если Вас что-то беспокоит в полости рта, то стоит незамедлительно обратиться к специалисту. Стоматологи-терапевты филиалов семейной клиники West Dental в Янино-1 и во Всеволожске помогут с выяснением истоков беспокойства и их лечением.
Научно определено, что на возникновение пародонтита влияют: мягкий налет и твердые отложения; пломбировочный материал или ортопедическая конструкция, зафиксированные с нарушением протоколов лечения.
Диагностика пародонтита
Диагностика начинается с консультации стоматолога-терапевта или стоматолога-пародонтолога. Врач проводит осмотр ротовой полости и назначает дополнительное обследование, в которое могут входить следующие методы:
- Рентгеновские снимки челюстей. Это базовое исследование позволяет получить общую информацию о состоянии зубов и костной ткани.
- Реопародонтография. Данный метод применяется для определения состояния сосудов тканей пародонта.
- Ультразвуковая остеометрия. Исследование показывает плотность костной ткани.
- Проба Шиллера-Писарева. Подразумевает окраску слизистой специальным раствором, который выявляет очаги воспаления.
- Микробиологический посев из ротовой полости. Позволяет определить состав микроорганизмов и их чувствительность к антибактериальным препаратам.
- Определение пародонтального индекса и индекса кровоточивости.
Комплексное обследование позволяет определить степень пародонтита, выявить сопутствующие заболевания и осложнения, и на основании этой информации спланировать дальнейшее лечение.
Классификация
По числу единиц, затягивающихся патологией:
- Катаральный (локализованный) – в зоне поражения 1-3 единицы;
- Генерализованный – поражен весь зубной ряд.
По степени тяжести генерализованный пародонтит (по мкб код K05):
- Генерализованный пародонтит легкой степени (по мкб 10 код К05.3). Такой клинический диагноз ставится при глубине карманов в десневой ткани менее 3,5 мм, а кость резорбируется менее 1/3 корня.
- Средней степени. Поддесневые углубления 3,5-5 мм, а кость склерозируется на 50% корневой длины.
- Тяжелой степени. Данная стадия обозначается глубиной пародонтальных изменений свыше 5 мм и резорбции больше 1/2 корня.
По патогенезу дифференциальная диагностика:
- острое-более одного ежегодного обострения;
- хронический генерализованный пародонтит (по мкб К05) — не утихающий патологический процесс;
- обострение хронического пародонтита – болезненные ощущения, дискомфорт, активизация воспалительного процесса.
Классификация и виды пародонтита
В зависимости от особенностей течения, объема поражения и степени тяжести выделяют несколько форм заболевания.
Острый и хронический пародонтит
Для острого течения заболевания характерно внезапное возникновение выраженных симптомов, которые доставляют сильное беспокойство. Поэтому острые формы пародонтита считаются относительно благоприятными, так как пациенты чаще обращаются за медицинской помощью.
Хронический пародонтит, наоборот, склонен к длительному бессимптомному течению. Симптомы выражены слабо, и пациенты могут не обращать на них внимания. В периоды обострения клиническая картина становится более отчетливой, но не все люди записываются на консультацию к стоматологу. В то же время заболевание продолжает прогрессировать, поэтому рано или поздно медицинская помощь таким пациентам все же потребуется.
Локализованный и генерализованный пародонтит
Объем поражения тканей пародонта может быть разным. Если воспалительный процесс распространяется на одном участке челюсти, то говорят о локализованном пародонтите. Как правило, в таких случаях поражается один или несколько зубов, которые расположены рядом. Даже при длительном течении локализованный воспалительный процесс, как правило, не распространяется на соседние зубы.
При генерализованном пародонтите поражаются все ткани пародонта (или их большая часть) на верхней или нижней челюсти. Такая форма является достаточно опасной, так как без должного лечения может привести к утрате большей части зубов. Однако даже если пациент своевременно обращается за медицинской помощью, то быстро решить проблему не получится. Лечение пародонтита десен при генерализованной форме обычно длительное и комплексное.
Степени пародонтита
По тяжести течения пародонтит делят на 3 степени или стадии.
При легкой степени общее состояние организма остается без изменений. Среди местных проявлений отмечаются пародонтальные карманы глубиной до 3,5 мм, воспаление, покраснение и отек десен. Патологическая подвижность зубов не выявляется.
Пародонтит средней степени тяжести характеризуется увеличением глубины пародонтальных карманов до 5 мм, снижением высоты межзубных перегородок, появлением патологической подвижности зубов. На этой стадии у пациента могут появляться оголение шейки зуба, щели между зубами, травматическая окклюзия, смещение зубов. Также изменяется и общее состояние здоровья. Пациенты могут жаловаться на слабость, быструю утомляемость, плохой аппетит.
При пародонтите тяжелой степени проявления достигают своего максимума. Глубина пародонтальных карманов составляет 6 мм и более. Из-за значительной резорбции костной ткани развивается сильная подвижность зубов и их веерообразное расхождение. Также нередко развиваются осложнения в виде абсцессов, что влияет на общее состояние.
Степень тяжести пародонтита играет важную роль в планировании лечения, поэтому ее всегда определяют на диагностическом этапе.
Симптомы
Первоначальными симптомами воспалительного процесса в тканях пародонта являются следующие признаки:
- отек десневой ткани;
- сильная кровоточивость во время и после чистки;
- пульсирующие сильные болевые ощущения.
По мере распространения патологии происходит усиление симптоматики:
- увеличенные и болезненные лимфоузлы;
- неприятный запах из полости рта;
- подвижность зубных единиц;
- усиление чувствительности эмали зубов;
- болезненность при накусывании и пережевывании пищи;
- ухудшение общего состояния организма;
- гнойные выделения из пародонтальных карманов.
Для хронического генерализованного пародонтита (вне обострения) характерны:
- красноватый цвет десневой ткани;
- обнажение корней зубов;
- на Rg-снимке визуально определяется резорбция кости.
Хронический генерализованный пародонтит
Хронический генерализованный пародонтит (по мкб 10-К05) затрагивает мягкотканные и костные структуры всех или большего числа зубных единиц. Частота встречаемости в 5 раз больше, чем кариозное поражение и его возможные осложнения. Также, генерализованный процесс с большой вероятностью может привести к полной адентии (отсутствие зубов). Долговременное расположение инфекционного процесса в тканях пародонта, без должного лечения, отрицательно сказывается на иммунной защите организма и может способствовать развитию ревматоидного артрита, заболеваний сердца и др. У генерализованного пародонтита различная этиология.
Причины и факторы риска пародонтита
Локализованный пародонтит ограничен одним или несколькими зубами, поэтому он развивается при воздействии локальных неблагоприятных факторов. К таковым можно отнести:
- неправильный прикус;
- механическое повреждение одного или нескольких зубов;
- неправильно установленная пломба;
- неправильно установленные или некачественно изготовленные зубные протезы.
Локализованный пародонтит является более распространенной формой, но при этом имеет благоприятное течение и редко приводит к развитию осложнений.
Генерализованная форма, наоборот, встречается реже, но при этом протекает тяжелее. Главной причиной развития генерализованного пародонтита является некачественная гигиена ротовой полости. Она способствует отложению налета на поверхности эмали и деснах. Этот налет является благоприятной средой для жизнедеятельности микроорганизмов, которые заселяют полость рта. В таких условиях бактерии активно размножаются и выделяют токсины и другие агрессивные вещества. Последние запускают воспалительную реакцию, которая в конечном итоге и приводит к развитию генерализованного пародонтита.
Также выделяют группу факторов риска, при наличии которых вероятность развития пародонтита увеличивается. Наиболее важными из них являются недостаток витаминов в рационе и сопутствующие эндокринные заболевания. Известно, что дефицит витамина С способствует развитию воспалительных и деструктивных изменений в пародонте, увеличивает хрупкость сосудов и замедляет процесс синтеза коллагена. Витамин А принимает участие в эпителизации десен, поэтому при его недостатке снижается сопротивляемость слизистой оболочки к различным раздражителям, что увеличивает вероятность развития осложнений.
Если говорить об эндокринных нарушениях, то пародонтит чаще развивается у пациентов с сахарным диабетом, заболеванием щитовидных и половых желез. Сами по себе эти заболевания не приводят к развитию воспаления, но при этом создают благоприятные условия для жизнедеятельности микроорганизмов и способствуют снижению питания и кровоснабжения тканей пародонта.
Риск развития пародонтита увеличивается при патологии иммунной, пищеварительной, кровеносной систем. Поэтому пациенты с такими заболеваниями входят в группу риска и нуждаются в регулярном осмотре стоматолога.
Диагностика
Для определения заболевания и тяжести его течения применяют различные диагностические методы. При генерализованном пародонтите дифференциальная диагностика включает обширный консультационной осмотр для составления анамнеза заболевания (плана формирования):
- сбор жалоб (подвижность единиц, неприятные ощущения при жевании, периодические острые боли в прикреплённой десне);
- визуальный и инструментальный осмотр (зубодесневых карманы, рецессия десневой ткани, зубные отложения, десна красноватого оттенка);
- определение цвета, формы и структуры десневой ткани;
- выяснение в каком состоянии находятся зубные единицы: перкуссия, пальпация, степень подвижности;
- определение индексов гигиены;
- Rg-снимки.
Иногда, специалист может назначить проведение анализа крови для уточнения этиологии.
Диагностические мероприятия должны учитывать не только все симптомы патологии и жалобы пациента, но и обязательное выполнение рентген-снимка. В основном, при пародонтите советуют выполнить ОПТГ (ортопантомограмма) – панорамный снимок. На таком обширном снимке видны сразу все зубные структуры и степень поражения кости у каждой единицы.
Основные различия острого и хронического пародонтита
Рассмотрев основные характеристики хронического и острого пародонтита, можно выявить несколько главных отличий данных стадий друг от друга. Во-первых, они различаются по степени выраженности. Хронический пародонтит протекает медленно и зачастую незаметно для человека, а острый характеризуется внезапностью и стремительностью поражения тканей пародонта.
Во-вторых, существенно разнятся факторы, вызывающие заболевание. Хронический пародонтит вызывают в основном общие нарушения в работе организма и вредные привычки, в то время как острая стадия спровоцирована механическими повреждениям зубов и дёсен при травмах, некоторых видах стоматологических заболеваний и неправильной установке зубных протезов.
В-третьих, стадии имеют разную симптоматику. Если хронический пародонтит не оказывает серьёзного влияния в целом на организм человека, то острая его форма приводит к интоксикации, слабости, нарушая привычное течение жизни.
В-четвёртых, несколько отличается локализация воспаления. При хронической форме, как правило, в той или иной степени поражается весь пародонт, что характерно и для острой негнойной формы. Острая гнойная форма локализуется на определённом участке ротовой полости и приводит к углублению зубодёсенных карманов и значительному распуханию десны в очаге воспаления.
В-пятых, для хронического и острого пародонтита требуются кардинально противоположные меры стоматологического вмешательства. В первом случае часто бывает достаточно регулярной профилактической чистки зубов у стоматолога, обработки полости рта антисептиками для снижения количества бактерий и снятия воспаления, проведения физиотерапевтических процедур или лечения пародонтита на аппарате «Вектор». При острой стадии часто требуется не только снять воспаление, но и удалить шатающийся зуб, провести полостную операцию на десне или вскрыть образовавшиеся свищи и фурункулы для удаления гноя. Часто пациентам требуется консультация стоматолога-ортопеда, который оценивает возможность установки зубных протезов вместо удалённых зубов.
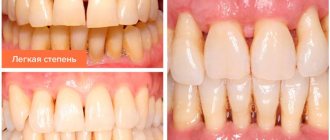
Легкая степень
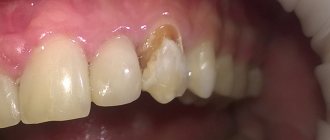
Легкой степени по обыкновению не придают значения. Возле зубной единицы формируется поддесневой карман, где накапливаются микроорганизмы. Наблюдаются признаки воспаления пародонта, а на Rg-снимке разрушение костной ткани на 1/3 корня, десневые карманы до 3,5 мм. В пришеечной области зубов наблюдаются твердые отложения, десна рыхлая, немного воспалена и отечна. Отмечается небольшая кровоточивость при чистке, неприятные ощущения при пережевывании твердой пищи. Подвижность и перемещение зубных на данной стадии не наблюдается.
Средняя степень
При средней степени тяжести наблюдаются зубодесневые карманы до 5 мм. На рентгене отображается поражение костных перегородок на половину корня. В ротовой полости при осмотре достаточное число зубных отложений, подвижность зубов I-II степени, воспаление десен. Из-под десны может выделяться небольшое количество гноя. При обострении процесса возникает небольшая подвижность и смещение единиц.
Больные жалуются на болезненные ощущения в десне; боль и кровоточивость при приеме пищи; оголяются шейки зубов; формируется реакция к холодной и горячей пище.
Профилактика пародонтита
Профилактика пародонтита у детей и взрослых основывается на устранении причин, которые приводят к развитию этого заболевания. Самый важный пункт – регулярное и правильное соблюдение гигиены ротовой полости. Для этого обычной чистки зубов с помощью зубной щетки недостаточно. Чтобы качественно удалять твердые и мягкие зубные отложения, необходимо пользоваться зубной нитью, специальными ершиками и ирригатором. Также нужно минимум два раза в год посещать стоматолога и проводить профессиональную гигиену ротовой полости.
При появлении первых признаков гингивита или любых других стоматологических заболеваний нужно сразу же обращаться за квалифицированной медицинской помощью, а не заниматься самолечением.
Тяжелая степень
Хронический генерализованный пародонтит тяжелой степени, как диагноз определяется при глубоких зубодесневых карманах свыше 5 мм и обнажением корня зуба на 2/3. При такой степени патологии возникает большая отечность, кровоточивость и гиперемированность десен, прием пищи достаточно болезненный. В пародонтальных карманах большое накопление гноя и микроорганизмов в виде зубные отложений. У больных присутствуют жалобы на боль, зуд, жжение и пульсацию в деснах. Самостоятельно качественную гигиеническую чистку выполнить невозможно, долгое время сохраняется стойкий неприятный запах. При отсутствии должной терапии наблюдаются сильное гноетечение и подвижность единиц III-IV степени, вплоть до выпадения. Возможно формирование осложнений в виде абсцедирования очагов инфекции и пародонтоза.
Также, такая патология проявляется нарушением общего состояния организма. Человека беспокоит слабость, повышенная температура, а в звязи с этим, и утомляемость. Увеличиваются и становятся болезненными при пальпации регионарные подчелюстные л/у.
Лечение
Когда патологический процесс приобрел форму хронического генерализованного пародонтита, выполнять эффективное лечение сложнее. Важно оказывать воздействие на основополагающую причину болезни. В связи с этим, генерализованная форма пародонтита нуждается в консультативном приеме стоматологов смежных направлений для выявления истока патологии. Стоматолог-терапевт/ пародонтолог может дать рекомендации для консультирования эндокринологом, гематологом, иммунологом и т.д. После общего взаимодействия и выявления причины пародонтита лечащий врач назначает необходимую терапию.
Лечение патологического процесса состоит из следующих мероприятий:
- Профессиональная чистка полости рта и обучение гигиене. Специалистом снимаются мягкие и твердые зубные отложения, в том числе и под десной. Выполняется полировка зубной эмали специальными щеточками с пастой и покрытие защитным гелем со фтором. Подбираются средства для ухода за полостью рта и проводится инструктаж по их использованию.
- Лечение сопутствующих стоматологических проблем. Для излечения пародонтита важно выполнить лечение кариозных процессов, заболевания пульпы, патологических процессов в десне и в кости.
- Медикаментозная терапия. Применяются ротовые ванночки растворами, аппликационные мази, НПВС и обезболивающие, иногда – антимикробные препараты.
- Устранение поддесневых карманов стоматологом-хирургом. При средней и тяжелой степени тяжести возможно выполнение открытого и закрытого кюретажа карманов, а также пластика десны.
- Лечение с применением ортопедических конструкций. В рамках комплексных мероприятий выполняют временное шинирование подвижных единиц ортодонтическим ретейнером или стекловолокном; избирательную пришлифовку жевательных поверхностей зубов; протезирование больших зубных дефектов для перераспределения жевательного давления.
- Физиотерапевтические манипуляции. Многие физиопроцедуры оказывают положительное воздействие на выздоровление: УВЧ, инфракрасное излучение, терапия магнитами и лазером, электрофорез, постоянный и переменный ток, вакуумный и точечный массаж, парафинотерапия, грязелечение.
Для эффективной терапии патологии и возникновении ремиссии процесса важно полностью соблюдать предписания специалиста.
Пародонтит
Сахарный диабет
Атеросклероз
2172 26 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пародонтит: причины появления, симптомы, диагностика и способы лечения.
Пародонтит – хроническое воспалительное заболевание зубочелюстной системы, которое сопровождается постепенным разрушением тканей, окружающих зуб (пародонта), и уменьшением объема костной зубной лунки (альвеолы) и всего альвеолярного гребня. Название «пародонтоз» считается устаревшим, но подразумевает аналогичные пародонтиту процессы.
Чаще всего заболевание имеет хроническое течение, сопровождается появлением отложений на зубах, покраснением и кровоточивостью десен, образованием глубоких пародонтальных карманов и патологической подвижностью зубов.
Постепенно это приводит к потере зубов у взрослого человека и способствует развитию патологических процессов в организме. Осложнениями пародонтита могут быть гайморит, остеомиелит, заболевания сердечно-сосудистой системы.
Причины пародонтита
Пародонтит – это многофакторное заболевание, то есть возникнуть он может по многим причинам. Острый пародонтит (периодонтит) встречается реже хронического и чаще всего является следствием механической или химической травмы зубодесневого соединения. На десне возникает абсцесс (гнойник), который может привести к появлению свища (канала, соединяющего полость абсцесса с внешней средой).
Хронический пародонтит часто развивается вследствие несоблюдения гигиены полости рта, когда повышается активность микроорганизмов ротовой полости.
Мягкие и твердые отложения на зубах представляют собой биопленку, в состав которой входят также болезнетворные бактерии. Их деятельность может приводить к воспалению десен (гингивиту), периодонта (тканей, окружающих корень зуба) и костной ткани альвеолы. Воспалительная реакция приводит к постепенному разрушению связочного аппарата зубов. Шейки зубов оголяются, а зубы постепенно расшатываются и выпадают.
К местным факторам, вызывающим возникновение пародонтита, относится перегрузка пародонта из-за неправильного прикуса вследствие скученности зубов, плохого протезирования или потери группы зубов. Привычка крепко стискивать челюсти, скрежетать зубами также ведет к перегрузке и воспалению пародонта.
Развитие пародонтита может быть вызвано сужением просвета сосудов при сахарном диабете, атеросклерозе, изменением состава слюны, отечностью тканей, возникающих при эндокринных нарушениях.
Кроме того, доказана роль дефицита витаминов в заболеваниях пародонта. Так, гиповитаминоз С приводит к ломкости сосудов, снижению синтеза коллагена, что ослабляет связочный аппарат зубов, общему ослаблению иммунитета.
Классификация пародонтита
В зависимости от клинических симптомов и скорости развития заболевания пародонтит подразделяют на острый и хронический. Острый процесс, сопровождаемый болью и кровоточивостью десны, развивается в течение нескольких дней после физической или химической травмы, чаще всего вскоре после постановки пломбы, коронки или другой ортодонтической конструкции. При отсутствии лечения острый пародонтит может осложниться свищом. Однако в большинстве случаев острый процесс сменяется хроническим, который может продолжаться в течение нескольких лет. При этом период затухания клинических симптомов при провоцирующих факторах сменяется рецидивом.
В большинстве случаев заболевание с самого начала приобретает хроническую форму. Этому способствуют плохая гигиена полости рта и образование на зубах мягких и твердых отложений. Хронический пародонтит начинается постепенно и распространяется на всю поверхность десны, тогда его называют генерализованным.
Если кровоточивость десен наблюдается периодически и вызывается чисткой зубов и приемом жесткой пищи, ставят диагноз пародонтита легкой степени.
При усилении кровоточивости, болей, расшатывания и выпадения зубов отмечается средняя и тяжелая степень генерализованного пародонтита.
Симптомы пародонтита
При остром пародонтите боль, отечность и кровоточивость десны развивается в течение нескольких дней после воздействия травмирующего фактора. Как правило, боль возникает не только при кусании, но и вне жевательной нагрузки. Возможно формирование гнойника в области «причинного» зуба, который прорывается с образованием свища. Если травмирующий фактор не устранить (снять коронку, удалить излишек пломбы), свищ может стать постоянным выходом для гноя, скопившегося в десневом абсцессе.
Симптомы хронического пародонтита развиваются постепенно.
Однако со временем легкая боль при чистке зубов и жевании превращается в привычное явление. Кровоточивость становится постоянной, десны меняют цвет, оголяются шейки зубов. Пародонтальные карманы, которые можно измерить стоматологическим зондом, углубляются. Изо рта появляется неприятный запах, жжение, боли в деснах и в челюстях, усиливающиеся при смыкании зубов. Под припухшими деснами могут формироваться болезненные гнойнички. Прием пищи затрудняется. Постепенно шейки зубов оголяются, происходит рассасывание костных лунок, в которых крепятся зубы, затем зубы расшатываются и легко выпадают.
Диагностика пародонтита
Необходим в первую очередь клинический анализ крови и биохимический анализ крови для оценки обменных процессов (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и мочи для дифференциальной диагностики с воспалительными процессами, вызываемыми заболеваниями крови (лейкоз, агронулоцитоз, апластическая анемия, тромбоцитопеническая пурпура) или при различных болезнях внутренних органов (в том числе эндокринных – сахарного диабета, нарушения функционирования печени и почек и т. д.).