Симптомы Классификация пародонтита Причины Возможные осложнения Как диагностируется? Варианты лечения Домашнее лечение Заразен ли пародонтит? Восстановление при тяжелом пародонтите Отличия от пародонтоза Профилактика
Пародонтит – заболевание пародонта воспалительного характера, приводящее без соответствующего лечения к разрушению зубодесневого соединения и выпадению зубов. Начинается с воспаления десны, протекающего как хронический гингивит. В дальнейшем патологический процесс затрагивает более глубокие ткани, приводя к разрушению периодонта, зубной альвеолы (лунки), прилегающую к ней челюстную кость.
Зуб и пародонт – это единая функционально и морфологически связанная система. Поражение ее отдельных элементов нарушает функциональность зубной единицы, ведет к нарушению зубодесневого прикрепления, формированию глубоких зубодесневых карманов, образованию абсцессов, свищей на десне, расшатыванию, выпадению зубов.
Симптомы
- Воспаление десны;
- гиперемия (покраснение) слизистой, отек, реакция температурные раздражители;
- болезненность десны;
- дискомфорт, кровоточивость десен при жевании, гигиене рта;
- отслойка десны от стенки зуба;
- формирование зубодесневых карманов;
- обильный налет и камень вокруг зуба;
- гной из десен;
- разрыхление края десны;
- обнажение зубных корней;
- подвижность зубов;
- воспаление подчелюстных лимфоузлов
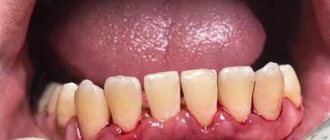
Симптомы пародонтита различаются от степени распространения воспалительного процесса. Чем тяжелей стадия болезни, тем более выражена симптоматика. Заболевание не возникает внезапно, ранней стадией пародонтита является катаральный гингивит – воспаление десны, не сопровождающееся нарушением целостности слизистой.
Вторая стадия пародонтоза
На втором этапе наблюдаются дегенеративные процессы, провоцирующие выделение гноя в десневых карманах, развитие кровоточивости, ярко выраженного периодического гингивита. В полости карманов развивается гнойный процесс, структура десны становится рыхлой, появляется белесый налет и обнажение околошеечной области. Постепенно появляется подвижность зубов, щели, в которых скапливается пища. При откусывании наблюдается боль.
Средняя стадия говорит о развитии пародонтоза, корни обнажаются примерно на 40-50%, формируются межзубные промежутки и полостные десневые карманы. В карманах периодически появляются воспалительные процессы с выделением гноя.
Классификация
Пародонтит классифицируют по локализации, характеру течения, тяжести.
По характеру течения
Выделяют острую и хроническую форму. В первой ситуации признаки пародонтита ярко выражены, десна рыхлые, кровоточат, болят. Если пациент не обращается в врачу или было назначено неэффективное лечение, болезнь принимает хроническое течение. При хронической форме симптоматика сглажена, острых явлений воспаления нет, но последствия тяжелей. Для хронической патологии характерны периодические обострения, когда симптоматика становится резко выраженной.
По локализованности
По распространению патологического процесса, пародонтит делят на:
- Локализованный
(очаговый) – возникает на небольшом участке, в области 1 или нескольких зубов. - Генерализованный
пародонтит – воспаление в области всех или большинства зубов в ряду.
Симптоматика локализованной и генерализованной формы болезни не отличается, разница лишь в количестве зубов, вокруг которых распространился патологический процесс.
Степени пародонтита
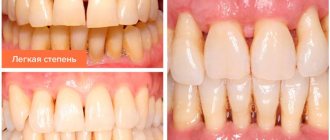
- Легкая
– разволокнение компактной пластины, снижение межальвеолярной перегородки до 1\3 длины зубного корня, признаки остеопороза, незначительная подвижность зубов, пародонтальные карманы 2,5-3,5 мм. - Средняя
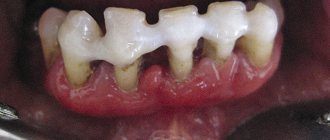
– глубина пародонтальных карманов увеличивается до 5 мм, наблюдается умеренная подвижность зубов (I-II степени), атрофия кости вокруг зубов достигает 1\2 корней. Происходит обнажение шеек и корней зубов или воспалительное разрастание десны, могут формироваться абсцессы (гнойники в деснах). Зубы начинают «расходиться» под жевательным давлением, десневой край деформируется. Это особенно заметно в области передних резцов. Десны кровоточат при жевании, чистке зубов, шейки зубов обнажены, болезненно реагируют на температурные раздражители. - Тяжелая
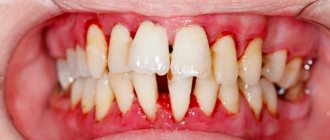
– симптоматика нарастает, обострения хронического пародонтита у взрослых сопровождаются формированием абсцессов, резким опуханием десны, болью. Глубина пародонтальных карманов достигает 6 мм, вплоть до верхушки корня. Увеличиваются межзубные промежутки, наблюдается сильная подвижность зубов (II- III степени), резорбция костной ткани, вплоть до полного рассасывания альвеолярной перегородки.
В зависимости от индивидуальных особенностей организма, болезнь протекает по-разному. Агрессивные формы пародонтита характеризуются быстрым, практически стремительным разрушением тканей пародонта, расшатыванием зубов, их безболезненным выпадением. У другой части пациентов заболевание протекает медленно, с эпизодическими обострениями, долгой ремиссией.
Самая тяжелая форма – некротизирующий пародонтит
, при котором ткани десны перестают получать питание, в них прекращается кровообращение, возникает некроз пародонта, периодонтальных связок, кости альвеолы. Такая форма болезни встречается у пациентов с тяжелыми иммунодефицитными состояниями (СПИД, синдром ДиДжоржи, ТКИН и т.д.).
Последствия.
Разрушение тканей пародонта влияет на состояние всего организма человека. Помимо того, что пациент может потерять все зубы, у него появляется ряд других проблем. Чаще всего пародонтоз сопровождают заболевания пищеварительной системы, поскольку отсутствие нескольких единиц и наличие воспалительного процесса не позволяют полноценно пережевывать пищу. К тому же человек начинает стесняться своей улыбки, огромные щели между зубами выглядят очень непривлекательно. Так же, пародонтоз опасен для беременных, из-за резкого снижения иммунитета и недостатки полезных витаминов. Чтобы избежать возникновения осложнений, необходимо систематически проходить профилактические осмотры и не игнорировать первые признаки разрушения десен и сразу же обращаться за помощью ко врачу.
Причины пародонтита
Решающая роль в развитии болезни отводится патогенным микроорганизмам зубного налета, способствующим воспалению десны. Накапливающийся бактериальный налет отвердевает. Зубной камень нарастает, проникает вглубь десны, из-за чего слизистая начинает отслаиваться от зуба, формируется свободное пространство, которое постепенно заполняется болезнетворными бактериями. Развивается гингивит, который без должного лечения быстро преобразовывается в острый пародонтит.
К факторам, провоцирующим развитие пародонтита также относят:
- регулярное травмирование десны из-за некорректно установленных протезов, ортодонтических систем;
- неправильная окклюзия;
- скопление частичек пищи, налета под протезными, ортодонтическими конструкциями;
- злоупотребление курением, алкоголем;
- снижение иммунитета;
- физическая травма зубов (удар);
- бруксизм.
На развитие хронического пародонтита могут влиять проблемы с ЖКТ, эндокринные нарушения, заболевания крови, дефицит витаминов, нарушения обмена веществ, недостаточная жевательная нагрузка (преобладание в рационе мягкой пищи), аутоиммунные патологии, аллергия на некоторые лекарства.
Что это такое?
Пародонтоз встречается очень редко, примерно у 5-10 % населения и у более возрастных пациентов. Дело в том, что он развивается не за один день, а постепенно, иногда на протяжении 10-20 лет. Именно поэтому его течение всегда хроническое. Выявить данное заболевание достаточно сложно, из-за отсутствия видимых симптомов, обычно его удаётся диагностировать на более поздних стадиях формирования. Оно проявляется раздражением десен, ухудшением состояния ротовой полости, и деструкцией костной ткани, впоследствии приводящей к нарушению функциональности зубочелюстной системы. Определить степень тяжести пародонтоза может только специалист, и он же назначает подходящий курс терапии. Но, перед тем как приступить к лечению, необходимо узнать основные причины его возникновения.
Диагностика
- Сбор анамнеза;
- стоматологический осмотр с измерением глубины зубодесневых карманов (пародонтограмма);
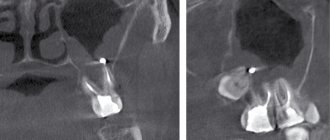
- ортопантомограмма (ОПТГ), КТ;
- реопародонтография (оценивают тонус кровеносных сосудов);
- проба Шиллера-Писарева;
- микробиологические исследования (ПЦР);
- анализы крови (общий, на сахар).
Дифференциальная диагностика пародонтита проводится с гингивитом, эозинофильной гранулемой челюсти, изменениями пародонта при синдроме Лефевра-Папийона. Какие методы обследования потребуются зависит от формы, степени тяжести заболевания.
Методы лечения
Лечение включает комплекс местных и общих мероприятий, назначается индивидуально, по результатам обследования, соответственно степени тяжести болезни, особенностей ее течения, общего состояния здоровья. Эффективное комплексное лечение пародонтита направлено на ликвидацию пародонтальных карманов, укрепление зубов, десен, предотвращение разрушения мягких и твердых тканей.
Гигиеническая чистка
Независимо от стадии болезни, первый этап лечения – устранение всех зубных отложений. Для этого используют специальное ультразвуковое оборудование, позволяющее бережно удалить налет и камень даже в самых труднодоступных местах. После выполненного с помощью ручных инструментов кюретажа (выскабливания) или ультразвуковой чистки, десны обрабатывают антисептиком, накладывают лечебные повязки с противовоспалительным, антимикробным средством.
Медикаментозная терапия
При легкой степени заболевания назначают местные лекарства от пародонтита (гели, мази, растворы для полоскания) обладающие противовоспалительным, антимикробным, заживляющим действием. В сложных случаях назначается системная антибиотикотерапия, прием гормональных, антигистаминных препаратов, витаминно-минеральных комплексов. Консервативное лечение эффективно на ранней стадии болезни.
Препараты для лечения пародонтита десен имеют противовоспалительное, обезболивающее, антисептическое действие. Терапевтическое действие обеспечивается с применением лекарственного средства в качестве растворов для полоскания, аппликаций на десна, таблеток для приема внутрь, уколов в десна (витамины, ФиБС, препараты алоэ и т.д.). Курс лечения – от 2 до 4 недель
с интервалом в несколько дней.
Физиотерапия
Для скорейшей ликвидации инфекционного очага, активной регенерации тканей, дополнительно назначают физиотерапевтические процедуры – ультрафонофорез, дарсонвализацию, озонотерапию, электрофорез, массаж десен, лазерную терапию. Вылечить локализованный пародонтит на ранней стадии можно полностью, не прибегая к кардинальным мерам. Поэтому так важно обращаться к стоматологу при первых тревожных признаках болезни.
Ортопедическое лечение
В ходе лечения проводят коррекцию ортопедических конструкций, удаляют части пломб из межзубных промежутков, проводят перепротезирование коронок, глубоко просевших под десну или неправильно установленных. Шинирование при пародонтите показано при подвижности зубов II степени. Временное шинирование проводится перед кюретажем или сразу после него, постоянное – через месяц после лечения.
Хирургические методы
При тяжелой форме пародонтита, с глубокими зубодесневыми карманами, дефектами десневого края, кроме консервативного лечения, требуется хирургическое лечение. Радикальное вмешательство предусматривает очистку зубодесневых карманов с рассечением десны и без, гингивэктомию – операцию по удалению воспаленных, разросшихся участков десны. Вмешательство предусматривает уменьшение объема десневых карманов, формирование эстетического десневого края. После процедуры запускается естественный процесс регенерации тканей. При полном рассасывании альвеолярных перегородок, чрезмерно подвижные, нежизнеспособные зубы удаляют.
При значительном разрушении челюстной кости, когда она не может прочно удерживать зуб на месте, проводят остеопластическую операцию – направленную костную регенерацию. Для этого участок между зубом и костью заполняют биосовместимым остеопластическим материалом, который служит платформой для формирования новых остеобластов и восстановления костного объема.
Современные методы лечения пародонтита, такие как лазерная и вектор-терапия, демонстрируют впечатляющие результаты. Уже за одну процедуру десневые карманы уменьшаются, исчезает отек, боль, кровоточивость. Бесконтактные методы оказывают биостимулирующее действие, значительно ускоряют заживление тканей. Независимо от тяжести пародонтита, всем пациентам определяют правильность окклюзии, по показаниям проводят избирательную пришлифовку зубов.
Цель исследования
Разработка и научное обоснование методики магнитотерапии на этапе восстановительного лечения больных хроническим генерализованным пародонтитом (ХГП). Приведены результаты наблюдения за 60 пациентами в возрасте от 35 до 65 лет с диагнозом ХГП средней тяжести. Пациентам контрольной группы проводилось импульсное углекислое орошение индифферентной температуры по 12 мин №10. Пациентам основной группы дополнительно проводилась магнитотерапия №10 по 5 минут с каждой стороны на область проекции верхней и нижней челюсти по лабильной методике. При анализе результатов клинического обследования, динамики пародонтальных и реографических индексов установлено, что курсовое применение магнитотерапии в комплексном пародонтологическом лечении позволяет ликвидировать очаги воспаления, добиться длительной стабилизации состояния пародонта, восстановления структурных и функциональных свойств элементов пародонтального комплекса.
Воспалительные заболевания пародонта являются медико-социальной проблемой [1—3]. В России распространенность этих заболеваний в основной группе трудоспособного населения (35—44 года) приближается к 100% [4]. На фоне воспалительных заболеваний пародонта возникают нарушения микроциркуляции, проявляющиеся изменением тонуса, периферического сопротивления, эластичности сосудов, явлениями венозного застоя, повышением проницаемости сосудистой стенки [3], и нарастающие в зависимости от клинической тяжести процесса и выраженности клинических его проявлений [5].
Основные лечебные мероприятия при пародонтите должны быть направлены на купирование воспаления в тканях и предупреждение распространения процесса [1]. Так как деструкция опорных тканей зуба происходит именно во время обострений, одной из главных целей лечения становится сокращение количества и длительности периодов обострения и увеличение длительности периодов ремиссии [1, 6—8].
Применение магнитотерапии рекомендуется в качестве наиболее адекватного и доступного метода в ком-плексном лечении воспалительных заболеваний пародонта для купирования свободнорадикального окисления и инволютивных изменений соединительной ткани. Магнитотерапия проводится для улучшения репаративных процессов и восстановления гомеостаза пародонтального комплекса. Этот метод позволяет быстро купировать отек, воспаление и болевой синдром [9, 10]. Важно отметить, что применение магнитотерапии хорошо зарекомендовало себя в комплексном лечении соматически отягощенного контингента больных [9].
Цель работы
— разработка и научное обоснование методики магнитотерапии на этапе восстановительного лечения больных хроническим генерализованным пародонтитом (ХГП).
Можно ли лечиться домашними способами
Отвары лекарственных трав (фиалки трехцветной, календулы, листа брусники, аира болотного, коры дуба) помогут снять симптомы острого воспаления. Но никакое полоскание не избавит от наддесневых, а особенно поддесневых зубных отложений. С этим может справиться только профессиональная гигиеническая чистка в кабинете стоматолога. Народные средства в виде составов из перекиси водорода, соды и лимона, лишь усугубят ситуацию. А вот поддержать состояние десен после лечения в домашних условиях не только можно, но и нужно. Все необходимые рекомендации как лечить пародонтит дома, даст стоматолог
Профилактика пародонтоза
Профилактика такого заболевания, как пародонтоз, должна включать в себя целый комплекс мер, включая прием здоровой, витаминизированной пищи, регулярный уход за полостью рта, посещение стоматолога. Начинать надо с регулярного приема микроэлементов. Предварительно следует проконсультироваться с наблюдающим врачом, который сможет правильно оценить степень нехватки минералов и посоветовать прием добавок или соблюдение диеты. Такая профилактика позволит насытить организм необходимыми микроэлементами и быстрее восстановить ткани.
Кроме того, больным пародонтозом следует регулярно посещать лечащего врача, соблюдать гигиену ротовой полости:
- зубы необходимо чистить дважды в сутки, рекомендуется – после каждого приема пищи;
- для очистки межзубного пространства надо использовать специальную зубную нить;
- соблюдать специальную сбалансированную диету;
- после приема пищи следует выполнять полоскания при помощи специальных антисептических ополаскивателей;
- использовать зубные пасты с противовоспалительным эффектом.
При пародонтозе также необходима регулярная профессиональная чистка от камня, выполняемая наблюдающим врачом. Зубной камень при этом не будет успевать скапливаться в большом объеме, десна не будет травмироваться, что ускорит излечение заболевания и предотвратит развитие такого опасного заболевания, как пародонтоз.
Как восстановить зубы при тяжелой степени пародонтита
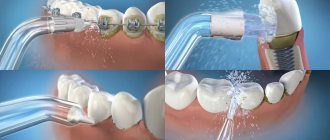
При тяжелой форме заболевания риск потерять зуб или целый зубной ряд очень велик. Удаление зуба при пародонтите показано при чрезмерной подвижности, когда единица еле удерживается в кости, сдвигается во всех направлениях, вокруг оси. При невозможности сохранить зуб, проводят ортопедическое лечение – протезирование с опорой на собственные зубы или импланты.
При одиночных дефектах или восстановлении сегмента зубов используют двухэтапную имплантацию с отсроченной нагрузкой. Импланты вживляют после курса лечения десен, восстановления костного объема. Параметры кости восстанавливают путем костнопластической операции. После того, как сформируется новая костная ткань (через 6 месяцев), вживляют импланты, протезную систему фиксируют после их сращения с челюстной костью (через 3-6 месяцев
). Лечение может занять около года.
При полной адентии высокую эффективность демонстрируют одноэтапные методы имплантации с немедленной нагрузкой. Возможность установить импланты в глубокие костные слои неподверженные воспалению, позволяют избежать остеопластики, синус-лифтинга. Лечение займет не больше недели.
Третья стадия пародонтоза
Эта стадия говорит о появлении ощутимой атрофии тотального характера, шейки сильно обнажаются и есть сильное смещение, шаткость зуба. Боль постоянная и ноющая, абсцессы частные, десневые карманы становятся большими и глубокими. При отсутствии соответствующего лечения происходит утрата зубов (процесс распространяется на всю челюсть), развивается остеомиелит.
На последней стадии, называемой еще острой, наблюдаются серьезные ухудшения состояния. Обычно больные обращаются к врачу именно в этот период, когда появляется боль, воспалительные процессы, выделения гноя. Сильное обострение возможно во время дистрофическо-воспалительной форме, сочетающейся с генерализированной формой. Наблюдаются сильные полостные абсцессы, возможна общая интоксикация вследствие гнойных скоплений. Этот период характеризуется быстрым течением, итог острой стадии – выпадение зубов.
Отличия пародонтита от пародонтоза
| Пародонтоз | Пародонтит | |
| Патогенез | Системное дистрофическое поражение пародонта | Инфекционно-воспалительное поражение пародонта |
| Характер протекания | Развивается медленно, бессимптомно | Быстро развивается, часто рецидивирует, симптомы ярко проявляются в остром периоде |
| Причины | Преимущественно – системные патологии организма, наследственная предрасположенность | Плохая гигиена, обильный бактериальный налет, зубной камень неправильная окклюзия, травмы челюсти |
| Распространенность | Поражается сегмент зубов или весь зубной ряд | Воспаление локализуется в области одного, нескольких зубов или затрагивает всю челюсть |
| Воспаление и кровоточивость десен | Отсутствует | Основные признаки |
| Подвижность зубов | Возникает при рецессии десны больше чем на 1\2 длины корня зуба | Наблюдается в остром периоде болезни, на фоне рыхлости, отека, кровоточивости десен. После лечения исчезает |
| Прогноз | Требует постоянной, поддерживающей терапии. При средней, тяжелой форме процесс лишь подлежит стабилизации. Общий прогноз неблагоприятный (потеря зубов) | При своевременном лечении полное восстановление |
Первая стадия пародонтоза
На первой стадии наблюдается дистрофия альвеолярных отростков, которая сопровождается зудом и жжением в деснах, появлением стойкого налета, повышении чувствительности. Видимые патологии и воспалительные процессы отсутствуют, но зубы не болят и не шатаются.
Начальная стадия также характеризуется жжением в слизистой оболочке десен, которая перестает получать нормальное снабжение питательными веществами. Именно этот период является самым благоприятным для консервативного лечения (не требующим хирургического вмешательства).
Вовремя предпринятые меры позволяют минимизировать последствия болезни, исключить переход во вторую и третью стадию. На этой стадии зубы крепко держатся, между ними нет промежутков, обнажение шейки не наблюдается. Кровоточивости также еще нет, но уже есть зубной камень, который даже при регулярной профессиональной чистке быстро скапливается вновь.
К сожалению, практически бессимптомное течение становится причиной отсутствия ранней диагностики. Болезнь протекает без зуда и боли.