- С момента наступления беременности в организме женщины возникает комплекс изменений, который охватывает функции всех органов и систем, наблюдается на протяжении всей беременности и находится в пределах физиологических границ, свойственных только состоянию беременности.
Комплекс изменений включает в себя:
- прекращение менструации (происходят изменения в слизистой оболочке полости матки, вызванные изменением функционального состояния яичника);
- длительноесубфебрильное повышение температуры тела (влияние прогестерона — гормона яичника на центр терморегуляции в головном мозге);
- формирование плаценты — новой эндокринной железы;
- изменение внешнего облика женщины;
- возникновение в коре головного мозга доминанты беременности, которая обеспечивает четкую координацию функций всех органов и систем в интересах развивающегося плода;
- изменения функции желез внутренней секреции;
- изменение матки (наибольшие изменения по сравнению с другими органами);
- изменение обмена веществ;
- изменение гематологических (кровяных) и гемодинамических (движение крови) показателей;
- изменение объема циркулирующей крови;
- изменение системы свертывания крови;
- изменения в работе сердечно-сосудистой системы.
То есть, с наступлением беременности, ваш организм начинает полностью перестраивать свою работу. Он готовится выносить плод, родить и вскормить ребенка. Поэтому такая перестройка есть нормальное состояние для беременной женщины.
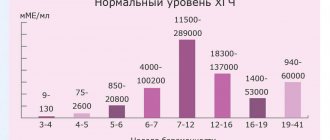
| Здоровый человек — имеет одни показатели (цифры, которые вы видите на бланке анализа, это нормы), например, показатели крови, мочи и т.п. |
| Для больного человека — имеются свои показатели, они изменяются в зависимости от состояния пациента и его заболевания. |
| Беременная женщина — это своя история. У нее, лабораторные показатели могут меняться в зависимости от физиологического течения беременности. Причем, в разные триместры беременности каждый показатель имеет свою норму, и эти нормы для беременной женщины не совпадают с нормами для здорового человека. |
Более того, иногда то, что является нормой для беременной женщины, у небеременной женщины оценивается как патология. А для мужчины — вообще смертельно, с таким не живут.
Отвечаем на популярные вопросы
Пандемия COVID-19, о которой ВОЗ объявила в марте 2022 года, внесла серьезные коррективы в жизнь современного общества. Новостные сводки только и пестрят цифрами о числе заразившихся, выздоровевших и тех, кто не смог справиться с болезнью. Сама инфекция и ее осложнения могут нанести серьезный вред взрослому организму. А что будет с плодом, влияет ли КОВИД на беременность, как себя обезопасить? Эти и не только эти вопросы часто задают молодые пары, которые только планируют стать родителями или уже находятся в ожидании чуда. Разбираемся с экспертами Центра репродуктивного здоровья «СМ-Клиника», как себя правильно вести.
Лечение
При обнаружении каких-либо симптомов недуга не стоит затягивать с посещением врача. Самолечение – это риск не только того, что болезнь не пройдет, а того, что патология перейдет в хроническую форму.
Только специалист подберет оптимальный вариант лечения недуга для будущей мамы.
Первоочередная задача – это купирование болевого синдрома. Чаще всего для этого используются гели и мази для прорезывания первых зубов у ребенка. Такие препараты абсолютно безвредны для беременной женщины, и в тоже время, весьма эффективны. Помимо обезболивающего эффекта, подобные средства обладают антисептическим эффектом.
Вирусный тип патологии лечится с обязательным применением противовирусных средств.
Если заболевание вызвано грибком, то и лечить его следует противогрибковыми препаратами, которые подойдут для будущей мамы.
Опасен ли коронавирус для беременных?
Беременность в период коронавируса особенно опасна, если женщина попадает в группу риска. В этом случае вероятность более тяжелого течения инфекции в сравнении с популяцией повышена из-за имеющихся расстройств иммунитета и сопутствующих заболеваний.
Несмотря на то, что инфекция новая и многое еще находится в стадии изучения, факторы риска определены. К ним относятся:
- анамнестические указания на тромбы артерий и вен до беременности;
- установленный диагноз антифосфолипидного синдрома – состояние, при котором в организме образуются антитела к клеточной мембране;
- наследуемые формы тромбофилических нарушений – повышенной свертываемости крови, обусловленной генетическими особенностями;
- подтвержденные аутоиммунные заболевания, при которых иммунитет «работает» против клеток своего организма;
- сахарный диабет любого типа;
- ожирение;
- метаболический синдром – это патологический комплекс, который включает в себя нарушенную толерантность к глюкозе, избыток веса и ряд эндокринных расстройств;
- заболевания легких, характеризующиеся хроническим течением (бронхиальная астма, хронический бронхит и др.);
- беременность, наступившая вследствие применения методов вспомогательной репродукции;
- онкологические процессы в организме.
Однако наличие только факторов риска вовсе не означает, что в 100% случаев COVID при беременности будет протекать тяжело. Коронавирус во время беременности может пройти и не замеченным (бессимптомное течение). Только положительные результаты анализа на выявление антител помогут определить, что беременная переболела новой коронавирусной инфекцией.
Предрасполагающие факторы в развитии варикоза половых органов у женщин
Варикоз на половых губах имеет генетическую предрасположенность — механизм болезни схож с варикозным расширением нижних конечностей. В основе лежит дисфункция клапанов гонадных вен. Физические нагрузки, частые беременности, переполнение кровью половых органов при затяжном половом акте способствуют растяжению сосудистых с развитием венозного застоя. Появление варикоза половых губ при беременности наступает обычно во втором триместре и достигает максимума ближе к родам. После родов этот варикоз, который развивался при беременности на половых губах чаще всего регрессирует, но иногда остаётся на всю жизнь из-за изменения структуры сосудистых стенок.
Как будущие мамы переносят COVID-19? Течение заболевания при беременности
COVID-19 при беременности может протекать по разному. Симптомы коронавируса при беременности во многом схожи с клиническими проявлениями у «обычных» пациентов. Женщины отмечают снижение обоняния или его полную утрату, повышение температуры тела, появление кашля (преимущественно сухого), ломоты в теле и выраженной слабости. Как и для любой вирусной респираторной инфекции, выраженный насморк не характерен.
Однако у беременных есть одна важная особенность. КОВИД при беременности может внезапно ухудшиться, даже если до этого заболевание протекало относительно стабильно и легко. Поэтому не стоит заниматься самолечением и надеяться на «авось пронесет». Только врач может заметить тревожные симптомы КОВИДа при беременности и вовремя принять меры профилактики, которые позволят избежать тяжелых осложнений.
Коронавирус в 1-м триместре
КОВИД и беременность на ранних сроках могут протекать, как обычная простуда. Если иммунитет женщины достаточно напряженный, то негативных последствий для плода не наступит. Если же иммунная система дает сбои, возрастают риски неблагоприятного влияния вирусной инфекции на формирующийся хорион, то есть на будущую плаценту, отвечающую за питание плода до срока родов. Тяжелые последствия КОВИДа на ранних сроках беременности могут включать в себя самопроизвольный и несостоявшийся (замирание беременности) выкидыш, фетоплацентарную недостаточность, которая способна приводить впоследствии к задержке роста плода и дефициту кислорода на внутриутробном этапе развития.
Коронавирус во 2-м триместре
Влияет ли коронавирус на беременность в сроке 14-28 недель? Да. И степень этого влияния зависит, с одной стороны, от инфицирующей дозы, а с другой – от состояния материнского организма. Благоприятный сценарий – это обычный вариант простуды без явных последствий. Неблагоприятный сценарий – это развитие осложнений у матери (пневмония, «долгий КОВИД» и др.), осложнений со стороны фето- и маточно-плацентарного комплекса (плацентарная недостаточность, задержка роста плода, внутриутробная гипоксия, укорочение шейки матки).
Коронавирус в 3-м триместре
Как коронавирус влияет на беременность в 3-м триместре? Согласно эпидемиологическим исследованиям по всему миру, у беременных, переболевших COVID-19 на сроке 28 недель и более, повышена в 2-3 раза частота преждевременных родов. Коронавирус на поздних сроках беременности либо повышает сократительную активность тела матки, либо способствует раскрытию шейки матки, что в итоге заканчивается преждевременными родами.
До сих пор нет зарегистрированных случаев внутриутробного заражения плода коронавирусом. Все ситуации положительного результата теста на КОВИД новорожденных связаны с инфицированием после родов.
Изменяется структура наружных (и внутренних) половых органов
- Наружные половые органы становятся отечными и гиперемированными. Возникает цианоз слизистых оболочек влагалищной части шейки матки, влагалища и его преддверия, что указывает на расширение сосудов и стаз крови, облегчающий серозное пропитывание тканей, необходимое для депонирования питательных веществ у места прикрепления плодного яйца к стенке матки.
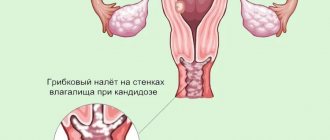
- Влагалище во время беременности несколько расширяется и удлиняется. Стенки влагалища отечные и утолщенные. Отделяемое становится более обильным, слизистого характера, молочно-белого или желтоватого цвета с кислой реакцией. У здоровой беременной женщины влагалище имеет I-II степени чистоты.
Матка во время беременности изменяется в наибольшей степени по сравнению с другими органами.
Размеры ее увеличиваются в течение беременности по всем параметрам:
- масса — от 50-100 г до 1-2 кг!!!
- длина — от 7-9 см до 50 см,
- объем — в 500 раз, достигая 2-3 000 см3( литров) и более.
Соответственно происходят изменения во всех тканях, кровоснабжении и иннервации матки:
- Форма и положение матки при беременности изменяются. Матка по мере роста выходит из малого таза в брюшную полость, поднимаясь на 9-м месяце беременности до мечевидного отростка. Форма матки асимметрична за счет выбухания той части, где прикреплена плацента.
- Тонкие артерии и вены матки превращаются в мощные стволы, которые становятся штопорообразно извилистыми, что позволяет сохранить нормальное кровоснабжение при выраженных изменениях матки во время беременности и при сокращении мускулатуры ее в родах.
- Объем кровообращения в матке во время беременности увеличивается в десятки раз, обеспечивая маточно-плацентарный кровоток, который осуществляется по принципу кровоснабжения жизненно важных органов и сохраняется относительно оптимальным даже при различных стрессах (кровопотеря, анемия). Это обеспечивает выживаемость плода в экстремальных ситуациях.
- Изменяется рецепторная система матки: в процессе беременности чувствительность матки к возбуждающим факторам снижается, перед родами возбудимость матки повышается, часть нервных структур утрачивается с целью уменьшения болевой информации от матки в родах.
С появлением плаценты в коре головного мозга возникает доминанта беременности, которая обеспечивает четкую координацию функций всех органов и систем в интересах развивающегося плода.
Женщины отмечают снижение работоспособности, повышение сонливости или наоборот, они раздражены, у них тошнота, слюнотечение, периодическая рвота, которую относят к легкой степени и возникновение которой соответствует фазе функциональных сдвигов в нервной системе .
У беременных повышается внушаемость и самовнушаемость, что учитывается при проведении психопрофилактической подготовки к родам.
Могут возникать явления парестезии, боли невралгического характера, судороги мышечных групп, онемения пальцев и другие расстройства. Повышение возбудимости периферических нервов проявляется также усилением коленных рефлексов.
При всем при этом половая возбудимость снижается, и вы, уважаемые мужья, должны быть готовы к этому. Не надо, ни в коем случае!!! (помните о повышенной внушаемости и самовнушаемости) не показывайте своих обид, что жена к вам холодна и невнимательна, а значит разлюбила. Она вас все также любит, она уже вынашивает вашего ребенка и у нее доминанта в коре головного мозга — выносить беременность во чтобы то ни стало. И никуда от этого не деться.
- У беременной женщины изменяются функции некоторых анализаторов — слуха, зрения, обоняния!!! Обоняние у беременной может настолько усилиться, что женщина будет реагировать на самые легкие (слабо уловимые) запахи.
Вы учтите, дорогие мужчины, когда женщине плохо, тошнит и вообще мир в серых тонах, в голову лезут почему-то нерадостные мысли, которые могут привести к ухудшению состояния и, как следствие, к прерыванию беременности.
Во время беременности изменения затрагивают и другие органы
Надпочечники во время беременности увеличиваются в размерах за счет гиперплазии коры, соответственно увеличивается глюкокортикоидная и минералокортикоидная функция надпочечников.
Усиление функции коры надпочечника во время беременности направлено на повышение защитно-приспособительных механизмов, в том числе в родах.
Щитовидная железа – увеличивается в объеме, функция повышается. Наблюдается зоб беременных, особенно в эндемичных по зобу зонах (мало йода в почве и воде) и гипертиреоз без тиреотоксикоза. Усиление функции щитовидной железы связано с влиянием на нее гормонов плаценты. Клинический тиреотоксикоз не развивается в связи с увеличением связывания сводобных гормонов белками плазмы. Белковосвязанная форма гормона в дальнейшем утилизируется плодом и организмом матери, так как потребность в нем с развитием беременности, до начала функции щитовидной железы плода, повышается.
Околощитовидные железы (кальциевый обмен), подвергаются гипертрофии, повышается их функциональная активность в связи с увеличением потребности кальция, который является пластическим материалом для формирования опорно-двигательного аппарата плода. При недостатке его приема или нарушении усвоения плод получает кальций из тканей материнского организма (кости, зубы), что может проявляться остеопорозом, ломкостью и кариесом зубов. В процессе беременности концентрация кальция в крови повышается. В плазме крови уменьшается также содержание фосфорных соединений, железа и ряда микроэлементов (кобальт, йод, марганец, медь). Дефицит этих веществ обусловлен потребностями плода и усилением метаболических реакций, в ферментные системы которых входят некоторые из микро- и макроэлементов.
Поджелудочная железа – усиление функции инсулинпродуцирующего аппарата. Вследствие этого углеводы усваиваются очень хорошо и откладываются в печени матери и в тканях плода. У женщин с диабетом всегда рождаются крупные дети в связи с утилизацией плодом избыточного количества углеводов. У части беременных наблюдается глюкозурия (сахар в моче), которая не носит патологического характера и проявляется при нормальном или даже низком содержании углеводов в крови.
Гипофиз у беременных увеличивается в объеме и с трудом помещается в турецком седле, наблюдается гиперпродукция гормона роста (СТГ), который, проникая через плаценту, стимулирует рост эмбриона. Этот гормон оказывает также влияние на лактогенную функцию молочной железы, вызывает в некоторых случаях увеличение носа, губ, пальцев рук.
Последствия коронавируса при беременности
Исследование того, как коронавирус повлияет на беременность, продолжают до сих пор. Инфекция новая, поэтому многое еще предстоит изучить. А процесс этот у беременных сопряжен с определенными трудностями, поэтому новые данные появляются дозированно. На сегодня есть следующая информация.
- Китайские ученые выяснили, что последствия КОВИД во время беременности могут заключаться в повышении риска преждевременных родов.
- Другие исследователи обнаружили связь между положительным КОВИД при беременности и большей вероятностью задержки развития плода и дистресс-синдромом (дефицитом кислорода для малыша, находящегося in utero).
Продолжаются наблюдения, которые помогут проанализировать, как КОВИД влияет на плод при беременности. Сейчас есть сообщения, что этот вирус может приводить к низкому уровню тромбоцитов и дисфункции печени у новорожденных. Однако эта информация нуждается в дальнейшей проверке и не является однозначной.
Сухость во рту и нарушения сна у беременных
Быстрый набор веса, изменение положения диафрагмы, ослабление связочного аппарата, расстройство носового дыхания вследствие отека слизистых приводят к тому, что у беременной женщины возникает храп. При храпе стенки глотки вибрируют и бьются друг о друга при дыхании, из-за чего возникает их травматизация. Наутро женщина просыпается с пересохшим больным горлом и осипшим голосом. Дыхание через рот во время сна приводит к быстрому высушиванию слизистых, а поскольку во сне слюна практически не вырабатывается, к утру также закономерно возникает сухость во рту.
Храп, апноэ, бессонница или другие проблемы? Обращайтесь в Центр медицины сна на базе Клиники реабилитации в Хамовниках. Мы обязательно вам поможем! Задавайте вопросы и записывайтесь на консультацию по телефону.
Если вы беременны и просыпаетесь утром с ощущением сухости во рту, уточните у родных, нет ли у вас храпа. Если да, то обратитесь к врачу-сомнологу. Не стоит игнорировать ситуацию, так как храп может перейти в осложненную форму – болезнь остановок дыхания во сне, которая способствует повышению артериального давления у женщины, провоцирует кислородное голодание у плода и представляют серьезную угрозу как для матери, так и для ребенка.
Обследоваться и при необходимости провести лечение храпа и апноэ можно в Клинике реабилитации в Хамовниках, где уже много лет функционирует Центр медицины сна. В Центре вы сможете получить профессиональную консультацию специалистов, вернуть себе здоровый сон и избавиться от сухости во рту.
А как это может повлиять на ребенка? Может ли мать заразить его вирусом в утробе?
Влияние КОВИД на плод при беременности окончательно не известно. На сегодня нет данных, которые бы подтверждали факт внутриутробного инфицирования (проникновения вируса к плоду) или внутриутробной инфекции (развитие симптоматики у плода). Однако нет и обратных данных, которые бы достоверно исключали вероятность вертикальной передачи вируса. Коронавирус при беременности перед родами может быть опасен тем, что инфицированная мать может заразить ребенка сразу после рождения. Происходит это традиционными воздушно-капельным или контактно-бытовым путем.
Стоит ли откладывать беременность?
В ответе на вопрос, как влияет КОВИД на беременность в ближайшем и отдаленном периоде после инфекции, достаточно много «белых пятен». Однако клинические рекомендации гласят, что после перенесенного заболевания зачатие стоит отложить минимум на 3 месяца. Такая продолжительность временной паузы объясняется 2 аргументами. С одной стороны, в 3-месячный срок после острой инфекции существует вероятность развития отсроченных осложнений, в особенности это касается тромбозов различной локализации. С другой стороны, 3 месяца необходимо для полного выведения фармакологических препаратов, применявшихся для лечения инфекции. Их негативное влияние может быть куда более серьезным, чем прямые последствия КОВИД на беременность.
3 месяца продолжается в среднем цикл сперматогенеза. Другими словами, за это время созревают обновленные сперматозоиды, которые не содержат токсических веществ, образующихся при метаболизме фармпрепаратов. У женщин период фолликулогенеза (полный цикл созревания яйцеклетки) короче. Поэтому врачи советуют ориентироваться на больший промежуток, то есть на мужской фактор.
В каких случаях врачи советуют прервать беременность?
Влияние коронавируса на беременность продолжает изучаться. На сегодня не существует прямых показаний к искусственному прерыванию гестационного процесса в связи с тем, что во время беременности развился COVID-19. Прерывание может быть рекомендовано только по тем показаниям, которые ранее были прописаны в Приказе. В первую очередь, это прекращение развития беременности, которое потенциально может быть связано с коронавирусом. Во вторую – диагностирование хромосомной патологии и аномалий развития, несовместимых с жизнью. А вызывает ли коронавирус подобные состояния или нет, на сегодня достоверно не выяснено.
Внешние факторы
Иногда сухость кожи и слизистых оболочек никак не связана с процессами, происходящими в материнском организме. Ее могут вызвать:
- сухой воздух в помещении;
- климатические условия – жара, ветер, солнце;
- аллергия на косметические средства или зубную пасту;
- привычка постоянно облизывать или прикусывать губы.
Большую часть внешних факторов устранить несложно: достаточно установить комнатный увлажнитель воздуха, и пользоваться во время беременности гипоаллергенной косметикой.
Можно ли беременным прививаться?
Учитывая тот факт, что КОВИД во время беременности особенно тяжело протекает у пациенток из группы риска, именно этой категории рекомендовано провести своевременную вакцинацию. Постановка прививки разрешена со срока 22 недель, рекомендованная вакцина – Спутник V.
Проведенные экспериментальные клинические исследования на животных не выявили отрицательного влияния вакцины на организм самки и ее потомство. Также в мировой медицине есть данные о воздействии противоковидных иммунных препаратов на организм беременных, которые на момент проведения вакцинации не знали о своем «интересном положении». Негативных последствий не зарегистрировано.
Таким образом, вакцинация во время беременности проводится тогда, когда ожидаемая польза превышает возможные риски.
Как беременной защитить себя в период КОВИД?
Во время беременности, даже если заранее проведена прививка против КОВИД, следует придерживаться санитарных правил, которые помогут снизить риск инфицирования:
- соблюдать дистанцию не менее 1,5 метров;
- мыть руки или использовать антисептик;
- не прикасаться немытыми (необработанными) руками к глазам, рту и носу;
- проветривать помещения;
- избегать мест массового скопления людей.
При появлении первых подозрительных симптомов новой коронавирусной инфекции следует незамедлительно обращаться в медицинское учреждение. Предупредить осложнения проще, чем потом устранять.
Меры профилактики
Несмотря на то, что точное влияние КОВИДа на беременность окончательно не установлено, очевидно одно – от инфекции стоит защититься заранее. Лучшим способом считается вакцинация. Она способствует формированию специфического иммунитета. Даже если вирус проникнет в организм, иммунная система будет готова к встрече с ним. Патоген сразу атакуют иммуноглобулины (антитела) и большую часть или весь пул вирусов удастся нейтрализовать. Поэтому последствия коронавируса при беременности в такой ситуации будут минимальны – инфекция не разовьется или будет протекать в легкой форме.
Как долго это длится?
Гормональный фон постепенно начнет приходить в норму, организм естественным образом будет создавать благоприятные условия для плода. Внешний вид женщины мгновенно на это реагирует, она «хорошеет» на глазах. Сухость губ проходит.
Токсикоз, как правило, наблюдается в первом триместре беременности. В дальнейшем аппетит нормализуется, и потребление необходимых пищевых компонентов приходит в норму.
Что же делать беременной женщине, когда ее губы сильно сохнут? Запастись терпением на долгих 3 месяца и ждать когда все само собой пройдет?
Нет, ждать не надо. Это грозит иными, более серьезными проблемами. Сухие губы подвержены растрескиванию, а через микротрещины в организм могут попадать инфекции.