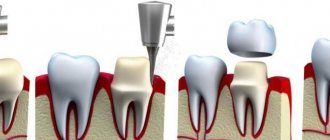
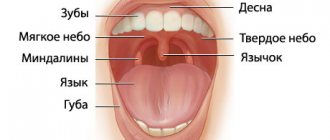
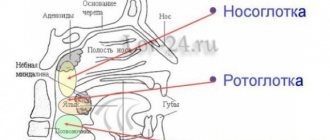
Заболевания периферических отростков
Основное и наиболее часто диагностируемое поражение периферических сплетений, которое сопровождается функциональными расстройствами – невропатия или неврит. Возникают симптомы, характерные для нарушения двигательной, чувствительной, вегетативной функции. Человек ощущает боль, которая отдает по ходу пораженного сегмента.
К заболеваниям, которые протекают с нарушением функций корешков, относятся: дегенеративные и дистрофические процессы, расстройства метаболизма, воспаление корешков и защемление опухолью, остеофитами, грыжей или другим новообразованием.
Другие нарушения работы периферических сплетений:
- Зрительные нервы
- Диагностика
- Исследование черепных нервов
- Спинной мозг, medulla spinalis. Развитие спинного мозга.
- Неврология двигательных нервов
- Вторая ветвь тройничного нерва. Верхнечелюстной нерв, n. maxillaris. Крылонебный узел, ganglion pterygopalatinum.
- Блуждающий нерв (X пара, 10 пара черепных нервов), n. vagus
- Функции черепных нервов
- Вкусовые нервы
- Лечение заболевания
- Диагностика невралгии
- Сенситивные нервные структуры
- полиневропатия, когда в поражение вовлечено несколько или много отростков;
- плексит – заболевание, характеризующееся поражением целого сплетения;
- радикулоневрит – одновременный патологический процесс в корешках спинномозгового канала и стволах;
- миелорадикулоневрит – состояние, характерное для поражения спинного мозга, нервных стволов и корешков;
- радикулит – симптомы, характерные для травмирования корешков спинного мозга;
- ганглионит – патологический процесс, характеризующийся поражением межпозвоночных узлов.
Анатомическое строение
Подглазничный нерв: анатомия
Подглазничный (или нижнеглазничный) нерв – основная ветвь нервных волокон, отходящая от верхнечелюстного нерва, который следует из окончания тройничного нерва.
Последний представляет собой самую крупную пару (пятую по счету) черепных нервов. Ветвь тройничного нерва появляется из заднего отдела мозга сквозь круглое отверстие в клиновидной черепной кости.
В области виска нервные корешки объединяются в тройничный узел, который расходится на три ветви:
- глазная;
- нижнечелюстная;
- верхнечелюстная.
Глазной нерв распространяет нервные окончания к коже лба, скул, носа, отделам глазных яблок. Нижнечелюстная нервная ветвь идет к жевательным и другим мышцам ротовой полости, внутренней поверхности щек и губ.
Верхнечелюстная ветвь, пролегая через крыловидно-небную ямку (щелевидное пространство в боковой части черепа), разветвляется на три продолжения:
- скуловой нерв;
- узловые нервные ветви;
- подглазничный нерв.
Сквозь нижнеглазничную щель подглазничный нерв попадает в глазничную полость, продолжается вдоль подглазничной борозды и через подглазничный канал, а за ним – подглазничную щель попадает в клыковую ямку, расположенную в переднем лицевом отделе черепа.
Размер подглазничного нерва у разных людей отличается. При брахицефалии (малой высоте черепа относительно его ширины) ствол может достигать 27 мм. При долихоцефалии (соотношении, обратном брахицефалии) длина нервного ствола составляет до 32 мм.
По всей своей длине подглазничный нерв дает несколько ответвлений, которые расходятся по магистральному и рассыпному типам. Магистральный тип отхождений характеризуется наличием основного ствола и нескольких крупных нервов, отходящих от него. Отходящие по рассыпному типу нервы мелкие, их много, и они имеют множество связей.
Подглазничный нерв расходится на:
- Верхние альвеолярные ветви. Их подразделяют на передние, задние и средние. Эти ветви переплетаются с альвеолярными сосудами и пролегают вдоль верхней челюсти, объединяясь в верхнее зубное сплетение.
- Носовые ветви – внутренние и наружные.
- Верхние губные ветви.
- Нижние ветви век.
Подглазничный нерв и его ответвления тесно переплетаются с отростками лицевого нерва, образуя единую сеть нервных окончаний, определяющих подвижность и чувствительность лицевых мышц.
Зрительные нервы
Такие расстройства зрения, как снижение остроты, цветоощущения, нарушение зрительного поля, слепота, вызывают поражения каких-либо частей II пары ЧМН — зрительного. Типы нарушений зависят от дислокации очага.
Тубулярное зрение проявляется при неврите II пары ЧМН, истерии, глаукоме, арахноидите. Полная слепота – в результате травмы, патологии хиазмы. Оценка состояния проводится по результатам обследования зрительных компонентов (остроты, поля зрения и пр.), глазного дна.
Полихроматические таблицы позволяют оценить уровень цветоощущения. Обнаруженные офтальмологом дефекты зрения (так называемые, скотомы) сигнализируют о патологии, затронувшей нерв зрительный. Сами пациенты обращаются к врачу при снижении остроты редко. Результатом амблиопии может стать амавроз. Иногда полная утрата зрения – результат запущенной патологии, когда патологический процесс – необратим.
Первые симптомы
Клинические признаки поражения нижнечелюстного нерва выражается в дискомфорте в области иннервации: зона ментального отверстия, нижняя губа, оболочка десен и щек до границ II моляра.
Патология выражается:
- Парестезией – изменение чувствительности (нет болезненных ощущений при уколе и т.д.).
- Дизестезией – изменение чувствительности, приносящее дискомфорт (боль, «мурашки»).
- Анестезией – утрата чувствительности в полном объеме.
При экстракции зубов мудрости чаще повреждается язычный нерв (до 2,1%). При имплантации повреждение этого нерва встречается реже и проявляется признаками:
- повышенное слюнотечение;
- дефекты речи;
- непроизвольное прикусывание языка;
- проблемы с глотанием;
- утрата или изменение вкуса;
- ощущение жжения языка;
- онемение слизистой оболочки языка и десен.
До 90% повреждений язычного нерва самостоятельно излечиваются через 7-10 недель после появления.
Классификация проявлений
По классификации Седдона повреждения тройничного нерва бывают нескольких видов:
- Невропраксия. Повреждения обратимого характера. Оболочка нервных волокон не страдает. Отсутствует дегенерация. Чувствительность возвращается через несколько недель после лечения.
- Аксонотмезис. Требует длительной терапии сроком до полугода. Происходит повреждение волокон, развивается дегенерация. Поражение обратимое.
- Невротмезис. Затрагиваются нервные структуры, волокна и соединительные оболочки. Образуются рубцы. Патологический процесс необратим. Требуется оперативное вмешательство.
По классификации ВОЗ выделяют пять категорий поражения НАН:
- компрессия или травматическое повреждение;
- отек;
- разрыв;
- окончательный разрыв;
- посттравматический фиброз.
Оценка сложности клинической ситуации
Для диагностики неврологических патологий проводятся два метода исследования:
- Механоцептивные. Регистрируют ответ тканей на механическое действие и стимуляцию.
- Двухточковое раздражение.
- Тест кисточкой.
- Ноцицептивный. Определяют восприятие боли.
- При помощи булавки.
- Температурный тест.
Определить дефицит вкуса можно при помощи ватного диска с сахаром или солью.
Исследования проводятся одновременно на пораженной и здоровой стороне челюстно-лицевого аппарата.
Симптоматика документируется. Зоны нейросенсорного дефицита измеряются с точностью до 1 мм.
Концепция терапии
Врачебные тактики при появлении боли и дискомфорта:
- Наблюдение за пациентом и отслеживание динамики состояния в течение определенного времени.
- Медикаментозная терапия. Применение обезболивающих препаратов, блокаторов водородной помпы, глюкокортикостероидов и других средств.
- Удаление или выкручивание стержня на несколько оборотов. Проводится в течение суток после вживления. Критический период лечения – три месяца. Именно в этот срок должно наступить улучшение.
- Проведение микрохирургической операции.
Не предусмотрено строгих протоколов лечения. Врач подбирает оптимальный вариант исходя из практического опыта и знаний.
Принято считать, что клинический результат от операции достигается только при ее проведении в течение года после имплантации.
Хирургическое лечение
Показания к проведению операции:
- Подтвержденное поражение нерва.
- Стойкое нарушение чувствительности в течение трех месяцев.
- Боль из-за защемления нерва.
Результат оперативного вмешательства зависит от определенных факторов:
- Срока прошедшего от повреждения до операции.
- Типа и выраженности проявлений.
- Особенностей кровоснабжения в патологической зоне.
- Правильного выбора и подготовки стержня.
- Общего состояния здоровья пациента.
- Возраста.
- Наличия зон натяжения.
- Опыта и практических навыков хирурга.
Ключевое значение имеет скорость постановки диагноза. Особенно при незначительных повреждениях. Позднее диагностирование грозит формированием туннельного синдрома.
Диагностика
Диагностика проводится на основании симптомов, анамнеза, исследований:
- Врач беседует с пациентом, узнает симптомы. Выясняет, какая боль, где располагается. Есть ли инфекционные болезни в области головы. Например, отит, гайморит, удаление зуба, аденоидит.
- Затем осматривает, пальпирует поврежденную область. Выявляется наличие отечности, покраснения.
- Когда врач примерно представляет диагноз, обследует на наличие заболеваний с похожими признаками. То есть проводится дифференциальная диагностика. Направляет на осмотр к стоматологу и оториноларингологу.
- Для определения диагноза существует метод нанесения раствора гидроксида кокаина на слизистую передней части носа. Если пациент перестает чувствовать боль, то это воспаление носо-ресничного нерва.
- Далее следует провести инструментальные исследования. Офтальмоскопию, МРТ головы, биомикроскопию, переднюю риноскопию.
- После установления диагноза назначается лечение.
С помощью дополнительного обследования дифференцируют невралгию носо-ресничного нерва от других заболеваний. И устанавливают точный диагноз.
Биомикроскопия глаза
Проводится с помощью щелевой лампы, основная часть которой выглядит как большая щель. Прибором исследуют структуру глаза, заднюю и переднюю стенки. Этот метод позволяет увидеть любое повреждение, инородное тело, обнаружить заболевание на ранней стадии. Биомикроскопия позволяет увидеть состояние сетчатой оболочки и зрительного нерва.
Офтальмоскопия
Офтальмоскопом исследуют глазное дно. С помощью глазного зеркала можно увидеть сосуды, нервы. Выявить изменения, покраснения, отечность.
Передняя риноскопия
Осуществляется носовым зеркалом. Осматривается передняя часть носовой полости, вводя прибор в ноздри. Наиболее подходящее для этой процедуры , зеркало Гартмана. Врач держит в левой руке прибор, слегка раздвигая ноздрю. При этом видно носовую перегородку, ходы. Так замечаются покраснения, искривления, атрофию и гипертрофию.
Иногда возможно обследовать носовую полость с помощью освещения рефлектором. Его применяют для осмотра детей, поскольку те могут испугаться неизвестного предмета.
МРТ головы
Для точного подтверждения диагноза проводится МРТ головы. Рентгеновское излучение здесь не используется. Обследование производят с помощью магнитных полей, которые создают энергетическое изменение в зоне осмотра. Так получают снимки без применения контраста. На монитор компьютера выводится изображение в разрезе.
Медицинские интернет-конференции
Ствол лицевого нерва от начала отхождения от него шейной ветви и до выхода его из шилососцевидного отверстия у всех исследованных нами комплексов голова-шея взрослого человека лежал позади от наружной сонной артерии и наружной яремной вены. Из 9 вариантов лицевых нервов нам встретился магистральный тип ветвления нерва в 7 случаях, а рассыпной только у 1 человека, где были препарированы обе стороны области головы и шеи. При магистральном типе ветвления все лицевые нервы были достаточно длинными и распадались на 2 ствола: верхний и нижний, которые впоследствии делились на 3 и 2 группы ветвей соответственно. В процессе препарирования у 2 людей, где были выделены ветви лицевого нерва с правой и левой стороны мы обнаружили различия в количестве ветвей, особенно от верхнего ствола. От него отходили в одном варианте: 2 височные слева и 3 – справа, 3 скуловые слева и 2 – справа, и по 2 щечные ветви. В другом случае: также – 2 височные – слева и 3 справа, а скуловых и щечных ветвей было по 2 с обеих сторон. В случаях непарных препаратов от 3 разных людей, среди которых были 2 правые половины и 1 левая половина комплекса голова-шея мы обнаружили: височные правые ветви по 1 и 2, соответственно, скуловых – 2 и 3, щечных – по 2. В случае левой половины: височных ветвей было 3, скуловых 2 слева и щечная ветвь была 1. От нижнего ствола, во всех случаях магистрального ветвления, отходили единичные ветви – краевая нижней челюсти и шейная. В одном случае с непарного комплекса левой стороны было заметно разделение краевой ветви на 2, за 1 см до вступления в мышцу. В случае рассыпного ветвления четко прослеживались все 5 ветвей «большой гусиной лапки». Они были короткими и практически одинаковыми по диаметру, быстро распадаясь на вторичные ветви. Височная делилась на 3 ветви, скуловая тоже на 3 ветви, щечная 5 ветвей, а краевая нижней челюсти и шейная были также единичными, как и в случае магистрального ветвления. Необходимо отметить, что все углы между ветвями не превышали 14°. За исключением одного варианта, где щечно-краевой угол составил 20°. Величина скуло-височного угла колебалась от 6 до 9°. Щечно-скуловой угол имел размеры от 4 до 7°. Щечно-краевой угол оказался самым большим – 12–14°. Шейно-краевой угол составил 5–6°. Причем из названных величин меньшее значение соответствовало рассыпному ветвлению лицевого нерва. Среди препаратов, где измерения проводили с двух сторон, значения измерений совпали, что позволяет говорить о симметричности ветвления лицевых нервов. Между вторичными ветвями размеры углов при всех видах ветвления составляли 4–5°.
В процессе препарирования нами обнаружены 2 анастомоза лицевых нервов с ветвями тройничного нерва и шейного сплетения. В одном случае мы наблюдали анастомоз между щечной ветвью лицевого нерва и подглазничным нервом, являющегося ответвлением верхнечелюстного (вторая ветвь тройничного нерва). Нерв, отходящий от «малой гусиной лапки» был изолированной соединительной ветвью, среди 5-и обнаруженных у данного индивидуума. В другом случае анастомозировали шейная ветвь лицевого нерва и поперечный нерв шеи – кожная ветвь шейного сплетения. В данном случае четко определялось основное распределение нервных волокон к коже шеи от поперечного нерва и от него же тонкая анастомотическая ветвь к шейной ветви лицевого нерва.
Исследование черепных нервов
Двигательные волокна управляют жевательными мышцами и некоторыми мышцами среднего уха.
У тройничного нерва три чувствительных ядра, два из которых находятся в продолговатом мозгу и мосту, а одно в среднем мозгу. Единственное двигательное ядро этого нерва расположено в мосту.
Название «тройничный» связано с тем, что он состоит из трех ветвей, несущих информацию от трех «этажей» лица — лба; носа, щек и верхней челюсти; нижней челюсти. Двигательные волокна проходят в нижней ветви тройничного нерва.
Лицевой нерв
(VII пара) содержит три типа волокон:
1) афферентные чувствительные волокна приносят импульса- цию от вкусовых рецепторов передних двух третей языка. Эти волокна заканчиваются в ядре одиночного пути — общем чувствительном ядре лицевого, языкоглоточного и блуждающего нервов. Оно протянуто из продолговатого мозга в мост;
2) соматически-двигательные волокна иннервируют мимические мышцы, а также мышцы век, некоторые мышцы уха. Эти волокна идут от двигательного ядра, расположенного в мосту;
3) вегетативные парасимпатические волокна лицевого нерва иннервируют поднижнечелюстную и подъязычную слюнные железы, слезные железы, железы слизистой носа. Они начинаются от парасимпатического верхнего слюноотделительного ядра, также лежащего в мосту
Языкоглоточный нерв
(IX пара) похож по составу на лицевой нерв, т.е. также содержит три типа волокон:
1) афферентные волокна приносят информацию от рецепторов задней трети языка и оканчиваются на нейронах ядра одиночного пути;
2) эфферентные соматически-двигательные волокна иннервируют некоторые мышцы глотки и гортани. Волокна начинаются в двойном ядре — общем двигательном ядре для языкоглоточного и блуждающего нервов, расположенном в продолговатом мозгу;
3) эфферентные парасимпатические волокна начинаются в нижнем слюноотделительном ядре и иннервируют около ушную слюнную железу.
Блуждающий нерв
(X пара) называется так из-за обширности распространения своих волокон. Это самый длинный из черепных нервов; своими ветвями он иннервирует дыхательные органы, значительную часть пищеварительного тракта, сердце. Латинское название этого нерва
п. vagus,
поэтому его часто называют вагусом.
Так же, как VII и IX нервы, вагус содержит три типа волокон:
1) афферентные несут информацию от рецепторов названных ранее внутренних органов и сосудов грудной и брюшной полости, а также от твердой оболочки головного мозга и наружного слухового прохода с ушной раковиной. По этим волокнам приходит информация о глубине дыхания, давлении в кровеносных сосудах, растяжении стенок органов и т.п. Заканчиваются они в ядре одиночного пути;
2) эфферентные соматически-двигательные иннервируют мышцы глотки, мягкого неба, гортани (в том числе управляющие натяжением голосовых связок). Волокна начинаются в двойном ядре;
Важно Функции затылочной доли головного мозга
3) эфферентные парасимпатические волокна начинаются от парасимпатического ядра блуждающего нерва в продолговатом мозгу. Парасимпатическая часть блуждающего нерва очень велика, поэтому он является преимущественно вегетативным нервом.
Из чувствительных черепных нервов
от мозгового ствола отходит только вестибулослуховой нерв (VIII пара). Он приносит в ЦНС импульсы от слуховых и вестибулярных рецепторов внутреннего уха. Чувствительные ядра этого нерва — два слуховых (вентральное и дорсальное) и четыре вестибулярных (латеральное, медиальное, верхнее и нижнее) — находятся на границе продолговатого мозга и моста в районе вестибулярного поля (см. 7.2.2).
VIII нерв берет начало во внутреннем ухе и состоит из двух отдельных нервов — улиточного (слухового) нерва и нерва преддверия (вестибулярного).
***
В заключение надо отметить, что ядра черепных нервов имеют множество афферентов и эфферентов. Так, все чувствительные ядра посылают эфференты в таламус (промежуточный мозг), а оттуда информация поступает в кору больших полушарий. Кроме того, чувствительные ядра передают сигналы в ретикулярную формацию мозгового ствола (см. 7.2.6). Все двигательные ядра получают афференты от коры больших полушарий в составе корково-нуклеарного тракта (см. 6.4). Наконец, между самими ядрами черепных нервов существуют многочисленные связи, что облегчает согласованную деятельность различных органов. В частности, благодаря связям между чувствительными и двигательными ядрами замыкаются дуги стволовых безусловных рефлексов (например, рвотного, мигательного, слюноотделительного и т.д.), аналогичных спинномозговым безусловным рефлексам.
Дата добавления: 2015-10-01; | Нарушение авторских прав
Похожая информация:
Поиск на сайте:
Иннервация глазного яблока
Все нервы, занятые в обеспечении функционирования глаза, берут начало в группах нервных клеток, локализованных в головном мозге и нервных узлах. Задача нервной системы глаза – регуляция работы мышц, обеспечение чувствительности глазного яблока, вспомогательного аппарата глаза. Кроме того, она регулирует реакции обмена веществ и тонус кровеносных сосудов.
В иннервации глаза участвуют 5 пар из 12 имеющихся черепно-мозговых нервов: глазодвигательный, лицевой, тройничный, а также отводящий и блоковый.
Глазодвигательный нерв берет начало от нервных клеток в головном мозге и имеет тесную связь с нервными клетками отводящего и блокового нервов, а также слухового, лицевого нервов. Кроме того, существует его связь и со спинным мозгом, обеспечивающая согласованную реакцию глаз, туловища и головы в ответ на слуховые и зрительные раздражители либо изменения положения туловища.
Глазодвигательный нерв заходит в глазницу через отверстие верхней глазничной щели. Его роль — поднятие верхнего века, с обеспечением работы внутренней, верхней, нижней прямых мышц, а также нижней косой мышцы. Также, к глазодвигательному нерву относятся веточки, регулирующие деятельность цилиарной мышцы, работу сфинктера зрачка.
Вместе с глазодвигательным, в глазницу через отверстие верхней глазничной щели входят еще 2 нерва: блоковый и отводящий. Их задача – иннервация, соответственно, верхней косой и наружной прямой мышц.
Лицевому нерву принадлежат двигательные нервные волокна, а также веточки, регулирующие деятельность слезной железы. Он регулирует мимические движения мышц лица, работу круговой мышцы глаза.
Функция тройничного нерва смешанная, он регулирует работу мышц, отвечает за чувствительность и включает вегетативные нервные волокна. В соответствии с названием, тройничный нерв, распадается на три крупные ветки.
Первой магистральной ветвью тройничного нерва выступает глазной нерв. Проходя в глазницу через отверстие верхней глазничной щели, глазной нерв дает начало трем основным нервам: носоресничному, лобному и слезному.
В мышечной воронке проходит носослезный нерв, в свою очередь делясь на решетчатые (передние и задние), длинные цилиарные, а также носовые ветви. Также он отдает соединительную ветку ресничному узлу.
Решетчатые нервы участвуют в обеспечении чувствительности клеток в решетчатом лабиринте, носовой полости, кожных покровов кончика носа и его крыльев.
Длинные цилиарные нервы пролегают в склере в зоне зрительного нерва. Далее их путь продолжается в надсосудистом пространстве в направлении переднего отрезка глаза, где они и короткие цилиарные нервы, отходящие от ресничного узла, создают нервное сплетение окружности роговицы и цилиарного тела. Это нервное сплетение регулирует обменные процессы и обеспечивает чувствительность переднего отрезка глаза. Также, длинные цилиарные нервы включают симпатические нервные волокна, которые ответвляются от нервного сплетения, принадлежащего внутренней сонной артерии. Они регулируют деятельность дилататора зрачка.
Начало коротких цилиарных нервов приходится на область ресничного узла, они пролегают через склеру, окружая зрительный нерв. Роль их — это обеспечение нервного регулирования сосудистой оболочки. Ресничный, также называемый цилиарным, нервный узел является объединением нервных клеток, принимающих участие в чувствительной (с помощью носоресничного корешка), двигательной (посредством глазодвигательного корешка), а также вегетативной (за счет симпатических нервных волокон), непосредственной иннервации глаза. Локализуется цилиарный узел на расстоянии 7мм кзади от яблока глаза снизу наружной прямой мышцы, соприкасаясь со зрительным нервом. При этом, цилиарные нервы, совместно регулируют деятельность зрачковых сфинктера и дилятатора, обеспечивают особую чувствительность роговицы, радужной оболочки, цилиарного тела. Они поддерживают тонус кровеносных сосудов, регулируют обменные процессы. Подблоковый нерв, считается последней ветвью носоресничного нерва, он участвует в осуществлении чувствительной иннервации кожных покровов корня носа, а также внутреннего угла век, части, конъюнктивы глаза.
Входя в глазницу, лобный нерв распадается на две ветки: надглазничный нерв и надблоковый. Данные нервы, обеспечивают чувствительность кожи лба и средней зоны верхнего века.
Слезный нерв, при входе в глазницу, распадается на две ветки — верхнюю и нижнюю. При этом, верхняя ветвь отвечает за нервную регуляцию деятельности слезной железы, а также чувствительность конъюнктивы. Вместе с тем она обеспечивает иннервацию кожного покрова наружного угла глаза, захватывая участок верхнего века. Нижняя ветвь объединяется со скуловисочным нервом — ответвлением скулового нерва и обеспечивает чувствительность кожи скулы.
Вторая ветвь, становится верхнечелюстным нервом и делится на две основные магистрали – подглазничную и скуловую. Они иннервируют вспомогательные органы глаза: середину нижнего века, нижнюю половину слезного мешка, верхнюю половину слезоносового протока, кожу лба и скуловой области.
Последняя, третья ветвь, отделившись от тройничного нерва, в иннервации глаза, участие не принимает.
Спинной мозг, medulla spinalis. Развитие спинного мозга.
Как уже отмечалось, филогенетически спинной мозг (туловищный мозг ланцетника)
появляется на III этапе развития нервной системы (трубчатая нервная система). В это время головного мозга еще нет, поэтому туловищный мозг имеет центры для управления всеми процессами организма, как вегетативными, так и
анимальными (висцеральные и соматические центры)
. Соответственно сегментарному строению тела туловищный мозг имеет сегментарное строение, он состоит из связанных между собой невромеров, в пределах которых замыкается простейшая рефлекторная дуга. Метамерное строение спинного мозга сохраняется и у человека, чем и обусловливается наличие у него коротких рефлекторных дуг.
С появлением головного мозга (этап кефализации)
в нем возникают высшие центры управления всем организмом, а спинной мозг попадает в подчиненное положение. Спинной мозг не остается только сегментарным аппаратом, а становится и проводником импульсов от периферии к головному мозгу и обратно, в нем развиваются двусторонние связи с головным мозгом. Таким образом, в процессе эволюции спинного мозга образуется два аппарата: более старый сегментарный аппарат собственных связей спинного мозга и более новый надсегментарный аппарат двусторонних проводящих путей к головному мозгу. Такой принцип строения наблюдается и у человека.
Решающим фактором образования туловищного мозга
является приспособление к окружающей среде при помощи движения. Поэтому строение спинного мозга отражает способ передвижения животного. Так, например, у пресмыкающихся, не имеющих конечностей и передвигающихся с помощью туловища (например, у змеи), спинной мозг развит равномерно на всем протяжении и не имеет утолщений. У животных, пользующихся конечностями, возникает два утолщения, при этом, если более развиты передние конечности (например, крылья птиц), то преобладает переднее (шейное) утолщение спинного мозга; если более развиты задние конечности (например, ноги страуса), то увеличено заднее (поясничное) утолщение; если в ходьбе участвуют и передние, и задние конечности (четвероногие млекопитающие), то одинаково развиты оба утолщения. У человека в связи с более сложной деятельностью руки как органа труда шейное утолщение спинного мозга дифференцировалось сильнее, чем поясничное.
Отмеченные факторы филогенеза играют роль в развитии спинного мозга и в онтогенезе
.
Спинной мозг развивается из нервной трубки,
из ее заднего отрезка (из переднего возникает головной мозг). Из вентрального отдела трубки образуются передние столбы серого вещества спинного мозга (клеточные тела двигательных нейронов), прилегающие к ним пучки нервных волокон и отростки названных нейронов (двигательные корешки). Из дорсального отдела возникают задние столбы серого вещества (клеточные тела вставочных нейронов), задние канатики (отростки чувствительных нейронов).
Таким образом, вентральная часть мозговой трубки является первично двигательной
, а дорсальная —
первично чувствительной
. Деление на
моторную (двигательную)
и
сенсорную (чувствительную)
области простирается на всю нервную трубку и сохраняется в стволе головного мозга.
Из-за редукции каудальной части спинного мозга получается тонкий тяж из нервной ткани, будущая filum terminale.
Первоначально, на 3-м месяце утробной жизни, спинной мозг занимает весь позвоночный канал, затем позвоночник начинает расти скорее, чем мозг, вследствие чего конец последнего постепенно перемещается кверху (краниально). При рождении конец спинного мозга уже находится на уровне III поясничного позвонка, а у взрослого достигает высоты I — II поясничного позвонка. Благодаря такому «восхождению» спинного мозга отходящие от него нервные корешки принимают косое направление.
Неврит зрительного нерва — симптомы и лечение
Неврит зрительного нерва (Optic neuritis) — это воспаление зрительного нерва. При заболевании резко снижается зрение, сужается его поле и нарушается восприятие цветов. Перед глазами появляются пятна и мерцания, в глазничной области возникает боль, которая усиливается при движениях глаза [2].
Среди всех глазных болезней поражения зрительного нерва встречаются в 3,2 % случаев [6].
Зрительный нерв — это нетипичный черепно-мозговой нерв, который содержит около 1 млн нервных волокон. Он представляет собой белое вещество головного мозга, вынесенное на периферию. Его длина составляет 35–55 мм [1]. По нему зрительная информация, воспринятая клетками сетчатки, передаётся в головной мозг.
Отростки нервных клеток собираются со всей сетчатки и образуют диск зрительного нерва. Затем они направляются к головному мозгу, перекрещиваются с нервными волокнами второго глаза и формируют зрительный перекрёст. От него начинается зрительный тракт, который заканчивается в первичных подкорковых зрительных центрах.
Зрительный нерв подразделяется на несколько частей:
- внутриглазная часть и головка зрительного нерва;
- ретробульбарная часть (за глазом), или орбитальная;
- внутриканальцевая;
- внутричерепная.
Длина внутриглазной части зрительного нерва составляет 25–35 мм. В горизонтальной плоскости нерв S-образно изгибается, благодаря чему при движениях глазного яблока он не натягивается.
К внутриглазной части относится диск зрительного нерва. В нём соединяются оптические волокна сетчатки, а из центра выходят сосуды: узкие светло-красные артерии и более тёмные толстые вены.
Ретробульбарная или орбитальная часть — это участок зрительного нерва длиной 25–35 мм. Начинается от области, где нерв выходит из глазного яблока, и продолжается до входа в зрительный канал.
Внутриканальцевая часть зрительного нерва заключена в зрительный канал. Её длина составляет около 6 мм, нерв здесь фиксирован к стенке канала.
Внутричерепная часть зрительного нерва переходит в перекрёст зрительных нервов. Длина этого участка в среднем составляет 10 мм. Внутричерепной отдел особо уязвим при патологиях прилежащих структур, например аденоме гипофиза или аневризме. При таких нарушениях зрительный перекрёст может сдавливаться, из-за чего сужаются поля зрения и атрофируется зрительный нерв. Если повреждается сосуд зрительного нерва, то пациент перестаёт видеть одним глазом [2]. Также встречается гемианопсия — слепота обоих глаз в половине поля зрения.
При неврите воспаляются ствол и оболочки зрительного нерва в различных его отделах. Если процесс распространяется на диск зрительного нерва, то такое воспаление называют внутриглазным невритом или папиллитом. Когда процесс протекает за глазом, то это ретробульбарный неврит зрительного нерва [3].
Причины неврита зрительного нерва
Точную причину заболевания выяснить удаётся не всегда, но чаще всего к воспалению зрительного нерва приводят:
- рассеянный склероз — это самая распространённая причина неврита зрительного нерва;
- другие аутоиммунные заболевания, такие как синдром Шегрена, системная красная волчанка;
- нейромиелит зрительного нерва — демиелинизирующее заболевание, которое поражает преимущественно глаза и спинной мозг;
- демиелинизирующие заболевания, связанные с сывороточными иммуноглобулинами G к миелин-олигодендроцитарному гликопротеину (MOG-IgG) — например, острый рассеянный энцефаломиелит;
- гранулематозные болезни — саркоидоз, гранулематоз с полиангиитом[13];
- воспалительные заболевания головного мозга — энцефалит, арахноидит, менингит, абсцесс мозга и др.;
- острые и хронические общие инфекции — туберкулёз, болезнь Лайма, сифилис, бруцеллёз, тиф, рожа, грипп, оспа и др.;
- воспалительные заболевания глаз и орбиты;
- интоксикации свинцом или метиловым спиртом, у детей возможна глистная интоксикация;
- проникающие ранения глаза и орбиты;
- черепно-мозговые травмы.
Неврология двигательных нервов
Если поражены черепные нервы, неврология проявляется в зависимости от их функционального назначения. В группу двигательных, исходящих из парасимпатических ядер ствола входят:
- глазодвигательный (III);
- блоковый (IV);
- отводящий (VI);
- добавочный (XI);
- подъязычный (XII).
Глазодвигательная пара
из глазницы управляет косой мышцей, обеспечивающей поднятие века. Глазодвигательный снабжает нейронами мышцу, управляющую зрачком, движениями ресниц. Если он поражен, проявляются слабость и даже паралич вышеназванных мышц. Тогда глаз открывается только частично или же не открывается вовсе, нарушается аккомодация, пропадает световая реакция зрачка, может развиться косоглазие.
Блоковый
из черепной коробки пролегает в глазную впадину и управляет поворотами глазного яблока с помощью косой мышцы. Его поражение сопровождается отклонениями яблока пострадавшего глаза, двоением. Волокна тройничного нерва разветвляются на отростки и осуществляют множество функций. Управляют, обеспечивают чувствительность различных частей лица.
Нейронный пучок отводящего
руководит сокращениями с одной стороны латеральной мышцы, а с противоположной – медиальной. Проявляемые симптомы зависят от степени поражения ядер или нейронов. Могут возникать разные зрительные расстройства: косоглазие, двоение изображения, гемиплегия. Усиливает риск поражения большая протяженность нерва.
Добавочный
состоит из 2-х (спинномозговой и блуждающей) частей. Через проводящий (двухнейронный путь) он осуществляет двигательные функции. При раздражении нерва развиваются тонические мышечные судороги в грудино-ключичной зоне (кивательные движения головой, ее неестественный поворот). Поражение одностороннее влечет затруднения при движениях головы, плеч, двухстороннее — невозможность совершать эти движения, нередко голова запрокидывается назад.
Ядро подъязычного
находится в ромбовидной ямке, его двигательные нити иннервируют языковые мышцы. Поражение 12-го нерва приводит к их парезу, снижению подвижности языка. Двухстороннее поражение чревато развитием паралича иннервируемого органа (глоссоплегией).
Важно Успокаивающая ароматерапия
Блуждающий нерв (X пара, 10 пара черепных нервов), n. vagus
N. vagus, блуждающий нерв
, развившийся из 4-й и последующих жаберных дуг, называется так вследствие обширности его распространения. Это самый длинный из черепных нервов. Своими ветвями блуждающий нерв снабжает дыхательные органы, значительную часть пищеварительного тракта
(до colon sigmoideum)
, а также дает ветви к сердцу, которое получает от него волокна, замедляющие сердцебиение.
N. vagus
содержит в себе троякого рода волокна:
1. Афферентные (чувствительные) волокна
, идущие от рецепторов названных внутренностей и сосудов, а также от некоторой части твердой оболочки головного мозга и наружного слухового прохода с ушной раковиной к
чувствительному ядру (nucleus solitarius)
.
2. Эфферентные (двигательные) волокна
для произвольных мышц глотки, мягкого неба и гортани и исходящие от рецепторов этих мышц эфферентные (проприоцептивные) волокна. Эти мышцы получают волокна от
двигательного ядра (nucleus ambiguus)
.
3. Эфферентные (парасимпатические) волокна
, исходящие из
вегетативного ядра (nucleus dorsalis n. vagi)
. Они идут к миокарду сердца (замедляют сердцебиение) и мышечной оболочке сосудов (расширяют сосуды). Кроме того, в состав сердечных ветвей блуждающего нерва входит так называемый n. depressor, который служит чувствительным нервом для самого сердца и начальной части аорты и заведует рефлекторным регулированием кровяного давления. Парасимпатические волокна иннервируют также трахею и легкие (суживают бронхи), пищевод, желудок и кишечник
до colon sigmoideum
(усиливают перистальтику), заложенные в названных органах железы и железы брюшной полости — печень, поджелудочную железу (секреторные волокна), почки.
Парасимпатическая часть блуждающего нерва
очень велика, вследствие чего он по преимуществу является вегетативным нервом, важным для жизненных функций организма. Блуждающий нерв представляет сложную систему, состоящую не только из нервных проводников разнородного происхождения, но и содержащую внутриствольные нервные узелки.
Волокна всех видов, связанные с тремя главными ядрами блуждающего нерва
, выходят из продолговатого мозга в его sulcus lateralis posterior, ниже языког лоточного нерва, 10—15 корешками, которые образуют толстый ствол нерва, покидающий вместе с языког лоточным и добавочным нервами полость черепа через foramen jugulare. В яремном отверстии чувствительная часть нерва образует небольшой узел —
ganglion superius
, а по выходе из отверстия — другое ганглиозное утолщение веретенообразной формы —
ganglion inferius
. Тот и другой узел содержит псевдоуниполярные клетки, периферические отростки которых входят в состав чувствительных ветвей, идущих к названным узлам or рецепторов внутренностей и сосудов (
ganglion inferius
) и наружного слухового прохода (
ganglion superius
), а центральные группируются в одиночный пучок, который заканчивается в
чувствительном ядре, nucleus solitarius.
По выходе из полости черепа ствол блуждающего нерва
спускается вниз на шею позади сосудов в желобке, сначала между v. jugularis interna и а. саrotis interna, а ниже — между той же веной и a. carotis communis, причем он лежит в одном влагалище с названными сосудами. Далее блуждающий нерв проникает через верхнюю апертуру грудной клетки в грудную полость, где правый его ствол располагается спереди a. subclavia, а левый — на передней стороне дуги аорты. Спускаясь вниз, оба блуждающих нерва обходят сзади на той и другой сторонах корень легкого и сопровождают пищевод, образуя сплетения на его стенках, причем левый нерв проходит по передней стороне, а правый — по задней. Вместе с пищеводом оба блуждающих нерва проникают через hiatus esophageus диафрагмы в брюшную полость, где образуют сплетения на стенках желудка.
Стволы блуждающих нервов
в утробном периоде располагаются симметрично по бокам пищевода. После поворота желудка слева направо левый vagus, перемещается вперед, а правый назад, вследствие чего на передней поверхности разветвляется
левый vagus
, а на задней — правый.
Глазной нерв, nervus ophthtalmicus
Первая ветвь тройничного нерва. Осуществляет чувствительную иннервацию глазного яблока, слезной железы, слезного мешка, слизистой оболочки решетчатого лабиринта, лобной и клиновидной пазух, кожи и конъюнктивы верхнего века, надпереносья, спинки носа, лба. Следовательно, его зона иннервации расположена выше глазной щели.
Чувствительный нерв. Начинается от Гассерова узла, заходит в пещеристую пазуху, sinus cavernosus
. При выходе из пещеристой пазухи отдает нерв намета мозжечка,
n. tentorii
, после чего через верхнюю глазничную щель,
fissura orbitalis superior
, идет в глазницу и здесь делится на 3 нерва:
1. Носо-ресничный нерв, n. nasociliaris.
2. Лобный нерв, n. frontalis.
3. Слезный нерв, n. lacrimalis.
1. Носоресничный нерв, n. nasociliaris
, идет по медиальной стенке глазницы до медиального угла глаза по пути отдавая 5 ветвей:
– длинный корешок ресничного узла, radix longus g. ciliare
— идет к ресничному узлу;
– длинные ресничные нервы, nn. cliares longi —
иннервируют оболочки глазного яблока;
– задний решетчатый нерв, n. ethmoidalis posterior
,
–
через одноименное отверстие заходит в полость носа и иннервирует слизистую полости носа и клиновидной пазухи;
– передний решетчатый нерв, n. ethmoidalis anterior
, – через одноименное отверстие выходит в полость черепа, а затем через продырявленную пластинку,
1аmina сгibrоsа
, проникает в полость носа, отдает веточку к лобной пазухе и иннервирует передние отделы боковой стенки и перегородки носовой полости, вплоть до кончика носа;
– подблоковый нерв, n. infratrochlearis
, – является конечной ветвью носоресничного нерва. Идет к медиальному углу глаза, где анастомозирует с надблоковым нервом.
2. Лобный нерв, n.frontalis
, идет по верхней стенке глазницы и делится на три нерва:
– надблоковый нерв, n. supratrochlearis
, – анастомозирует с подблоковым и вместе они иннервируют кожу и коньюнктиву медиального угла глаза, слезный мешок, кожу спинки носа, лба;
– надглазничный нерв, n. supraorbitalis, –
иннервирует кожу лба и волосистой части головы;
– лобная ветвь, гаmus frontalis –
идет к надпереносью и иннервирует кожу этой области.
3. Слезный нерв, n.1асrimalis
, идет по латеральной стенке глазницы, где к нему подходит анастомоз от скулового нерва,
ramus communicans cum nervo zygomatico
. Этот анастомоз состоит из вегетативных волокон, идущих от крылонебного узла. Нерв становится смешанным (содержит чувствительные, симпатические и парасимпатические волокна). От слезного нерва отходят слезные ветви,
rr. 1асrimalae
, в составе которых все вегетативные волокна и часть чувствительных идут для иннервации слезной железы, а сам слезный нерв, в составе которого остались только чувствительные волокна, иннервирует кожу и конъюнктиву латерального угла глаза.
По ходу первой ветви тройничного нерва в глазнице находится ресничный узел, ganglion ciliare
.
Ресничный узел, ganaglion ciliare
Парасимпатический вегетативный узел расположен в глазнице латеральнее зрительного нерва. К нему подходят три вида волокон:
1. Короткий корешок, гadix brevis
, парасимпатические волокна, которые идут от ядра Якубовича в составе глазодвигателъного нерва.
2. Длинный корешок, гadix longus
, – чувствительные волокна, идущие от носоресничного нерва.
3. Симпатический корешок, radix sympathicus
, – симпатические волокна, идущие от пещеристого сплетения,
plexus cavernosus
.
Поскольку узел парасимпатический и содержит только парасимпатические клетки, то в нем прерываются (т.е. происходит передача нервного импульса через синаптические связи нервным клеткам узла) парасимпатические волокна, а чувствительные и симпатические проходят транзитом. От узла отходят три вида волокон в виде 3-6 коротких ресничных нервов, n.n. ciliares breves
:
– парасимпатические – иннервируют мышцу суживающую зрачок, m. sphincter pupillae
;
– симпатические – мышцу, расширяющую зрачок, m. dilatator pupillae
;
– чувствительные – иннервируют ядро глазного яблока.
Верхнечелюстной нерв, nervus maxillaris
Вторая ветвь тройничного нерва осуществляет иннервацию десны и зубов верхней челюсти, кожи носа, нижнего века, верхней губы, щеки и височной области, слизистой оболочки неба, верхней губы, полости носа, верхнечелюстной пазухи, щеки. Следовательно, он иннервирует среднюю часть лица между глазной щелью и углом рта.
Нерв чувствительный, начинается в Гассеровом узле. Из черепа выходит через круглое отверстие, foramen rotundum
. До выхода из черепа, от него отходит средняя ветвь мозговой оболочки,
ramus meningeus medius
, которая иннервирует твердую мозговую оболочку средней черепной ямки. Выйдя из черепа, нерв попадает в крылонебную ямку,
fossa pterygopalatina
, где делится на три ветви:
1. Скуловой нерв , n. zygomaticus.
2. Подглазничный нерв, n. infraorbitalis.
3. Узловые нервы, rr. ganglionares.
1. Скуловой нерв, n. zygomaticus
, из крылонебной ямки через нижнюю глазничную щель,
fissura orbitalis inferior
, заходит в глазницу, идет по ее латералъной стенке, где отдает соединительную ветвь к слезному нерву
ramus cоmmunicans cum nervo lacrimali
. Затем через скулоглазничное отверстие,
foramen zygomaticoorbitale
, заходит внутрь скуловой кости, где делится на две ветви:
– скулолицевую, r. zygomaticofacialis
, которая через одноименное отверстие выходит из скуловой кости и иннервирует кожу боковой поверхности лица;
– скуловисочную, r. zygomaticotemporalis
, которая выходит через одноименное отверстие и иннервирует кожу височной области.
2. Подглазничный нерв, n. infraorbitalis
, через нижнюю глазничную щель входит в полость глазницы, идет по ее нижней стенке, заходит в подглазничную борозду и канал и через подглазничное отверстие,
foramen infraorbitalis
, выходит на лицо, где делится на свои конечные ветви. Еще в крылонебной ямке от него отходят задние верхние луночковые ветви,
rr. alveolares superiores posteriores
, которые через одноименные отверстия заходят в верхнюю челюсть и в области алъвеолярного отростка участвуют в образовании верхнего зубного сплетения,
plexus dentalis superior
, от которого зубные ветви иннервируют большие коренные зубы. В области подглазничной борозды и канала соответственно отходят верхние средние и передние луночковые ветви,
rr. alveolares superiores medius et anteriores
, которые также образуют верхнее зубное сплетение,
plexus dentalis superior
, отдающeе зубные ветви,
rr. dentales superiores
соответственно к малым коренным зубам, резцам и клыкам и верхние десневые ветви,
rr. gingivales superius
. Сплетения, расположенные в альвеолярном отростке верхней челюсти обмениваются волокнами, что объясняет иррадиацию болей при заболеваниях зубов. При выходе на лицо через подглазничное отверстие в клыковой ямке нерв образует «малую гусиную лапку»,
pes anserinus minor
, состоящую из ветвей, которые иннервируют:
–кожунижнеговека, rami palpebrales inferiores;
– кожу боковой поверхности носа, rami nasales externi
;
– кожу и слизистую верхней губы и десен, rami labiales superiores
;
– слизистую оболочку передних отделов полости носа, rr. nasales inferiores
.
3. Узловые нервы, rr. ganglionares
, в крылонебной ямке идут от верхнечелюстного нерва,
n. maxillaris
, к крылонебному узлу,
ganglion pterygopalatinum
.
Крылонебный узел, ganglion pterygopalatinum
Это парасимпатический (околоорганный, третьего порядка) узел, расположенный в жировой клетчатке крылонебной ямки. К нему подходят три вида волокон:
1. чувствительный корешок, radix sensoria
, – узловые ветви,
rr. ganglionares
, от верхнечелюстного нерва.
2. парасимпатический корешок, radix parasympatiсa
, – большой каменистый нерв,
n.рetrosus major
, который идет от промежуточного нерва (VII пара) по передней поверхности пирамиды височной кости до рваного отверстия,
foramen lacerum.
3. симпатический корешок, radix sympatiсa
, – глубокий каменистый нерв,
n. petrosus profundus
, который начинается от внутреннего сонного сплетения,
plexus caroticus internus
, образованного нейронами верхнего шейного узла симпатического ствола. Симпатический и парасимпатический корешки т.е. болъшой и глубокий каменистые нервы в области рваного отверстия соединяются, образуя крыловидный или Видиев нерв,
nervus pterygoideus
, который через одноименный канал заходит в крылонебную ямку и подходит к крылонебному узлу. Посколъку, узел парасимпатический, в нем прерываются толъко парасимпатические волокна, а чувствительные и симпатические проходят транзитом.
От узла отходят:
– медиальные и латеральные верхние задние носовые ветви, rr. nasales posteriores superiores mediales et laterales
, проникающие через клиновидно-небное отверстие к слизистой оболочке задних отделов верхнего и среднего носовых ходов;
– нижние задние носовые ветви, rr. nasales posteriores inferiores
, направляющиеся через большой небный канал к слизистой оболочке дна полости носа;
– носонебный нерв, n. nasopalaninus
, (Скарпов нерв), проходящий вначале через клиновидно-небное отверстие к слизистой оболочке перегородки носа, а затем через резцовый канал,
canalis incisivus
, к слизистой оболочке твердого и мягкого неба;
– большой и малые небные нервы, n. palatinus major et nn. palatini minores
; из крылонебной ямки через большой и малый небные каналы,
саnalis palatinus major et minor
, проникают в ротовую полость, где иннервируют слизистую оболочку твердого и мягкого неба;
– скуловые ветви, rr. zygomatici
. От узла вегетативные волокна идут к верхнечелюстному нерву, затем отходят к скуловому, затем в виде соединительной ветви подходят к слезному нерву, от которого отходят для иннервации слезной железы.
Нижнечелюстной нерв, nervus mandibularis
Третья ветвь тройничного нерва, осуществляет иннервацию десен и зубов нижней челюcти, слизистой оболочки языка, щеки и нижней губы, кожи подбородка, поднижнечелюстной и подъязычной слюнных желез, височно-нижнечелюстного сустава, жевательных мышц, некоторых мышц шеи, неба и среднего уха. Следовательно, чувствительные волокна этого нерва иннервируют нижнюю часть лица (ниже угла рта).
Это смешанный нерв, который содержит как чувствительные, так и двигательные волокна. Чувствительные начинаются от Гассерова узла, а двигательные – от двигателъного ядра, nucleus motorius
. Из черепа выходит через овальное отверстие,
foramen ovale
, и попадает в подвисочную ямку,
fossa infratemporalis
. Сразу после выхода из черепа, от него отходит остистый нерв,
n. spinosus
, который через
foramen spinosum
возвращается в полость черепа и иннервирует твердую мозговую оболочку средней черепной ямки. В подвисочной ямке нерв делится на две ветви:
1. Переднюю, ramus anterior
, в основном двигательную, к жевательным мышцам
2. Заднюю, rаmus posterior
, в основном чувствительную.
От передней ветви идут:
1.1. Одноименньгй нерв к жевательной мышце, nervus massetericus
.
1.2. Гглубокие височные нервы, nn. temporales profundi
, к височной мышце.
1.3. Латеральный крыловидый нерв, n. pterygoideus lateralis
, к одноименной мышце.
Эти три нерва двигательные, а четвертый:
1.4. Щечный нерв, nervus buccalis
– чувствительный, иннервирующий кожу щеки и слизистую щеки.
От задней ветви отходят:
2.1. Медиальный крыловидный нерв, nervus pterygoideus medialis
, двигательный, к одноименной мышце, от него отходят ветви к мышце, напрягающей небную занавеску и к мышце, напрягающей барабанную перепонку,
m. tensor veli palatini et m. tensor tympani
.
2.2. Язычный нерв, nervus lingualis
, чувствительный, проходит между крыловидными мышцами, затем направляется вниз и вперед и идет по внутренней поверхности нижней челюсти, заходит в язык и там заканчивается. К нему подходит барабанная струна,
chorda tympani
, – ветвь VII пары черепных нервов, которая несет парасимпатические волокна и волокна вкусовой чувствительности. Кроме того, к язычному нерву подходят симпатические волокна от наружного сонного сплетения,
plexus caroticus externus
, (его продолжение – лицевое сплетение,
plexus facialis
). Таким образом, нерв становится смешанным и содержит 4 вида волокон: общей чувствительности, вкусовой чувствительности, парасимпатические и симпатические волокна.
От язычного нерва отходят:
– подъязычный нерв, n. sublingualis
, содержит три вида волокон, кроме вкусовых. Направляется сначала к подъязычному ганглию,
ganglion sublinguale
. После узла все три вида волокон направляются к подъязычной слюнной железе.
– поднижнечелюстные ветви, nn. submandibulare
, содержат три вида волокон, кроме вкусовых. Направляются сначала к одноименному узлу,
ganglion submandibulare
, а затем к поднижнечелюстной слюнной железе.
– язычные ветви, rr. linguales
, содержат все 4 вида волокон. Волокна общей чувствительности иннервируют передние две трети языка, волокна вкусовой чувствительности иннервируют все сосочки языка, кроме желобоватых, а вегетативные волокна иннервируют мелкие слюнные железы языка.
– ветви перешейка зева, rr. isthmi faucimi
, к слизистой оболочке небно-язычной дужки и к небной миндалине.
Поднижнечелюстной, g. submandibulare, и подъязычный, g. sublingvale, узлы
Расположенные рядом с одноименными железами, парасимпатические по своей структуре, содержащие периферические парасимпатические нейроны, аксоны которых (постганглионарные волокна) заканчиваются в слюнных железах языка, поднижнечелюстной и подъязычной железах. Преганглионарные парасимпатические волокна отходят от верхнего слюноотделительного ядра лицевого нерва. Они проходят поэтапно в составе барабанной струны, chorda tympani
, язычного и подъязычного нервов нижнечелюстной ветви V пары и прерываются на нейронах узлов. Общечувствительные волокна носят название узловых ветвей,
rami ganglionares
. Транзитом пройдя через узлы, обеспечивают общую чувствительность данным железам. Симпатические волокна поступают к узлам от сплетения лицевой артерии,
pl. sympathicus a. facialis
, проходят транзитом через узлы и приносят трофическую иннервацию.
2.3. Нижний луночковый нерв, n. alveolaris inferior
, это смешанный нерв, содержит чувствительные и двигательные волокна. Идет по внутренней поверхности нижней челюсти и в области
foramen mandibularis
делится на чувствительную и двигательную части.
Чувствителъные волокна заходят в нижнечелюстной канал и выходят из него через foramen mentale
. В канале от нерва отходят нижние луночковые ветви,
rr. alveolares inferiores
, которые заходят в альвеолярный отросток нижней челюсти, образуют сплетение,
plexus dentalis inferior
, от которого нижние зубные ветви,
rr. dentales inferiores
, иннервируют все нижние зубы, а нижние десневые ветви,
rr. gingivales inferiores
, десну нижней челюсти. Конечная ветвь чувствительной части,
n. mentalis
, иннервируeт кожу подбородка и слизистую нижней губы.
Двигательные волокна образуют челюстно-подъязычный нерв, n. mylohyoideus
, который идет по внутренней поверхности нижней челюсти в одноименной борозде и иннервирует одноименную мышцу,
m. mylohyoideus
, и переднее брюшко двубрюшной мышцы,
m. digastricus
.
2.4. Ушно-височный нерв, n. auriculotemporalis
, чувствительный, идет впереди наружного слухового прохода вверх до височной области. К нему подходят ветви от ушного узла,
ganglion oticum
.
Функции черепных нервов
Есть 3 вида рассматриваемых структур. Одни отвечают за сокращение мышц, это двигательные (активаторные) функции черепно-мозговых нервов. Другие передают коре импульсы и «знания», полученные от органов чувств для анализа. Существуют и смешанные черепно-мозговые нервы, выполняющие параллельно обе задачи. Функциональность определяется типом нейронно-волоконной передачи.
Двигательные черепные нервы
В данной группе 4 пары, каждая выполняет отдельные задания. Двигательные нервы:
- Блоковый (IV)
– связан с верхней мышцей, лицевой (косой). Предоставляет глазному яблоку возможность крутиться в стороны, поворачиваться. - Отводящий (VI)
– подведен к прямой латеральной мышце. Необходим для отведения в нужную сторону глазного яблока. - Добавочный (XI)
– иннервирует кивательную мышцу. Благодаря ему сгибается шея, голова поворачивается, наклоняется в стороны, откидывается назад, движутся плечи. - Подъязычный (XII)
– 12 пара черепно-мозговых нервов соединена с ротовой полостью. Структура отвечает преимущественно за комфортное глотание, точные движения языковой мышцы.
Важно Мост головного мозга
Чувствительные черепно-мозговые нервы
Альтернативное название – сенсорные пары, из-за их связей с органами восприятия. Чувствительные черепные нервы осуществляют такие функции:
- Обонятельный (I)
– самые короткие по протяженности волокна. Необходимы для ощущения запахов. - Зрительный (II)
– транспортирует импульсные данные от фоторецепторов сетчатки глаза к коре. Эти черепно-мозговые нервы отвечают за визуализацию. - Преддверно-улитковый (VIII)
– вестибулярные функции. Данная пара необходима для сохранения чувства равновесия, передачи слуховых сигналов.
Смешанные черепные нервы
Описываемая группа нейронных волокон ответственна и за двигательную активность, и за чувствительность определенных структур. Черепно-мозговые смешанные нервы:
- Глазодвигательный (III)
– передает сигналы в средний отдел. Пара отвечает за чувствительность зрачков к изменению освещенности (сужение и расширение). Параллельно нервы обеспечивают движения глазных яблок. - Тройничный (V)
– самое крупное нейронное образование. Эта пара передает сенсорную информацию от тканей лица, слизистых оболочек. Дополнительно структуры осуществляют регуляцию движений жевательных мышц. - Лицевой (VII)
– основной задачей является «командование» мимикой, контроль работы слюнных и слезных желез. Параллельно нервы передают мозгу информацию о вкусе с рецепторов языка. - Языкоглоточный (IX)
– связан с одноименными структурами. В ротовой полости эти черепные нервы человека собирают сенсорную информацию о вкусе. Пара обеспечивает и глотание, посредством передачи команд шейным мышцам, слюнной железе. - Блуждающий (X)
– максимально «нагруженный» нерв. «Обслуживает» сердце , дыхательные пути, пищеварительные и фильтрующие органы. Влияет на процесс глотания, регулирует общую активность человека, корректирует интенсивность стресса. Пара может взаимодействовать с симпатической системой и большинством внутренних органов.
Ветви верхнечелюстного нерва
2. Ветви верхнечелюстного нерва (n. maxillaris) (рис. 524). Средняя менингеальная ветвь (r. meningeus medius) начинается от рецепторов твердой мозговой оболочки средней черепной ямки и присоединяется к верхнечелюстному нерву около круглого отверстия клиновидной кости.
524. Схема II ветви тройничного нерва. 1 — pes anserinus minor; 2 — rr. labiales superiores; 3 — rr. nasales externi; 4 — rr. palpebrales inferiores: 5 — for. infraorbitales; 6 — n. infraorbitalis iv. 7 — n. zygomaticofacialis: 8 — for zygomaticofaciale; 9 — n. zygomaticotemporal; 10 — for. zygomaticotemporale; 11 — for zygomaticoorbitale; 12 — n. lacrimalis; 13 — r. communicans cum n. lacrimalis; 14 — fissura orbitalis inferior; 15 — n. zygomaticus; 16 — nn. pterygopalatine 17 — for. rotundum; 18 — r. meningeus medius; 19 — gangl. pterygopalatinum; 20 — nn. palatini; 21 — nn. nasales posteriores; 22 — rr. orbitales; 23 — rr. alveolares superiores posteriores; 24 — rr. alveolares superior medius et anteriores; 25 — pl. dentalis superior; 26 — rr. den tales superiores.
Глазничные ветви (rr. orbitales) имеют рецепторы в слизистой оболочке задних ячеек решетчатой кости и клиновидной пазухи. Их волокна через отверстия в sutura sphenoethmoidalis проникают в заднюю часть глазницы, через нижнюю глазничную щель в крылонебный узел и далее в крылонебные нервы (nn. pterygopalatine, которые входят в верхнечелюстной нерв в пределах крылонебной ямки. В глазничные ветви входят парасимпатические волокна от крылонебного узла и симпатические волокна от n. petrosus profundus, прошедшие через крыло-небный узел.
Задние верхние носовые ветви (rr. nasales posteriores superiores) содержат чувствительные рецепторы в слизистой оболочке полости носа и формируются из 8—15 ветвей в виде трех нервов: 1) носонебный нерв (n. nasopalatxnus), чувствительные волокна которого начинаются от рецепторов, расположенных в слизистой оболочке твердого неба ротовой полости. Его ветви через for. incisivum проходят в носовую полость, находясь в подслизистом слое носовой перегородки, сопровождая a. nasalis posterior septi; 2) в носовой полости к носонебному нерву присоединяются медиальные ветви заднего верхнего носового нерва (rr. nasales posteriores superiores mediates), иннервирующие слизистую оболочку носовой перегородки в верхнем носовом ходе; 3) латеральные ветви заднего верхнего носового нерва (rr. nasales posteriores superiores laterales) контактируют с рецепторами в слизистой оболочке верхнего и среднего носовых ходов, задних ячеек решетчатой кости, свода глотки,- слуховой трубы, хоан и пазухи клиновидной кости. Чувствительные волокна этих трех нервов через for. sphenopalatinum проникают в крылонебную ямку, проходят мимо крылонебного узла и через nn. pterygopalatini достигают верхнечелюстного нерва. В крылонебной ямке от ее узла в задние верхние носовые ветви проникают парасимпатические постганглионарные и симпатические волокна от n. petrosus profundus для иннервации слизистых желез, находящихся в зоне чувствительной иннервации (рис.
525).
525. Схема строения крылонебного узла. Красные линии — парасимпатические волокна; синие — чувствительные; синие (прерывистые) — симпатические. 1 — gangl trigeminale; 2— n. petrosus major; 3 — petrosus profundus; 4 — gangl. pterygopalatinum; 5 — nn. palatini minores; 6 — rr. nasales; 7 — nn. pterygopalatini; 8 — n. zygomaticus.
Небные нервы (nn. palatini) формируются из трех нервов: 1) большой небный нерв (n. palatinus major) начинается от рецепторов слизистой оболочки твердого и мягкого неба. Аксоны чувствительных клеток формируют 3—4 ствола, которые через for., palatinum majus проникают в canalis palatinus major, a затем в крылонебную ямку и далее вступают в верхнечелюстной нерв; 2) малые небные нервы (nn. palatini minores) контактируют с рецепторами слизистой оболочки мягкого неба, небной миндалины. В их составе имеются двигательные волокна от n. facialis, проникающие в m. levator veli palatini в составе n. petrosus major. Волокна малого небного нерва входят через малые небные отверстия в canalis palatinus minor и достигают верхнечелюстного нерва; 3) нижние задние боковые носовые ветви (rr. nasales posteriores inferiores laterales) содержат чувствительные волокна, начинающиеся от рецепторов в слизистой оболочке стенок нижнего и среднего носовых ходов, верхнечелюстной пазухи. Через мелкие отверстия между небной костью и крыловидными отростками проникают в canalis palatinus major, достигают крылонебной ямки и через посредство nn. pterygopalatini доходят до верхнечелюстного нерва; 4) крылонебные нервы (nn. pterygopalatini) являются чувствительными волокнами глазничных ветвей, задних верхних носовых ветвей и небных нервов, соединяющихся выше крылонебного узла в крылонебные нервы, вступающие в верхнечелюстной нерв.
В составе всех ветвей небных нервов имеются парасимпатические волокна, выходящие из крылонебного узла, и симпатические волокна — из n. petrosus profundus, которые достигают слизистых желез ротовой и носовой полостей. Таким образом, nn. palatini являются смешанными.
Скуловой нерв (n. zygomaticus) формируется из двух нервов: 1) скулолицевая ветвь (r. zygomaticofacialis) контактирует с рецепторами кожи верхней части щеки и латерального угла глазной щели. Его волокна проникают через for. zygomaticofaciale в толщу скуловой кости, где соединяются с n. zygomaticotemporalis, который проникает через for. zygomaticoorbitale в глазницу; 2) скуловисочная ветвь (r. zygomaticotemporalis) начинается от рецепторов, находящихся в коже височной и лобной областей. Нерв проникает через for. zygomaticotemporale в толщу скуловой кости, объединяясь со скулолицевым нервом в скуловой нерв. Скуловой нерв проходит в глазницу через for. zygomaticoorbitale, располагаясь снаружи глазного яблока. Скуловой нерв покидает глазницу через нижнюю глазничную щель и в пределах крылонебной ямки впадает в верхнечелюстной нерв. В составе скулового нерва, а затем скуловисочной ветви проходят парасимпатические волокна от крылонебного нерва. В глазнице они покидают скуловисочную ветвь и направляются в n. lacrimalis, который достигает слезной железы. Этот переход парасимпатических волокон из одного нерва в другой получил название соединительной ветви.
Ветви подглазничного нерва (n. infraorbitalis) разделяются на две группы: первая имеет рецепторы в мягких тканях верхней челюсти, вторая — в зубах и деснах верхней челюсти.
Ветви первой группы: а) верхние губные ветви (rr. labiales superiores) имеют свои рецепторы в коже и слизистой оболочке верхней губы. Нервные волокна объединяются в 3 — 5 ветвей, находящихся под квадратной мышцей верхней губы в fossa canina. Эти ветви достигают for. infraorbitale и входят в состав подглазничного нерва; б) внутренние носовые ветви (rr. nasales interni) начинаются от рецепторов, расположенных в слизистой оболочке преддверия носа. Ветви выходят через отверстия между хрящом носа и носовой косточкой и соединяются с наружными носовыми ветвями; в) наружные носовые ветви (rr. nasales externi) контактируют с рецепторами кожи крыльев носа; г) нижние ветви век (rr. palpebrales inferiores) начинаются от рецепторов, находящихся в коже нижнего века. Нерв спускается вниз, проходя через начало квадратной мышцы верхней губы, и вступает в подглазничный нерв.
Ветви второй группы: а) передние верхние альвеолярные ветви (rr. alveolares superiores anteriores) начинаются от рецепторов, расположенных в пульпе верхних резцов и клыков, деснах, периодонте и слизистой оболочке переднего отдела носовой полости. Затем их волокна входят в альвеолярный отросток верхней челюсти, участвуя в образовании верхнего зубного сплетения (plexus dentalis superior). Из зубного сплетения формируются 1—2 ветви передних верхних альвеолярных ветвей, которые проходят по canalis alveolaris в верхней челюсти. Через for. alveolaria anteriora они выходят в глазницу, где объединяются с нижнеглазничным нервом в нижнеглазничном канале; б) средняя верхняя альвеолярная ветвь (r. alveolaris superior medius) имеет рецепторы в пульпе верхних малых коренных зубов, десен, пародонта и периодонта, затем волокна участвуют в образовании верхнего зубного сплетения (plexus dentalis superior). Из этого сплетения по альвеолярному каналу в толще тела верхней челюсти выходят 1—2 ветви и вступают в конечную часть подглазничного нерва в области крылонебной ямки; в) задние верхние альвеолярные ветви (rr. alveolares superiores posteriores) контактируют с рецепторами слизистой оболочки верхнечелюстной пазухи, пульпы больших коренных зубов, десны, периодонта и пародонта. Нервные волокна рецепторов участвуют в формировании верхнего зубного сплетения, расположенного у верхушек корней в альвеолярном отростке. Из сплетения образуются задний верхний альвеолярный нерв, который через canalis alveolaris достигает задних альвеолярных отверстий бугра верхней челюсти. Выйдя в подвисочную ямку, числом до 8 ветвей, нерв заходит в крылонебную ямку и объединяется с подглазничным нервом.
Таким образом, из слияния многих ветвей формируется подглазничный нерв, располагаясь первоначально в sulcus infraorbitalis, в пространстве от подглазничного отверстия до крылонебной ямки. В этой ямке он участвует в образовании верхнечелюстного нерва.
Верхнечелюстной нерв образуется путем соединения крылонебных, скулового, подглазничного нервов и оболочечной ветви в пределах крылонебной ямки. Нерв имеет диаметр 2,5—4 мм, длину 12—15 мм и проходит через круглое отверстие клиновидной кости в полость черепа, где вступает в gangl. trigeminale.
Вкусовые нервы
Клетки эллипсоидальной формы, расположенные во рту, предназначены распознавать вкус (вкусовой бутон). Вкусовые луковицы состоят из базальных клеток и хеморецепторов (собственно вкусовых). Вкусовые сосочки разного типа расположены на языке, щеках, мягком небе, надгортаннике в начальной части пищевода.
Ощущения сладкого, соленого, горького передаются в определенный отдел коры ГМ через нервы: языкоглоточный (IX), лицевой (YII), блуждающий (YIII). Биоимпульсы вкуса через нервные волокна поступают к таламусу, затем в опекулярную область коры ГМ.
Повреждения этих нервов и центральных отделов ГМ (опухоли, травмы, операции) провоцируют невральные расстройства вкуса:
- тотальная агевзия потеря возможности различать вкус (соленый, сладкий и пр.);
- агевзия частичная;
- специфическая агевзия;
- дисгевзия (извращенный вкус).
Лечение заболевания
Лечение невроза носоресничного нерва состоит в устранении заболевания, повлиявшего на него.
При воспалительных процессах в лор-органах больным показан курс лечения антибиотиками и набором препаратов, влияющих на устранение воспалений и восстановление слизистой оболочки, или оперативное вмешательство (при патологиях носовой перегородки).
При сосудистых заболеваниях больным назначаются препараты с гипотензивным и ноотропным действием. Также лечение проводится с применением вазоактивных лекарственных средств.
Для ослабления болей и других симптоматических и клинических проявления невралгии в медицинской практике применяются местноанестезирующие препараты в сочетании с ненаркотическими обезболивающими и сосудорасширяющими средствами. Их применение обусловлено тем, какой участок носоресничного нерва подвергся патологическому воздействию:
- При невралгии длинного ресничного нерва используется дикаин (0,25%-й раствор для глаз) в смеси с адреналином (4 капли на 10 мл раствора).
- При невралгии подблокового участка носоресничного нерва используется гидрохлорид кокаина (2%-й раствор) в смеси с 0,1%-м адреналином (4 капли на 5 мл препарата). Также применяется раствор лидокаина в виде спрея, который вводят в носовые проходы с соответствующей стороны или в оба сразу (при двухсторонней невралгии) до 4-х раз в сутки.
- При поражении любого участка нерва применяют порошковую смесь папаверина, глюкозы, спазмолитина, димедрола и аминазина 2 раза в сутки.
В качестве дополнительной терапии больным с диагностированным синдромом Чарлина показано курсовое введение витамина В12 внутримышечно, а также внутривенное введение сульфаниламидных препаратов.
Неприятная боль в груди часто является признаком сердечной патологии. Но подобный симптом характерен и для невралгии. Грамотный специалист должен суметь отличить признаки невралгии в области сердца от сердечных болей. О том, как лечить этот недуг, читайте в статье.
Причины и симптомы тригеминальной невралгии рассмотрим в этой теме.
Анестезия нижнелуночкового нерва у нижнечелюстного отверстия
Для правильного выполнения анестезии нужно знать, где располагается нижнелуночковое отверстие. К слову, расположение нижнелуночкового отверстия у взрослых людей и детской части населения, а также граждан пенсионного возраста несколько разнится. У первых оно охватывает внутреннюю часть ветви нижней челюсти, сопоставимую жевательной области нижних моляров, а последних – немного ниже. Доступность нижнего луночкового нерва для проведения медикаментозного обезболивания растворами обусловлена его размещением перед входом в костный канал, находящийся в костном желобке. Область костного желобка состоит из рыхлой клетчатки, что позволяет равномерно распределиться введенному раствору анестетика.
Анестезия осуществляется посредством двух способов, отличающихся друг от друга вариантом доступа к обезболиваемому участку – внеротовым и внутриротовым. Под действие анестезии попадает не только участок нижней челюсти, где проводятся вмешательства, но и альвеолярная ее часть, а также десна, слизистая и кожа нижней губы, подъязычная область, кожа подборочной части и большая часть языка.
Суть внутриротового доступа такова: сначала проводится пальпаторное определение места укола, расположенного чуть дальше молярной ямки и височного гребня. Инъекция вводится при широко открытом рте. Игла при этом располагается кнутри височного гребня на 0,7-1,0 см выше, чем жевательная поверхность моляров, чтобы охватить наружную и заднюю их часть вплоть до соприкосновения с костью. Нижний луночковый нерв блокируется с помощью продвижения иглы внутрь еще на пару сантиметров до костного желобка и введении в него оставшейся части обезболивающего.
Анестезия посредством аподактильного метода предусматривает выбор в виде ориентира крыловидно-челюстной складки, что кнутри от височного гребешка. Инъекция проводится так же при широко раскрытом рте и идентичном описанному выше положению иглы, которую вводят в область наружного ската крыловидно-челюстной складки примерно посредине расстояния между жевательной поверхностью верхнего и нижнего моляров. Затем ее продвигают на 1,5-2 см вглубь, достигая кости. Средство для обезболивания вводится для блокировки нижнего луночкового и язычного нервов.
Оба способа внутриротового доступа анестезии оказывают обезболивающее действие по истечению 3-5 минут, сохраняя эффект до полутора часа.
Среди внутриротовых способов проведения анестезии выделяют два основных – метод Гоу-Гейтса и метод Вазирани-Акинози. Наиболее действенным является способ Гоу—Гейтса, при котором удается достичь блокировки нижнего луночкового нерва, а вместе с ним и язычного, ушно-височного, челюстно-подъязычного, щечного нервов. Очередность манипуляций при таком методе следующая: в качестве места для инъекции выбирается участок латерального края крыловидно-челюстного углубления, а сам укол делается при широко открытом рте в слизистую оболочку под медиально-небным бугорком в области второго моляра верхней челюсти. Траектория движения иглы – к козелку уха или шейке мыщелкового отростка до костевого упора на глубине 2,5 см. Рот пациента не смыкается еще 2-3 мин. Начинать оперативные действия можно через 8-10 мин.
Обездвиженная нижняя челюсть наталкивает специалиста на применение метода Вазирани-Акинози, приводимого в действие при сомкнутых зубах.
Анестезиологический эффект в обоих случаях наступает через 5-10 минут, но метод Вазирани-Акинози требует особой осторожности в плане недопущения сильного углубления иглы в слизистую оболочку вдоль медиальной поверхности ветви нижней челюсти. Последствия такой оплошности могут быть плачевными — повреждения ветвей лицевого нерва допускать нельзя.
Диагностика невралгии
Дифференциальной диагностикой занимается невролог. Диагностика невралгии начинается с неврологического осмотра пациента с типичными жалобами для этого заболевания. Перечисленные причины невралгий требуют более полного обследования для выявления или исключения основного заболевания.
В отдельных случаях может потребоваться дополнительное инструментальное обследование (электронейрография), если причина появления невралгии была травма в проекции нерва. Может потребоваться проведение МРТ позвоночника или какого либо из нервных сплетений в случае какого-либо объёмного воздействия на нервные структуры, как это бывает при грыже или протрузии межпозвонкового диска или опухолях мягких тканей.